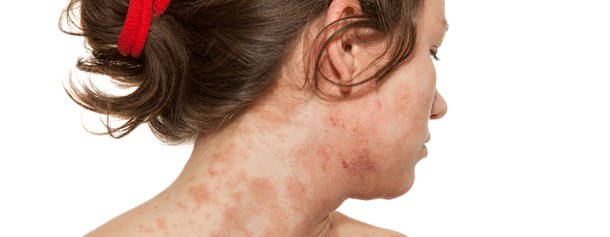
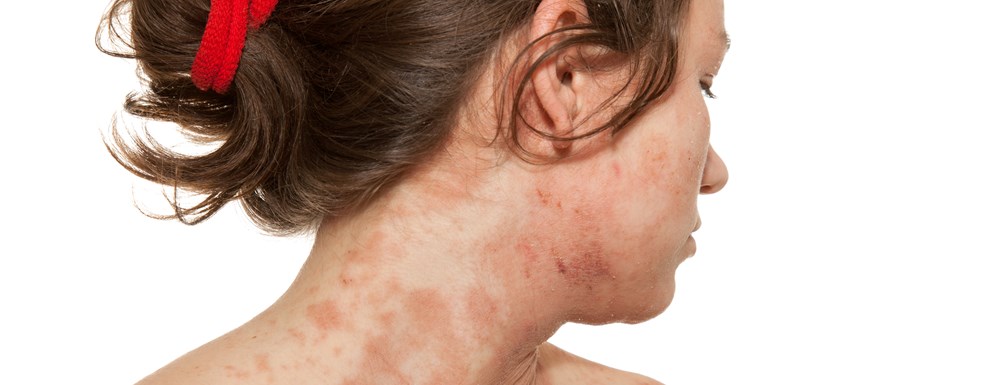
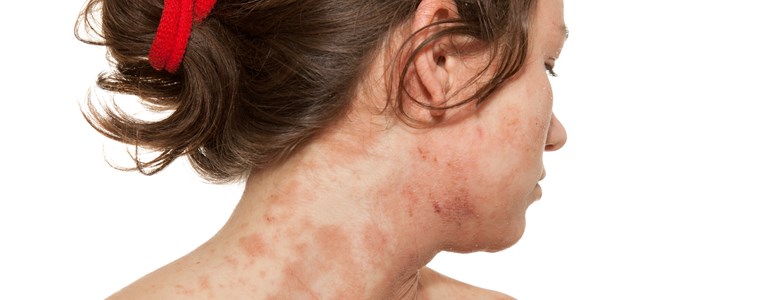
Atopowe zapalenie skóry objawy
AZS jest chorobą przewlekłą, nawrotową z okresami remisji i zaostrzeń. Objawem koniecznym do rozpoznania atopowego zapalenia skóry jest świąd, uporczywy, nieustający. Bez świądu nie można rozpoznać u pacjenta atopowego zapalenia skóry - nasila się zwykle nocą, powodując zaburzenia snu. Obecnie przyjmuje się, że do najbardziej charakterystycznych objawów zgłaszanych przez pacjentów podczas wizyty lekarskiej należą:
- świąd,
- wyprysk skórny zlokalizowany w miejscach charakterystycznych do wieku pacjentów,
- początek choroby we wczesnym dzieciństwie (poniżej 2 roku życia),
- przewlekły, nawrotowy charakter choroby,
- atopia,
- suchość skóry,
- astma lub katar sienny u pacjenta bądź w jego rodzinie.
Podczas wywiadu chory zgłasza, że choroba przebiega nawrotowo, z zaostrzeniami bez istotnej przyczyny. Osoba, u której diagnozuje się AZS skarży się często na świąd, drapiąc się pogarsza stan skóry zaostrzając zmiany, które powodują pogrubienie naskórka i powstanie strupów.
Dobrze zebrany wywiad jest kluczem do postawienia diagnozy. Wywiad lekarski powinien obejmować pytania o objawy, choroby w rodzinie, możliwe czynniki nasilające przebieg choroby: stres, klimat, dieta, alergeny.
AZS rozpoznaje się na podstawie specyficznych objawów klinicznych. Od 1980 roku wprowadzono kryteria diagnostyczne, aby rozpoznać u pacjenta AZS musi spełniać 3 tzw. duże i 3 małe kryteria, które świadczą m.in. o odczuwanych objawach.
Duże kryteria AZS:
- świąd,
- typowa morfologia i lokalizacja zmian skórnych,
- przewlekły i nawrotowy przebieg choroby,
- dodatni wywiad atopowy u pacjenta lub wśród członków jego rodziny.
Małe kryteria AZS:
- nietolerancja pokarmów,
- nadmierna wrażliwość na czynniki drażniące (np. wełna, pot),
- nawracające zapalenie skóry,
- obserwowane zaostrzenia w okresie wzmożonego stresu,
- dodatnie testy punktowe,
- wzrost stężenia przeciwciał IgE w surowicy,
- stożek rogówki,
- zaćma podtorebkowa przednia,
- bladość bądź rumień na twarzy,
- przebarwienia skóry wokół oczu,
- fałd oczny,
- zapalenie czerwieni wargowej,
- przedni fałd szyjny,
- rybia łuska,
- noworodkowe zapalenie spojówek,
- sucha skóra,
- wyprysk sutków,
- łupież biały,
- biały dermografizm,
- uwydatnienie mieszków włosowych.
U pacjentów mogą występować również objawy szczególne, są to:
- objaw Dennie-Morgana – symetryczne pojedyncze lub podwójne fałdy skórne poniżej dolnej powieki oka, występuje u około 50-60 proc. pacjentów z AZS,
- wyprysk powiek – może być jedynym objawem AZS,
- wyprysk sutków – dotyczy 12-23 proc. chorych.
- objaw Herthoge’a – objawia się przerzedzeniem owłosienia bocznej części brwi. Występuje niemal u 40 proc. osób dotkniętych AZS.
AZS jest chorobą, której przebieg kliniczny i obraz są ściśle związane z wiekiem danej osoby.
AZS skala SCORAD
Najczęściej stosowaną skalą nasilenia atopowego zapalenia skóry jest SCORAD (ang. Scoring Atopic Dermatitis Index). Umożliwia ona określenie postaci choroby – łagodnej, umiarkowanej, ciężkiej.
Skala SCORAD pozwala na ocenę następujących elementów:
- rozległość zmian skórnych,
suchość skóry poza zmianami wypryskowymi,
intensywność występujących zmian wypryskowych,
intensywność objawów związanych z AZS: świądu i zaburzeń snu.
Eczema Foundation opracowała również polską wersję tego kwestionariusza do wypełnienia przez pacjenta.
Pobierz kwestionariusz dla pacjenta i wypełniony przynieś na konsultację lekarską: |
Atopowe zapalenie skóry u niemowląt
Objawy widoczne są tuż po narodzeniu. Suchość prawie całej skóry z wyjątkiem okolicy pieluszkowej. Zmiany najwyraźniejsze są w okolicy łokciowej i podkolanowej – w tych miejscach obserwowany jest rumień i wysięk. W ciągu kilku następnych dni pojawiają się zmiany na policzkach, czole, w obrębie owłosionej skóry głowy i w okolicach stawów kończyn.
U noworodków zmiany często podlegają zliszajowaceniu, które jest skutkiem drapania i pocierania. Zliszajowacenie jest charakterystyczne dla postaci noworodkowego AZS. W fałdach skóry i na czole naskórek jest zgrubiały, skóra wygląda jakby oglądana przez szkło powiększające.
Atopowe zapalenie skóry u dzieci
W dziecięcej postaci atopowego zapalenia skóry występuje bladość skóry i objaw Denne-Morgana. Zmiany skórne mają postać pęcherzyków i grudek. Występują często w okolicy zgięć kolanowych i łokciowych, również między pośladkami.
Dolne części płatków usznych mogą pękać. W badaniu zauważalne jest powiększenie węzłów chłonnych–szyjnych, pachowych i pachwinowych. W typowym, atopowym zapaleniem skóry u dzieci zmiany lokalizują się również na części grzbietowej nadgarstka, ta okolicy bywa nazywana zgięciową. U dzieci ssących kciuk może dojść w tej okolicy do rozwinięcia stanu zapalnego.
Zmiany mogą zająć wały około paznokciowe. Ponadto często obserwuje się zmiany zapalenie czerwieni wargowej, rozwijające się wtórnie do oblizywania warg. U dzieci występuje dużo strupów, zmiany liszowacieją mogą być nadważone. U około 70 proc. dzieci z AZS występuje wyprysk rąk z hiperkeratozą i pękaniem opuszków palców.
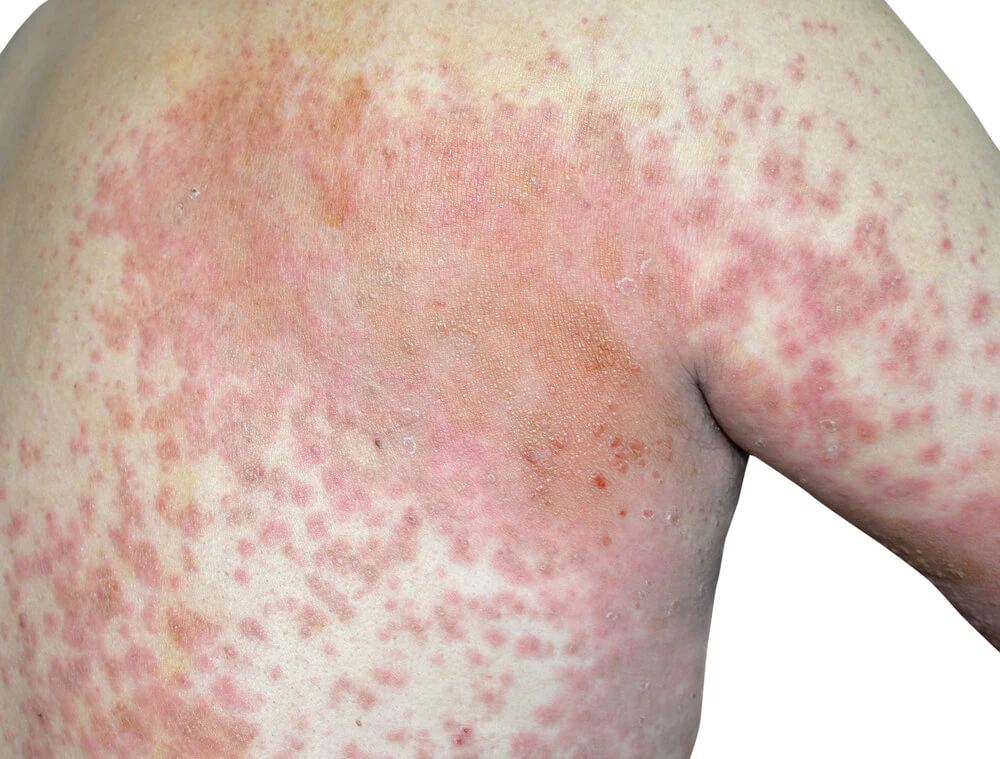
Atopowe zapalenie skóry u młodzieży i dorosłych
Zmiany skórne maja charakter uogólniony, występuje rumień. Charakterystyczna jest wybitna suchość, często zmiany zajmują twarz. Widoczne jest zliszajowacenie i tzw. objaw brudnej szyi – brązowy przebarwiony pierścień wokół szyi. Typowy dla przewlekłej postaci atopowego zapalenia skóry.
U starszych pacjentów zmiany pojawiają się symetrycznie. Obserwowany jest objaw wypolerowanego paznokcia – na skutek drapania, pocierania o skórę płytka paznokcia się wyświeca.
Przed postawieniem diagnozy należy wykluczyć inne choroby:
- łojotokowe zapalenie skóry,
- świerzb,
- piodermię,
- alergiczne kontaktowe zapalenie skóry,
- przewlekłe zapalenie skóry, itp.
U pacjentów z AZS może jednocześnie występować łuszczyca. W różnicowaniu chorób należy brać również pod uwagę mięczaka zakaźnego i osutki polekowe.
Atopowe zapalenie skóry a atopia
Atopia jest rodzinną skłonnością do produkcji przeciwciał klasy IgE w odpowiedzi na niskie dawki alergenów oraz do rozwoju typowych chorób takich jak zapalenie błony śluzowej nosa, astmy, zapalenie spojówek oraz AZS.
Atopowe zapalenie skóry popularnie zwane skazą białkową lub wysiękową jest często chorobą wieku dziecięcego z częstością występowania około 10-20 proc. W ostatnich latach dramatycznie wzrasta zachorowanie na te schorzenie. Według najnowszych badań na chorobę cierpi około 30 proc. populacji.
Początek zmian obserwuje się u 49 proc. dzieci przed 6. miesiącem życia, 75 proc. przed 3 rokiem życia i u 82,9 proc. chorych do 5 roku życia.
Dynamika wzrostu zachorowań w krajach uprzemysłowionych jest bardzo duża, odsetek chorych z dodatnim wywiadem rodzinnym, wynosi 60-70 proc. Po okresie dojrzewania 20-30 proc. osób wciąż wykazuje objawy atopii, z czego 10-25 proc. zachoruje na astmę.
Atopowe zapalenie skóry jest dziedziczone wielogenowo. Udowodniono mechanizm piętnowania genomu – jest to zjawisko, gdzie wpływ genów matczynych przeważa wpływ genów ojcowskich. Do czynników predysponujących wystąpienie choroby zalicza się:
- płeć żeńska – kobiety bardziej niż mężczyźni są narażone na zachorowanie,
- młody wiek,
- występowanie chorób atopowych,
- wysoki status ekonomiczny rodziny.
Atopowe zapalenie skóry jak powstaje
Postęp w zrozumieniu AZS doprowadził do wykrycia podstawowego mechanizmu choroby. Są nim zaburzenia funkcji bariery naskórkowej, a w szczególności zmiany w filagrynie (kluczowej proteinie budującej naskórek). W AZS dochodzi do zmniejszenia syntezy naturalnego czynnika nawilżającego oraz obniżenia poziomu ceramidów na międzykomórkowym obszarze lipidowym.
Powoduje to suchość warstwy rogowej. Zmniejsza wiązanie wody w naskórku i jej zwiększonej utraty przez skórę. Naskórek wysycha. W konsekwencji zmniejsza się jego elastyczność, naskórek staje się podatny na mikrourazy i obrażenia.
U osób chorujących na AZS skóra zdrowa i zmieniona zapalnie często jest kolonizowana przez gronkowca złocistego. W atopowym zapaleniu skóry u chorego dochodzi do większej produkcji przeciwciał IgE. Przeciwciała te są skierowane przeciwko alergenom środowiskowym. W Europie centralnej najczęstszymi alergenami są roztocza kurzu domowego, naskórek kota i pyłki traw. U dzieci jaja oraz mleko. U takich pacjentów mówi się o zewnątrzpochodnym zapaleniu skóry.
Nadwrażliwość może być potwierdzona testami skórnymi lub testem RAST. W AZS mechanizm odpowiedzi immunologicznej występuje, jako typ natychmiastowy lub opóźniony. Atopowe testy płatkowe potwierdzają rolę IgE w uwrażliwieniu skóry.

W okresie remisji choroby na zdrową skórę pod płatek nakłada się alergeny powietrzne lub spożywcze. Reakcja jest odczytywana po 48 i 72 godzinach. Atopowe testy diagnostyczne są bardziej specyficzne w porównaniu z oznaczaniem specyficznych przeciwciał testami punktowymi. Są jednak mniej czułe.
Testy płatkowe są pomocne w określeniu czynnika choroby. Niestety istnieje AZS, w której nie ma udowodnionej roli przeciwciał IgE, a testy RAST są ujemne. Takie przypadki określane są mianem wewnątrzpochodnego atopowego zapalenia skóry. Częstość występowania tego rodzaju AZS nie jest znana.
Od dłuższego czasu podejrzewa się u ludzi z atopią autoimmunizacje, ci pacjenci posiadają przeciwciała IgE skierowane przeciwko drobnoustrojom obecnym na powierzchni naskórka. U osób z AZS prawdopodobna jest infekcja wirusowa lub bakteryjna – wirus opryszczki, infekcja gronkowcowa. Chorzy na AZS często cierpią na biały dermografizm. Potarcie lub zadrapanie skóry powoduje zwężenie naczyń, a nie ich rozszerzenie – charakterystyczna jest bladość skóry twarzy.
Atopowe zapalenie skóry a alergia
Jak już wspomniano AZS należy do grupy chorób atopowych. Kolejne pojawienie się objawów choroby powoduje tak zwany marsz alergiczny. Przez wiele lat nie rozumiano dlaczego u chorych z AZS pomimo mechanizmu alergicznego, wiodącym objawem jest wyprysk (egzema) i rzadko występuje pokrzywka.
Mechanizmy psychosomatyczne w AZS mają duże znaczenie. Dominującym objawem jest świąd, który ma „swój własny rozum”. Jedynie czynniki psychoneurologiczne mogą wyjaśniać intensywność świądu, która często jest mało związana z natężeniem zmian na skórze.
Przewlekły świąd może wywołać problemy emocjonalne pacjentów. W chorobie dużą rolę odgrywa nadwrażliwość pokarmowa. Na związek przyczynowy objawów w AZS wskazuje zaostrzenie objawów po spożyciu białek mleka krowiego (49 proc.), orzechów arachidowych, ryb, jaj kurzych, pszenicy i soi.
| Sprawdź badania z krwi na alergie u dzieci: Panel pediatryczny Polycheck |
Alergia pokarmowa u chorych na atopowe zapalenie skóry
Alergia pokarmowa u większości chorych jest procesem przejściowym, związanym z nabywaniem przez nie tolerancji immunologiczno-klinicznej na szkodliwe alergeny pokarmowe. Na proces „wyrastania” z alergii pokarmowej wskazuje fakt, iż odsetek zachorowań u ludzi dorosłych jest mały.
Wśród dorosłych ludzi z AZS istnieją osoby, które mają alergie na pyłki brzozy. Ci chorzy mają krzyżową reakcje po spożyciu jabłek, marchwi, selera, orzechów, które są powodem zaostrzenia objawów skórnych w atopowym zapaleniu skóry.
Atopowe zapalenie skóry dieta
Dieta eliminacyjna jest podstawą leczenia AZS. W przypadku niemowląt z średnio ciężkim i ciężkim atopowym zapaleniem skóry, które są karmione piersią wymagana jest dieta eliminacyjna matki karmiącej. W skrajnych przypadkach zaleca się zaprzestanie karmienia piersią na rzecz żywienia mieszanką modyfikowaną.
Podsumowując alergia pokarmowa odgrywa najważniejszą rolę w AZS u niemowląt i małych dzieci. Atopowe zapalenie skóry i alergia pokarmowa mogą występować jednocześnie u tego samego chorego. Alergia pokarmowa zaostrza i może indukować pojawienie się zapalenia skóry.
Wyniki oznaczeń alergenów specyficznych przeciwciał IgE oraz alergiczne testy skórne mają niską wartość w identyfikacji alergenów podejrzewanych o wywołanie AZS. Istotną rolę odgrywają alergeny powietrzno - pochodne, zwłaszcza roztocza kurzu domowego. Głównym źródłem alergenów roztoczy są kulki kałowe o średnicy 25 mikrometrów.
Wiadomo, że złuszczony naskórek chorych na AZS stanowi dobre środowisko do rozwoju roztoczy z uwagi na inny skład i lepszą wartość odżywczą niż naskórek osób zdrowych. Ponadto stwierdzono, że ryzyko rozwoju objawów ciężkiego AZS wzrasta proporcjonalnie do stopnia ekspozycji na alergeny roztoczy, a zaostrzenie stanu zapalnego skóry może być prowokowane drogą kontaktową i inhalacyjną.
Alergia wziewna u chorych na atopowe zapalenie skóry
W AZS uczulać mogą pyłki roślin. Z punktu widzenia alergologii najważniejsze są pyłki roślin wiatropylnych, których średnica wynosi 20-60 mikrometrów. Tego rodzaju pyłki mogą być przenoszone na znaczne odległości. Stężenie pyłku w powietrzu wzrasta w dni suche, bezwietrzne. Maleje nocą i w czasie opadów deszczu.
Wiadomo, że ziarno pyłku jest jedynie nośnikiem alergenu. W czasie deszczu lub mgły ziarna chłoną wodę z atmosfery, pęcznieją lub pękają uwalniając do otoczenia alergeny, które są wchłaniane przez drogi oddechowe i mogą wywołać interakcje ze skórą – powodując zmiany zapalne. Wśród najczęściej wymienianych w literaturze alergenów spełniających te warunki należą:
- chwast bylica,
- leszczyna,
- brzoza,
- gatunki sosnowate.
| Przeczytaj także: Co teraz pyli? |
W AZS źródłem alergii pochodzenia zwierzęcego najczęściej są:
- zwierzęta domowe – koty, psy, ptaki, świnki morskie, chomiki, myszy,
- owady np. karaluchy.
Obecność substancji o właściwościach alergenów stwierdza się w sierści, naskórku, pierzu i wydzielinach (mocz, ślina, łój) zwierząt. Atopowe zapalenie skóry jak i alergiczne kontaktowe zapalenie skóry klinicznie objawiają się uczuciem świądu lub wypryskiem.
Alergia kontaktowa na nikiel i kobalt u chorych na atopowe zapalenie skóry
Najczęstszym alergenem kontaktowym, który uczula chorych, jak również osoby bez atopii jest siarczan niklu. W AZS nadwrażliwość na siarczan niklu występuje u 12-33 proc. chorych. Nikiel jest powszechnie występującym alergenem. Stanowi składnik lub zanieczyszczenie wielu metali. Nasilenie alergii na nikiel, występuje na skutek nadmiernego pocenia i uwalniania niklu. Śladowe ilości tego związku występują w powietrzu atmosferycznym, wodzie i glebie.
Możliwe jest przedostanie się związku do organizmu drogą pokarmową. Alergii kontaktowej na nikiel może towarzyszyć alergia na chlorek kobaltu. Chlorek nie wywołuje alergii samodzielnie, do reakcji konieczne jest wystąpienie połączenia z aminokwasami. Zamieniona zapalnie skóra ma wysięk, w składzie płynu wysiękowego występują aminokwasy, które łączą się z kobaltem i wywołują reakcję kontaktową.
Kobalt jest powszechny w przedmiotach codziennego użytku. Kolejnym alergenem istotnym dla chorujących na AZS jest dwuchromian potasu. Za alergie odpowiedzialne są sole chromu. Cechą charakterystyczną alergii na chrom są objawy długo utrzymujące się. Objawy alergiczne po zaprzestaniu ekspozycji na chrom potrafią długo się utrzymywać.
Dzieje się tak dlatego, że sole chromu ulegają powolnemu uwalnianiu ze skóry właściwej. W AZS mogą uczulać substancje zapachowe – w kosmetykach, środkach higieny osobistej, produkty gospodarstwa domowego). W ostatnim czasie dużo mówi się o tiomersalu, który ma właściwości bakteriobójcze i może zaostrzać AZS.
Wrażliwość na glikokortykosteroidy należy podejrzewać, gdy stan skóry w AZS zaostrza się po ich aplikacji.
Atopowe zapalenie skóry a infekcje grzybicze
W zaostrzeniu AZS udział mają również grzyby. Utrata wrodzonej aktywności przeciwgrzybicznej związana jest z utratą ciągłości warstwy rogowej skóry. U chorego dochodzi do zwiększonej przepuszczalności naskórka i utraty wody. W konsekwencji naskórek pęka.
W AZS najczęściej dochodzi do kolonizacji trzema rodzajami grzybów:
- Trichophyton rubrum,
- Candida sp.,
- Malassezia.
Malassezia jest składnikiem normalnej, fizjologicznej flory człowieka, kolonizuje warstwy rogowe naskórka, szczególnie okolice łojotokowe. Drożdżak w sprzyjających warunkach może wywołać infekcję skórną a nawet układową.
Stres emocjonalny a atopowe zapalenie skóry
Ostatnim czynnikiem przyczyniającym się do zaostrzenia atopowego zapalenia skóry jest stres emocjonalny. Zaostrza zmiany i podtrzymuje utrzymywanie się zmian zapalnych. Pomiędzy stresem emocjonalnym a zmianami w AZS zachodzi zależność dwustronna – „błędne koło”. Z jednej strony stres wpływa na nasilenie objawów, z drugiej zmiany skórne są powodem stresu. Stres nasila świąd.
Udowodniono, że dzieci z AZS są przez swoich rodziców często określane jako rozdrażnione, płaczliwe i kapryśne. Takie dzieci mają zazwyczaj zaniżoną samoocenę i pewne ograniczenia w przyszłym życiu zawodowym. Mogą pojawić się zaburzenia lękowe, hipochondria, depresja.
Rozpoznanie atopowego zapalenia skóry
Aktualnie punktowe testy skórne uznaje się za tzw. złoty standard w wykrywaniu IgE zależnej alergii. Wyniki testów mają znaczenie w rozpoznaniu i postępowaniu z chorym. Jest pierwszym etapem klasyfikacji chorych do immunoterapii. W przypadku alergii wewnątrzpochodnych - na rośliny, grzyby, alergeny zwierzęce, kurz itp. testy charakteryzują się wysoką wiarygodnością w kontekście potwierdzenia bądź wykluczenia alergii. U pacjentów, u których podejrzewa się alergię pokarmową wynik testów może nie być rozstrzygający.
Testy prick-by-prick są przydatne, kiedy wynik testów punktowych jest ujemny, natomiast badanie podmiotowe pacjenta wskazuje na alergię na pokarmy. Naskórkowe testy płatkowe stanowią próbę wywołania miejscowego odczynu w miejscu reakcji między badanym alergenem kontaktowym a limfocytami.
Badanie opiera się na reakcji immunologicznej i jest wykorzystywane w diagnostyce różnych odmian wyprysku, szczególnie wyprysku kontaktowego. Atopowe testy płatkowe dowodzą istnienia IgE zależnej, opóźnionej reakcji kontaktowej. W diagnostyce pomocne bywa również przeprowadzenie skórnych ekspozycyjnych testów pokarmowych.
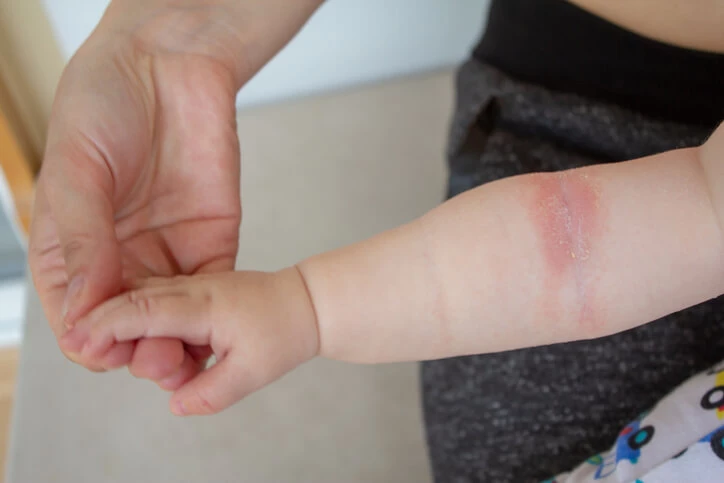
Atopowe zapalenie skóry leczenie
Postępowanie w AZS zależy od wieku chorego i nasilenia objawów. W przypadku AZS u dzieci najważniejsza rola w leczeniu spoczywa na rodzicach. Nie ma niestety żadnego standardowego schematu leczenia ani cudownej metody, a tym bardziej uniwersalnej diety. Leczenie przeprowadza się miejscowo i ogólnoustrojowo.
Podstawową zasadą jest podjęcie próby odbudowy i utrzymania bariery naskórkowej skóry w czasie remisji (wycofania) choroby. Odbudowa tkanki na tym etapie pozwoli na złagodzenie objawów w czasie ewentualnych zaostrzeń.
Alergeny i drobnoustroje trudniej przenikają przez odbudowaną warstwę skóry. Dostępna jest cała gama produktów pielęgnacyjnych. Ważne jest, by regularnie je stosować. Zasadniczo najlepszymi produktami pielęgnacyjnymi dla osób z AZS są:
- lekkie substancje typu o/w (olej w wodzie) stosowane na twarz,
- bogatsze preparaty typu w/o (woda w oleju) stosowane na resztę ciała.
AZS a terapia emolientowa
Terapia emolientowa (tłuszczowa) stanowi podstawę terapii podtrzymującej. Zaleca się aplikować kremy na skórę 2-3 razy w ciągu dnia. Glicerol jest lepiej tolerowany niż mocznik i chlorek sodu. U dzieci młodszych niż 2-letnie należy stosować emolienty pozbawione białkowych alergenów.
Nie zaleca się stosowania emolientów pochodzących z orzechów ziemnych i owsa bowiem zwiększają ryzyko alergii. W pielęgnacji rekomenduje się dawkę 200-500 g emolientów na powierzchnię skóry tygodniowo. Zaleca się łagodne oczyszczanie skóry. Środki myjące nie powinny zawierać substancji aseptycznych, pH powinno być fizjologiczne – ok. 6.
Nie należy niepotrzebnie wydłużać kąpieli, nie powinna ona trwać dłużej niż 5 minut. Zalecana temperatura wody to 27-30 stopni. Jeśli u osoby dotkniętej AZS występuje mocny świąd do kąpieli można dodać około ½ szklanki podchlorynu sodu, który łagodzi i eliminuje swędzenie. Sole kąpielowe ułatwiają usuwanie łusek z powierzchni skóry. Stosowanie soli jest korzystne u chorych z zliszajowaceniem.
Nowoczesne emolienty stosowane w AZS działają okluzyjnie, nawilżająco i zmiękczająco. Zawierają lipidy, ceramidy, substancje nawilżające i wiążące wodę (mocznik, glicerynę, kwas hialuronowy, kwas mlekowy, sorbitol, glikol propylenowy). Emolienty uszczelniają barierę wodną skóry. Zapobiegają dehydratacji, oraz wykazują działanie antyoksydacyjne.
Emolienty działają przeciwświądowo, przeciwzapalnie i antymitotycznie. Przywracają skórze fizjologiczne pH. Dzięki temu zmniejsza się kolonizacja skóry przez drobnoustroje. Czas działania emolientów jest zróżnicowany, utrzymuje się od 4 do 6 godzin po aplikacji. Emolienty dobieramy indywidualnie. Bezpośrednie stosowanie emolientów na stan zapalny jest źle tolerowane. Nasila świąd i pieczenie, dlatego w czasie zaostrzeń w pierwszym okresie należy stosować leki przeciwzapalne. Emolienty ograniczają stosowanie zewnętrznych glikokortykosteroidów i poprawiają jakość życia chorych. Wydłużają również okresy remisji.
Czego unikać podczas leczenia AZS
Ważnym elementem leczenia jest unikanie czynników nasilających przebieg choroby. U około 20-40 proc. chorych wraz z AZS występuje alergia pokarmowa. Kontakt z czynnikami alergizującymi jest przyczyną zaostrzeń AZS.
AZS a temperatura otoczenia
W pomieszczeniach, w których przebywają osoby dotknięte atopowym zapaleniem skóry należy utrzymywać chłód. Zwłaszcza nocą. Pocenie nasila stan zapalny i świąd skóry. Czynnikami wyzwalającymi nasilenie choroby jest centralne ogrzewanie, niezależnie od jego typu – kominowe, podłogowe, nawiewowe itp.
W Polsce sezon grzewczy trwa od połowy października do połowy kwietnia przez 24 godziny na dobę. Z tego powodu na AZS najczęściej chorują dzieci urodzone na 3 miesiące przed rozpoczęciem sezonu grzewczego – im mniejsze dziecko tym większe narażenie.
AZS a słońce
Nie bez znaczenia jest brak słońca w okresie jesienno-zimowym. Dzieci wychodzą na spacery w wózkach z głębokimi gondolami. Są opatulone w wiele warstw ubrań: czapki, śpiworki, szaliki. Podczas spaceru słońce (w odpowiedniej dawce) pozytywnie wpływa na skórę, stymuluję ją do produkcji własnych czynników nawilżających oraz produkcji witaminy D.
Witamina D uczestniczy w pierwotnej odpowiedzi immunologicznej. Nawet skóra nawilżona pod koniec zimy zaczyna wyglądać na przesuszoną, brakuje jej naturalnych czynników nawilżających. Na przedramionach i podudziach mogą pojawiać się oznaki przesuszenia.
W okresie jesieni i zimy wzrasta ilość infekcji dróg oddechowych, które zaostrzają AZS. W chorobie ważny jest dobór odzieży. Nie należy wybierać ubrań wełnianych. Polecana jest za to odzież jedwabna. Odzież powinna być bawełniana, jasna. Dotyczy to również pościeli, podkładów, materacy itp. Należy unikać obcisłej odzieży, która drażni skórę i może powodować dyskomfort. Unikajmy aplikacji, naszywek, zamków, metek, wystających nitek i guzików, które również mogą drażnić skórę.
Atopowe zapalenie skóry a dieta niemowląt
Najlepszym pokarmem dla niemowląt jest mleko matki. Skład mleka dostosowuje się do potrzeb młodego organizmu. Naturalne karmienie zapewnia odpowiedni rozwój dziecka – przyrost masy ciała, rozwój intelektualny itp. „programując” organizm dziecka.
Mleko krowie jest zbliżone do mleka kobiecego, jednak antygenowo swoiste jest dla cieląt nie dla ludzi. Zalecenia żywieniowe obowiązujące w krajach europejskich zalecają karmienie naturalne. W przypadku podejrzenia związku objawów atopowego zapalenia skóry z produktami spożywanymi przez matkę zalecana jest dieta eliminacyjna. W innych przypadkach nie zaleca się eliminowania poszczególnych produktów z żywienia kobiety karmiącej.
W aspekcie żywienia należy wspomnieć o produktach, które stymulują uwalnianie histaminy są to np. truskawki, cytrusy, pomidory, poziomki, ziarno kakaowca – reakcja zależna jest od przyjętej dawki.
Dzieci często obdarowywane są wyrobami czekoladowymi. Stąd mówi się o „wyprysku czekoladowym”.
Atopowe zapalenie skóry a leki zewnętrzne
Glikokortykosteroidy
Glikokortykosteroidy są lekami pierwszego rzutu (stosowanymi w pierwszej kolejności). Nie należy bać się leczenia glikokortykosteroidami pod warunkiem przestrzegania zaleconej przez lekarza dawki i postaci recepturowej leków.
U dzieci poniżej 2. roku życia preferuje się leki na podłożach w postaci zawiesin i żeli, kremy bądź maści zaleca się stosować u dzieci starszych i dorosłych. Uważa się, że maksymalne stosowanie glikokortykosteroidów nie powinno przekraczać 5 dni, pod warunkiem aplikowania leku jeden raz na dobę.
O doborze preparatu decyduje lekarz na podstawie badania, wywiadu i wieku chorego. U dzieci młodszych, poniżej 1 roku życia, należy stosować preparaty hydrokortyzonu – octan i maślan. Od 2 roku życia do leczenia możliwe jest włączenie flutykazonu oraz pirośluzanu mometazonu. Pozostałe GSK (glikokortykosteroidy) mogą być stosowane u dzieci powyżej 12 roku życia.
Glikokortykosteroidy są stosowane, by zmniejszyć stan zapalny. Nie poleca się w ostrych stanach zapalnych stosowania antybiotyków systemowych. Można włączyć do leczenia maści z antybiotykiem (leczenie zewnętrzne). Glikortykosteroidy stanowią podstawę leczenia AZS od 50 lat. Ich efekt immunosupresyjny jest podstawową rolą w walce z tą chorobą. Wraz z emolientami zapewniają zadowalający efekt terapeutyczny. Szybki efekt ich działania zmniejsza ryzyko kolonizacji powierzchni skóry przez gronkowca złocistego. Ze względu na dużą skuteczność i niską cenę GKS są często nadużywane. Długotrwała terapia tym rodzajem leków może doprowadzić do uszkodzenia naskórka i objawów ubocznych (rozszerzone naczynia, zaburzenia pigmentacji, nadkażenia bakteryjne).
W celu redukcji ryzyka wystąpienia objawów niepożądanych stosuje się w praktyce klinicznej tzw. terapię przerywaną. Terapia przerywana polega na stosowaniu GKS 2-3 razy w roku na przemian z emolientami. Badania wykazały, że jednorazowa aplikacja glikokortykosteroidów jest tak samo skuteczna jak stosowanie ich w cyklu 2 razy dziennie. Wykazano, że 42,5 proc. rodziców i opiekunów dzieci nie stosuje terapii GKS z uwagi na lęk przed działaniami niepożądanymi. GKS są bezpiecznymi lekami, które stosowane zgodnie z zaleceniami lekarza skutecznie łagodzą objawy AZS.
Inhibitory kalcyneuryny
Inną grupą leków stosowaną u osób z AZS są inhibitory kalcyneuryny (takrolimus i pimekrolimus) – są lekami tzw. „drugiego rzutu”. Miejscowe inhibitory kalcyneuryny hamują aktywację limfocytów T, a w konsekwencji uwalnianie zapalnych cytokin. Pimekrolimus (10 proc. krem) zalecany jest w łagodnym i umiarkowanym AZS. Takrolimus w postaci maści 0,03 proc. i 0,1 proc. zaleca się stosować w umiarkowanym i ciężkim wyprysku. Takrolimus wykazuje szybsze i silniejsze działanie.
Preparaty te zaleca się aplikować 2 razy dziennie do czasu ustąpienia stanu zapalnego. Najczęstszym objawem ubocznym stosowania tych leków jest pieczenie. Stosowanie miejscowo immunomodulatorów, zwłaszcza u dzieci poniżej 2 roku życia skłoniło Amerykańską Agencję ds. Żywności i Leków (FDA) do opublikowania w 2006 roku ostrzeżenia dotyczącego stosowania tych leków.
Wykazano możliwy efekt czynnika rozwoju nowotworów. W związku z tym zaleca się stosowanie inhibitorów kalcyneuryny jedynie w prawidłowo zdiagnozowanym AZS. Jeżeli po 2 tygodniach terapii tymi lekami u chorego nie następuje poprawa należy odstawić preparat. Szczególną czujność należy wykazać w przypadku rozwoju AZS u osoby dorosłej, bowiem wczesne postacie skórnego chłoniaka z komórek T mogą przypominać AZS.
Wobec sprzecznych doniesień na temat wpływu inhibitorów kalcyneuryny i ekspozycji na promieniowanie słoneczne zaleca się stosowanie ochrony słonecznej. Niektórzy badacze sugerują zwiększone ryzyko zachorowania na chłoniaka T komórkowego u osób leczonych miejscowo Takrolimusem.
Leczenie ogólne atopowego zapalenia skóry
Leki przeciwhistaminowe II generacji również są pomocne w leczeniu osób z AZS. Działają uspokajająco. Leki I generacji zaleca się stosować w trakcie nawrotów choroby. II generację leków przeciwhistaminowych wykazuje udowodnione działanie przeciwzapalne i ograniczające napływ komórek zapalnych w miejscu procesu alergicznego. Potencjalnie zapobiegają rozwojowi astmy.
Glikokortykosteroidy doustne zaleca się stosować jedynie w przypadku chorych opornych na inne rodzaje leczenia. Należy unikać ich stosowania w czasie skoków wzrostu dzieci między 11 a 16 rokiem życia u dziewcząt i 13-18 u chłopców.
Leczenie immunosupresyjne wdrażane jest w najcięższych postaciach AZS. Terapia biologiczna obarczona jest wieloma objawami ubocznymi z tego powodu również nie może być szeroko stosowana u chorych.
Fototerapia
Mechanizm działania promieni ultrafioletowych w AZS nie został dokładnie poznany Uważa się, że promienie UVB mogą wpływać pozytywnie na stan skóry osób z AZS. Fototerapię stosuje się u pacjentów powyżej 12 roku życia.
Rozważając leczenie tą metodą należy wziąć pod uwagę czy korzyści z terapii przewyższają potencjalne ryzyko, pamiętając o odległych działaniach niepożądanych (nowotwory, starzenie się skóry).
Atopowe zapalenie skóry a suplementy
Zastosowanie suplementacji olejami roślinnymi (zawierającymi kwasy tłuszczowe omega 6) i rybimi (omega 3) może być korzystne u osób dotkniętych AZS i może łagodzić objawy choroby.
Zgodnie z definicją Światowej Organizacji Zdrowia WHO probiotyki to żywe drobnoustroje, które korzystnie wpływają na zdrowie organizmu gospodarza (człowieka). Większość preparatów probiotycznych zawiera bakterie naturalnie występujące w jelitach. Najczęściej bakterie probiotyczne produkują kwas mlekowy.
Na podstawie badań udowodniono, że probiotyki nie mają wpływu na nasilenie objawów AZS. Natomiast obserwuje się pozytywny ich wpływ w przypadku kobiet w ostatnim trymestrze ciąży, a następnie ich noworodków – probiotyki zmniejszają ryzyko zachorowania na AZS w tych grupach.
| Przeczytaj także: Probiotyki dla dorosłych i dzieci. Jak działa probiotyk? |
Rokowanie i powikłania w atopowym zapaleniu skóry
Aktualnie uważa się, że przewlekły stan zapalny AZS może predysponować do rozwoju nowotworu przez długotrwałe stosowanie stymulacji układu immunologicznego. Badania epidemiologiczne wykazały większą zapadalność na nowotwory złośliwe. W atopowym zapaleniu skóry podaje się 2,5-krotny wzrost ryzyka zachorowania na chłoniaka, a także na raka przełyku, płuc, guza mózgu i trzustki.
W leczeniu AZS podstawą jest ścisła współpraca chorego (lub jego rodziców) z lekarzem. Rokowanie w przypadku atopowego zapalenia skóry jest dobre. Większość dzieci „wyrasta” z AZS.
Zalecane postępowanie w atopowym zapaleniu skóry
Jeśli ty lub twoje dziecko chorujecie na atopowe zapalenie skóry należy dbać o ścisłe przestrzeganie zaleceń lekarskich. Ponadto ulgę przyniesie stosowanie poniższych zasad:
Atopowe zapalenie skóry zalecane postępowanie |
1. Nie modyfikuj samodzielnie dawek leków, ani schematów ich przyjmowania. |
2. Dbaj o ochronę przeciwsłoneczną. |
3. Wybieraj ubrania uszyte z jedwabiu bądź bawełny. Unikaj drażniących materiałów (wełna). |
4. Unikaj ubrań, które są ozdobione dodatkowymi metkami, zamkami, ozdobnymi aplikacjami bądź naszywkami, mogą drażnić skórę. |
5. Unikaj przegrzewania się, utrzymuj stałą temperaturę w pomieszczeniu. Pocenie sprzyja zaostrzeniom choroby. |
6. Pamiętaj o regularnym stosowaniu emolientów. |
7. Ulgę w chorobie mogą przynieść kąpiele w soli leczniczej. |
8. Unikaj długotrwałego moczenia skóry, kąpiel nie powinna trwać dłużej jak 5 minut. |
| 9. Podczas kąpieli dbaj o prawidłową temperaturę wody, zbyt ciepła może pogorszyć stan skóry.
|
Referencje:
Wollenberg A., Barbarot S., Bieber T. i wsp. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part I. J Eur Acad Dermatol Venereol 2018; 32: 657-682.
Dowiedz się więcej
Atopowe zapalenie skóry – współczesne poglądy na patomechanizm oraz metody postępowania diagnostyczno-leczniczego. Stanowisko grupy specjalistów Polskiego Towarzystwa Dermatologicznego
http://fundacja-alabaster.org.pl/wp-content/uploads/2012/09/1.pdf
Aspekty psychologiczne związane z atopowym zapaleniem skóry
https://web.b.ebscohost.com/abstract/
Atopowe zapalenie skóry (AZS) jako choroba psychosomatyczna. Analiza badań
http://kul.pl/files/822/public/download/Bartoszek_Barbara.pdf
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover