Cukrzyca informacje ogólne
Cukrzyca to grupa chorób metabolicznych, które charakteryzują się zbyt wysokim poziomem cukru we krwi, czyli hiperglikemią. Stan ten wynika z zaburzeń w wydzielaniu i/lub działaniu insuliny (insulina jest hormonem umożliwiającym tkankom przyswojenie glukozy).
Epidemia cukrzycy
Według Światowej Organizacji Zdrowia na świecie cukrzyca dotyka ponad 800 milionów ludzi - z czego prawie 50 proc. nie wie o swojej chorobie (WHO, 2024 r.). Liczba chorych wzrasta lawinowo, nie dalej jak w 1980 roku chorych było tylko 153 miliony. Eksperci mówią już o „epidemii cukrzycy”. Szacuje się, że w roku 2050 liczba chorych osiągnę nawet 1,3 miliarda (Lancet, 2023 r.)
Cukrzyca to problem nie tylko zdrowotny, ale i społeczny – w 2021 roku krzyca była bezpośrednią przyczyną 1,6 miliona zgonów. W Polsce sytuacja nie wygląda lepiej – objawy cukrzycy ma coraz więcej osób, chorych szybko przybywa, jest ich już około 3 milionów. Wśród pacjentów z niewydolnością nerek, chorobą niedokrwienną serca i udarem mózgu ok. 30-40 proc. to osoby z cukrzycą.

Rodzaje cukrzycy
- cukrzyca typu 1,
- cukrzyca typu 2,
- cukrzyca ciążowa,
- cukrzyca jednogenowa,
- cukrzyca typu MODY.
Przewlekła hiperglikemia wiąże się z uszkodzeniem, zaburzeniem czynności i niewydolnością różnych narządów – zwłaszcza oczu (retinopatia cukrzycowa, czyli uszkodzenie naczyń krwionośnych siatkówki, prowadzące do pogorszenia wzroku), nerek (niewydolność, która może wymagać dializ), nerwów, serca i naczyń krwionośnych (udary mózgu i mogące prowadzić do amputacji zaburzenia krążenia krwi w kończynach).
Cukrzyca typu 1
Typ cukrzycy nazywany potocznie insulinozależną, ponieważ wymaga stałego podawania insuliny. Występuje zwykle u dzieci i dorosłych poniżej 30. roku życia. Jej przyczyną jest autoimmunologiczny (inaczej autoagresywny, czyli taki, podczas którego układ odpornościowy atakuje własny organizm), przewlekły proces zapalny, który niszczy w trzustce komórki β odpowiedzialne za wytwarzanie insuliny.
Leczenie cukrzycy typu 1
Insulinę podaje się za pomocą wielokrotnych wstrzyknięć pod skórę lub za pomocą pompy insulinowej. Niedostarczanie insuliny z zewnątrz prowadzi do znacznej hiperglikemii, kwasicy ketonowej (jest to bardzo poważne zaburzenie równowagi kwasowo-zasadowej organizmu), śpiączki, a nawet śmierci.
Cukrzyca typu 2
Potocznie mówi się o tej cukrzycy, że jest insulinoniezależna, ponieważ cukrzyca tego typu nie wymaga dostarczania insuliny z zewnątrz. Jest to najczęstsza postać cukrzycy. W jej przebiegu zaburzone jest zarówno wydzielanie (dochodzi do niedoborów) jak i działanie insuliny. Ponadto organizm chorego wykazuje insulinooporność, czyli brak wrażliwości na działanie tego hormonu.
Objawy cukrzycy typu 2: nadmiar cukru we krwi nie daje tak silnych objawów i często pozostaje ona niewykryta. Na cukrzycę typu 2 chorują częściej osoby powyżej 40. roku życia, a głównym czynnikiem ryzyka jest otyłość (a więc i tryb życia).
Leczenie cukrzycy typu 2
Leczenie polega na redukcji masy ciała, zwiększeniu wysiłku fizycznego, wprowadzeniu diety cukrzycowej oraz stosowaniu doustnych leków przeciwcukrzycowych (trzeba kontrolować poziom cukru we krwi). U części chorych po jakimś czasie może zaistnieć potrzeba terapii insuliną.
Przeczytaj: Różnica między cukrzycą typu 1 a 2

Cukrzyca ciążowa
Cukrzyca ciążowa to choroba polegająca na nieprawidłowej tolerancji cukrów, ujawniająca się podczas ciąży. Cukrzyca ta samoistnie mija po porodzie, ale jest czynnikiem ryzyka późniejszego wystąpienia cukrzycy typu 2. Może być zagrożeniem dla matki i dziecka. Z tego powodu każdą ciężarną poddaje się badaniu przesiewowemu między 24. a 28. tygodniem ciąży. Badanie pozwala określić poziom cukru we krwi, odpowiednio wcześnie wykryć chorobę i otoczyć kobietę odpowiednią opieką.
Cukrzyca jednogenowa
Powstaje w wyniku mutacji jednego genu i najczęściej jest związana z problemami wydzielania insuliny. Ten rodzaj stanowi od 1 do 2 proc. wszystkich przypadków cukrzycy. Ostatecznym sposobem na jej zdiagnozowanie jest przeprowadzenie badań genetycznych.
Zlokalizowanie genu, w którym dochodzi do mutacji, pozwala na podjęcie optymalnego leczenia. Najczęściej występującym rodzajem cukrzycy jednogenowej jest cukrzyca MODY (Maturity Onset Diabetes of the Young).
Cukrzyca MODY
Chory na cukrzycę MODY charakteryzuje się kilkoma cechami, m.in.:
- młodym wiekiem zachorowania (najczęściej przed 25. rokiem życia),
- niewielkim zapotrzebowaniem na insulinę,
- wczesnym zachorowaniem na cukrzycę u co najmniej dwóch członków rodziny i wysokim stężeniem cukru w moczu.
Cukrzyca typu MODY może u pacjentów powodować przewlekłe powikłania cukrzycy, dlatego chorzy powinni dążyć do wyrównania choroby. W zależności od genu, który uległ mutacji (HNF1A czy gen glukokinazy), lekarz zaleca odpowiednie postępowanie – w pierwszym przypadku jest to stosowanie doustnych leków przeciwcukrzycowych lub konieczność terapii insuliną. W drugim przypadku ważny jest tryb życia - zaleca się zdrowe żywienie z wyłączeniem cukrów prostych.
Objawy cukrzycy
Jak rozpoznać cukrzycę?
Najbardziej charakterystycznymi objawami są:
- zmniejszenie wagi masy (z powodu problemów z insuliną organizm nie może wykorzystać glukozy, która jest we krwi i zaczyna pozyskiwać energię z tkanki tłuszczowej),
- wzmożone pragnienie (powodem jest częste oddawanie moczu, a wiec zwiększona utrata wody),
- wzmożony głód (z powodu problemów z insuliną organizm nie może wykorzystać glukozy, która jest we krwi, więc wysyła sygnały o głodzie),
- częste oddawanie moczu (nadmiar glukozy jest wydalany z moczem),
- osłabienie organizmu, zmęczenie i wzmożona senność,
- zaburzenia widzenia,
- pojawienie się ropnych zmian na skórze lub jej świąd,
- częste występowanie stanów zapalnych narządów moczowo-płciowych,
- późnym objawem cukrzycy typu 1 może być oddech o zapachu acetonu.
Badanie poziomu cukru we krwi
Wystąpienie któregokolwiek z symptomów cukrzycy powinno skłonić do zbadania stężenia glukozy we krwi.

Cukrzyca typu 1 charakteryzuje się gwałtownym początkiem i typowymi objawami.
W przypadku cukrzycy typu 2 należy podkreślić, że jest to choroba podstępna, która może rozwijać się latami, zanim pojawią się charakterystyczne objawy.
Przyczyny cukrzycy
Podatność na cukrzycę typu 1 i cukrzycę typu 2 jest dziedziczna, ale uważa się, że do zachorowania niezbędny jest czynnik środowiskowy.
Cukrzyca typu 2 jest mocniej związana z genami. Krewni pierwszego stopnia osoby chorej na cukrzycę tego typu są obarczeni dużym ryzykiem wystąpienia choroby. Należy jednak pamiętać, że obciążenia genetyczne są tylko podłożem do jej rozwoju. Przyczyną jest ich połączenie z niezdrowym stylem życia:
- niezdrową dietą (cechującą się przede wszystkim wysokim spożyciem cukru, nasyconych kwasów tłuszczowych i tłuszczów trans),
- otyłością (ze wskaźnikiem masy ciała BMI powyżej 30),
- brakiem aktywności fizycznej,
- niedoborami snu (jest to uznawane za czynnik ryzyka, ponieważ wpływa na metabolizm organizmu).
Kobiety, które chorowały na cukrzycę ciążową, są zagrożone rozwojem cukrzycy typu 2.
Do rozwoju cukrzycy przyczynić się mogą niektóre leki (glikokortykosteroidy, tiazydy, β-blokery, leki przeciwpsychotyczne II generacji (atypowe)) oraz choroby (akromegalia, zespół Cushinga czy nadczynność tarczycy).
Cukrzyca typu 1 również ma a podłoże genetyczne, ale jest bardziej związana z reakcją autoimmunologiczną. U chorych na cukrzycę typu 1 mogą współwystępować inne choroby autoimmunologiczne - osoby z jednym schorzeniem autoimmunologicznym mają większe predyspozycje do rozwoju innych chorób z tej grupy.
Rozpoznanie cukrzycy
Wystąpienie któregoś z charakterystycznych objawów powinno skłonić chorego do wykonania oznaczenia glikemii przygodnej (stężenie glukozy we krwi zmierzone o dowolnej porze dnia, niezależnie od ostatniego posiłku). Wynik ≥ 200 mg/dl (≥ 11,1 mmol/l) jest podstawą do rozpoznania cukrzycy.
Przy braku występowania objawów lub przy współistnieniu objawów i glikemii przygodnej < 200 mg/dl cukrzycę można rozpoznać podstawowego badania, czyli zmierzenia stężenia glukozy we krwi na czczo. Krew pobiera się po 12 godzinach od ostatniego posiłku (TUTAJ przeczytasz, jak dokładnie przygotować się do badania glukozy). Należy wykonać dwa pomiary w godzinach porannych (każdy pomiar innego dnia).

| Interpretacja wyniku | Stężenie glukozy na czczo |
| Prawidłowe stężenie glukozy we krwi na czczo | 70-99 mg/dl (3,9-5,5 mmol/l) |
| Nieprawidłowa glikemia na czczo (stan przedcukrzycowy) | 100-125 mg/dl (5,5-6,9 mmol/l) |
| Podejrzenie cukrzycy | ≥ 126 mg/dl (≥7,0 mmol/l) |
Do innych metod diagnostycznych cukrzycy zalicza się jednorazowy pomiar hemoglobiny glikowanej, wartość ≥ 6,5% (≥ 48 mmol/ mol) jest podstawą do rozpoznania cukrzycy.
U osób z podejrzeniem nieprawidłowej tolerancji glukozy lub cukrzycy, należy wykonać doustny test tolerancji glukozy (oral glucose tolerance test – OGTT).
Test ten polega na zmierzeniu poziomu glukozy we krwi po spożyciu przez pacjenta 75 g glukozy. Na badanie pacjent powinien przyjść na czczo, wypoczęty, po przespanej nocy i bez wcześniejszego ograniczania spożycia cukrów w diecie.
Test zaczyna się od pobrania krwi i oznaczenia stężenia glukozy na czczo. Następnie podaje się choremu 75 g glukozy rozpuszczonej w 300 ml wody (do wypicia w ciągu 5 minut) i po 2 godzinach ponownie pobiera się krew. Te dwie godziny pacjent powinien spędzić w spoczynku w miejscu wykonywania badania.
| Interpretacja wyniku | Wynik testu |
| Wynik prawidłowy | < 140 mg/dl (< 7,8 mmol/l) |
| Nieprawidłowa tolerancja glukozy (stan przedcukrzycowy) | 140-199 mg/dl (7,8-11,1 mmol/l) |
| Cukrzyca | ≥ 200 mg/dl (> 11,1 mmol/l) |
Do wykonania badań w kierunku cukrzycy powinna skłonić również obecność glukozy w moczu.

Badania na cukrzycę
Chorobę rozpoznaje się, jeśli którykolwiek z warunków jest spełniony:
- przygodna glikemia ≥11,1 mmol/l (200 mg/dl) z typowymi objawami cukrzycy (wzmożone pragnienie, wielomocz, utrata masy ciała, osłabienie)
- 2-krotnie glikemia na czczo ≥7,0 mmol/l (126 mg/dl) – jeżeli nie stwierdza się jednoznacznej hiperglikemii ≥11,1 mmol/l (200 mg/dl) z ostrym niewyrównaniem metabolicznym, to w celu potwierdzenia rozpoznania cukrzycy należy powtórzyć oznaczenie glikemii na czczo innego dnia
- glikemia w 120. min po doustnym obciążeniu glukozą (w dawce 1,75 g/kg mc., maks. do 75 g glukozy, OGTT) ≥11,1 mmol/l (200 mg/dl)
- jednorazowe oznaczanie HbA1c ≥6,5% (48 mmol/mol).
Leczenie cukrzycy
Jak leczyć cukrzycę? Część chorych na cukrzycę (z cukrzycą typu 1, z cukrzycą typu 2 leczoną insuliną lub z powikłaniami oraz kobiety z cukrzycą ciążową) powinna być objęta opieką lekarza diabetologa, pozostałym wystarczy opieka lekarza podstawowej opieki zdrowotnej. Jednocześnie chorzy powinni mieć zapewniony dostęp do potrzebnych konsultacji (nefrolog, kardiolog, okulista i inni).
Leczenie cukrzycy powinno być dopasowane do pacjenta – jego postawy i spodziewanego zaangażowania w leczenie, stanu zdrowia oraz możliwości. Celem leczenia jest utrzymywanie w granicach normy stężenia glukozy we krwi, wartości hemoglobiny glikowanej, ciśnienia tętniczego (120–129/70–79) i masy ciała.
Takie postępowanie może zapobiec wystąpieniu ostrych i przewlekłych powikłań cukrzycy oraz umożliwi prowadzenie normalnego, aktywnego życia rodzinnego i zawodowego.
Kryteria wyrównania cukrzycy:
- kryterium ogólne: poziom hemoglobiny glikowanej ≤ 7 proc. (≤ 53 mmol/mol) u większości chorych lub <6,5 proc. u osób z niedawno zdiagnozowaną cukrzycą typu 2, u osób z cukrzycą typu 1, u dzieci i młodzieży niezależnie od typu cukrzycy
- kryteria szczegółowe:
| Poziom hemoglobiny glikowanej | U kogo? | Normy stężenia glukozy we krwi |
| ≤ 6,5% (≤ 48 mmol/mol) | U osób chorych na cukrzycę typu 1; u dzieci i młodzieży; niezależnie od typu choroby; w przypadku krótkotrwaïej cukrzycy typu 2; | Glikemia na czczo i przed posiłkami: 80-110 mg/dl (3,9-6,1 mmol/l). |
| ≤ 8% (≤ 64 mmol/mol) | U chorych w zaawansowanym wieku; u chorych z przebytym zawałem serca i/lub udarem mózgu oraz u chorych z licznymi chorobami towarzyszącymi | Glikemia po 2 godzinach od rozpoczęcia posiłku: < 140 mg/dl (<7,8 mmol/l) |
| ≤ 6,5% (≤ 48 mmol/mol) | U kobiet planujących i będących w ciąży |
Dieta u osób z cukrzycą
Chorzy na cukrzycę powinni kontrolować ilość spożywanych węglowodanów w całej diecie i poszczególnych posiłkach, ograniczyć żywność zawierającą węglowodany proste (w tym cukry dodane) oraz spożywać posiłki często i regularnie (minimum 5 posiłków dziennie).
Pomocnymi narzędziami w planowaniu diety są dwa wskaźniki: wymiennik węglowodanowy (WW) i indeks glikemiczny (IG).
Wymiennik węglowodanowy został stworzony dla ułatwienia obliczania zawartości węglowodanów w diecie – jeden WW to taka ilość danego produktu (wyrażona w gramach), która zawiera 10 g węglowodanów przyswajalnych przez organizm (np. 1 WW = 130 g migdałów, czyli 8 łyżek stołowych).
Natomiast indeks glikemiczny wskazuje, jak szybko po spożyciu danego produktu rośnie we krwi stężenie glukozy (im wyższy IG, tym szybciej rośnie stężenie glukozy we krwi) – u osób chorych na cukrzycę wskazane są produkty o niskim indeksie glikemicznym, najlepiej poniżej 50.
Rokowanie i powikłania cukrzycy
Rokowanie
Mimo że cukrzyca jest chorobą nieuleczalną i nieleczona może być chorobą śmiertelną, to regularna kontrola glikemii i przestrzeganie zaleceń lekarskich zmniejszają ryzyko wystąpienia powikłań cukrzycy i umożliwiają normalne życie.
Powikłania
Powikłania cukrzycy można podzielić na dwie grupy: ostre i przewlekłe.
Powikłania ostre
Kwasica ketonowa - objawy i leczenie
Kwasica ketonowa powodowana jest przez niedobór insuliny. Prowadzi do tego, że organizm nie może wykorzystać glukozy z pożywienia i zaczyna rozkładać tłuszcze. W wyniku tego procesu powstają ciała ketonowe, które przenikają do krwi i moczu chorego, zaburzając równowagę kwasowo-zasadową organizmu – jego pH staje się zbyt kwaśne (stąd nazwa kwasica).
Zaburzenie to objawia się odwodnieniem, głębokim i szybkim oddechem (często o zapachu acetonu), sennością. Kwasica może doprowadzić do wstrząsu, śpiączki hiperglikemicznej i śmierci.
Leczenie polega na odpowiednim nawodnieniu, zmniejszeniu hiperglikemii i wyrównaniu zaburzeń elektrolitowych.
Hipoglikemia i leczenie
Hipoglikemia to powikłanie cukrzycy, spowodowane jest błędem dietetycznym (np. pominięciem posiłku) lub złym jej leczeniem, tzn. przedawkowaniem insuliny lub leków przeciwcukrzycowych.
Dochodzi do niej, gdy stężenie glukozy we krwi obniży się poniżej 70 mg/dl (3,9 mmol/l), niezależnie od wystąpienia objawów klinicznych (u części chorych mogą pojawić się one dopiero przy niższych wartościach glikemii).
Objawy hipoglikemii to: niepokój, pobudzenie, dreszcze, głód. Nieleczona może doprowadzić do utraty świadomości, śpiączki lub drgawek.
Postępowanie przy hipoglikemii różni się od stanu chorego – u osób przytomnych wystarczy doustnie podać 10-20 g glukozy (np. żele i tabletki zawierające glukozę, słodzony napój, cukier). U osoby nieprzytomnej lub osoby z zaburzeniami świadomości (niemogącej połykać) zachodzi konieczność podania roztworu glukozy dożylnie i hospitalizacji.
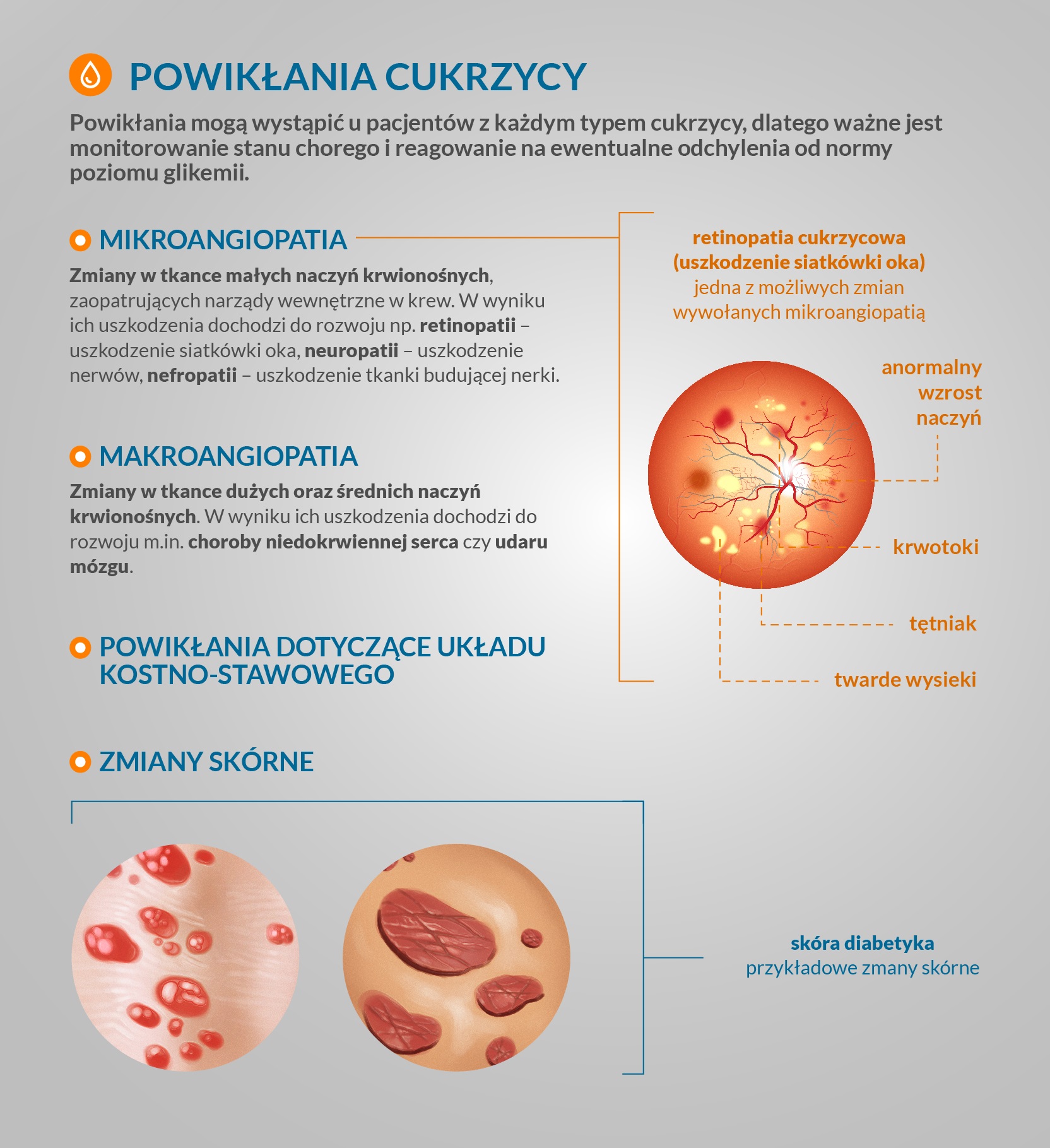
Powikłania przewlekłe
Druga grupa powikłań to powikłania przewlekłe. Dotyczą one wielu narządów, a ich wystąpienie zależy przede wszystkim od stopnia kontroli i normalizowania glikemii. Osoby z dobrze wyrównaną cukrzycą są mniej zagrożone wystąpieniem powikłań.
Główne narządy, które ulegają powikłaniom, to:
- oczy (retinopatia cukrzycowa, czyli zmiany w naczyniach krwionośnych siatkówki, zaćma a nawet ślepota),
- nerki (cukrzycowa choroba nerek, czyli uszkodzenie funkcji prowadzące do ich niewydolności i konieczności leczenia dializami lub przeszczepem nerki),
- nerwy (głównie nerwy kończyn, objawiają się zaburzeniami czucia, uczuciem drętwienia, bólem dłoni i stóp)
- serce (choroba niedokrwienna serca, zawał mięśnia sercowego).
Innym, poważnym przewlekłym powikłaniem, jest zespół stopy cukrzycowej, czyli zespół specyficznych dolegliwości dotykających stopę. Powstaje on na skutek zaburzeń w ukrwieniu i unerwieniu, może prowadzić do owrzodzeń i deformacji oraz do infekcji, której konsekwencją może być martwica tkanek i konieczności amputacji.
Poza tym u diabetyków może występować spadek odporności, gorsze gojenie się ran i zmiany skórne (infekcje, owrzodzenia, rogowacenie ciemnie, rumieniec cukrzycowy, świąd skóry).
Zapobieganie cukrzycy
W przypadku cukrzycy typu 1 nie istnieje żadna skuteczna metoda jej zapobiegania.
Przy cukrzycy typu 2 zaleca się, aby osoby powyżej 45. roku życia poddawały się badaniom przesiewowym (np. oznaczanie stężenia glukozy we krwi na czczo), co najmniej raz na 3 lata. Natomiast osoby z grup ryzyka powinny wykonywać takie badania co roku, niezależnie od wieku. Grupy ryzyka to:
- osoby powyżej 45 roku życia,
- osoby z nadwagą lub otyłością (BMI ≥ 25 kg/m2/lub obwód w talii > 80 cm (kobiety); > 94 cm (mężczyźni),
- osoby, które mają w bliskiej rodzinie (u rodzeństwa lub rodziców) chorych na cukrzycę,
- osoby mało aktywne fizycznie,
- kobiety, które chorowały na cukrzycę ciążową,
- kobiety, które urodziły dziecko o masie ciała większej niż 4 kg,
- osoby chorujące na nadciśnienie tętnicze, według najnowszych wytycznych ESC/ESH z 2024 roku, nadciśnienie tętnicze rozpoznaje się, gdy ciśnienie skurczowe wynosi ≥140 mmHg lub rozkurczowe ≥90 mmHg, wprowadzono także nową kategorię: „podwyższone ciśnienie”, która zaczyna się już od 120/70 mmHg),
- kobiety chorujące na zespół policystycznych jajników,
- osoby z chorobami sercowo-naczyniowymi,
- osoby z dyslipidemią, czyli z nieprawidłowym stężeniem frakcji niektórych lipoprotein (czyli HDL < 40 mg/dl (< 1,0 mmol/l) i/lub trójglicerydów > 150 mg/dl (> 1,7 mmol/l),
- z grupy środowiskowej lub etnicznej o wysokim ryzyku cukrzycy,
- u których w poprzednim badaniu stwierdzono stan przedcukrzycowy.
Ponadto, osoby takie, powinny zostać poinstruowane na temat zasad zdrowego stylu życia (korzyści płynących z regularnej aktywności fizycznej i utrzymywania prawidłowej masy ciała).
U osób ze zdiagnozowanym stanem przedcukrzycowym i dużym ryzykiem rozwoju cukrzycy typu 2 lekarz może rozważyć prewencyjne stosowanie niektórych doustnych leków przeciwcukrzycowych.
| Więcej na temat przyczyn cukrzycy u dzieci >> |
Zalecane postępowanie
- Kontroluj glikemię i dbaj, żeby mieściła się w normie.
- Dbaj o prawidłową dietę – unikaj cukrów prostych, tłuszczów nasyconych i tłuszczów trans.
- Zwiększ aktywność fizyczną – dbaj o utrzymanie prawidłowej masy ciała.
- Odwiedzaj swojego lekarza i stosuj się do jego zaleceń.
Unikaj:
- jedzenia słodyczy, produktów dosładzanych (np. dżemów, jogurtów owocowych) i wysoko przetworzonej żywności oraz picia słodzonych napojów (np. soki, napoje gazowane),
- przyrostu masy ciała,
- sytuacji, które mogą doprowadzić do hipoglikemii (np. długi czas bez posiłku, bardzo intensywny wysiłek fizyczny bez przygotowania, przedawkowanie insuliny),
- wahań poziomu cukru we krwi.

Dowiedz się więcej:
Źródło:
- Zalecenia kliniczne dotyczące postępowania u osób z cukrzycą 2025 - Stanowisko Polskiego Towarzystwa Diabetologicznego.
- https://diabetes.org/
- https://www.who.int/news-room/fact-sheets/detail/diabetes
- Zhou, Bin et al. Worldwide trends in diabetes prevalence and treatment from 1990 to 2022: a pooled analysis of 1108 population-representative studies with 141 million participants, The Lancet, Volume 404, Issue 10467, 2077 - 2093
- https://www.who.int/news-room/fact-sheets/detail/diabetes
- https://www.who.int/news/item/13-11-2024-urgent-action-needed-as-global-diabetes-cases-increase-four-fold-over-past-decades
- Wytyczne ESC 2024 dotyczące postępowania w podwyższonym ciśnieniu tętniczym i nadciśnieniu tętniczym
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover




