Alergie należą do najczęstszych chorób przewlekłych na świecie. Według Europejskiej Akademii Alergologii i Immunologii Klinicznej (European Academy of Allergy & Clinical Immunology, EAACI) objawy alergiczne występują u ponad 150 milionów Europejczyków.
Termin „alergia” został użyty po raz pierwszy na początku XX wieku przez wiedeńskiego pediatrę Clemensa Petera von Pirqueta i oznacza dosłownie „odmienną reakcję” (greckie allos – inny i ergos – reakcja). Zgodnie z definicją, alergia, popularnie nazywana uczuleniem, to nieprawidłowa odpowiedź immunologiczna organizmu na zetknięcie się z obcą substancją, tak zwanym alergenem (antygenem).
Leczenie alergii a alergeny
Podczas pierwszego kontaktu z alergenem organizm wytwarza przeciwciała, co zazwyczaj odbywa się bezobjawowo i dopiero przy kolejnym zetknięciu się z owym czynnikiem zaobserwujemy symptomy uczulenia.
Mówiąc obrazowo, jeśli wiosną przebywamy na łące, obok której rosną piękne brzozy i topole, zaczynamy kichać, swędzi nas nos i łzawią oczy, to znaczy, że już kiedyś w tym samym okresie byliśmy na podobnej łące i mieliśmy styczność z pyłkami, na które jesteśmy uczuleni, a nasz organizm przygotował się na ponowne z nimi spotkanie.
Alergia może przyjmować wiele postaci i powodować różne objawy. Broniący się organizm wytwarza swoiste przeciwciała i uwalnia charakterystyczne substancje – mediatory stanu zapalnego. Jest ich wiele, ale za nieprzyjemne objawy alergii odpowiada przede wszystkim histamina.
Kontakt z alergenem powoduje wyrzut histaminy i silne podrażnienie błony śluzowej:
- jelit,
- nosa,
- oskrzeli,
- płuc,
- tkanki skórnej.
Skutkuje to odpowiednio:
- biegunką,
- katarem siennym,
- astmą,
- pokrzywką,
- a w skrajnych przypadkach wstrząsem anafilaktycznym (np. po użądleniu osy lub pszczoły).
Anafilaksja jest ciężką, zagrażającą życiu, systemową lub uogólnioną, natychmiastową reakcją nadwrażliwości. Bagatelizowanie i nieleczenie objawów alergii (zarówno wziewnej, jak i pokarmowej) może prowadzić do rozwoju astmy i nawracających stanów zapalnych dróg oddechowych.

Predyspozycje genetyczne do alergii
W ostatnich latach liczba osób dotkniętych chorobami alergicznymi znacznie wzrosła, co najprawdopodobniej związane jest z coraz silniejszym zanieczyszczeniem środowiska i stylem życia, a sama alergia doczekała się miana choroby cywilizacyjnej.
Ryzyko wystąpienia alergii zwiększają czynniki środowiskowe, takie jak:
- zanieczyszczenie powietrza,
- dym papierosowy,
- przebyte infekcje,
- zbyt sterylne otoczenie w okresie wczesnego dzieciństwa,
- nadużywanie środków chemicznych,
występujące okresowo (np. w zależności od kalendarza pyleń) lub trwale.
Do alergii predysponują również czynniki genetyczne, co oznacza, że choroby alergiczne często bywają dziedziczone, a prawdopodobieństwo ich pojawienia się wzrasta, jeśli w rodzinie odnotowano wystąpienie alergii. Może to być zaskoczeniem dla niektórych chorych, zwłaszcza gdy nic nie słyszeli o alergii wśród najbliższych. Prawda jest taka, że geny mamy podobne lub wręcz takie same jak nasi dziadkowie, jednak w ich pokoleniu alergie po prostu rzadziej diagnozowano.
| Sprawdź badania z krwi na alergie u dzieci: Panel Polycheck |
Rodzaje alergenów
Alergeny nie są grupą podobnych substancji. Nie mają też jednej budowy chemicznej czy strukturalnej. Zdarzają się alergeny pochodzenia roślinne lub zwierzęcego, jak również stanowiące proste związki chemiczne. Mówiąc zwięźle, substancje alergizujące mogą być czymkolwiek. Wyróżnia się kilka grup alergenów:
Alergeny wziewne (inhalacyjne)
Alergeny wziewne występują w powietrzu, zarówno w pomieszczeniach zamkniętych, np. alergeny kurzu domowego (choć sam kurz rzadko bywa przyczyną uczulenia) i wszystkiego, co wchodzi w jego skład, czyli roztoczy, szczątków roślin i zwierząt, grzybów pleśniowych, różnych substancji chemicznych, dymu papierosowego, jak i poza budynkami, np. krążące pyłki roślin (np. traw, drzew, niektóre gatunki pleśni).
Antygeny te powodują alergie wziewne i dają objawy głównie ze strony układu oddechowego:
- kichanie,
- katar,
- kaszel,
- problemy z oddychaniem,
- obrzęk śluzówek górnych dróg oddechowych.
Częstym objawem towarzyszącym jest alergiczne zapalenie spojówek.
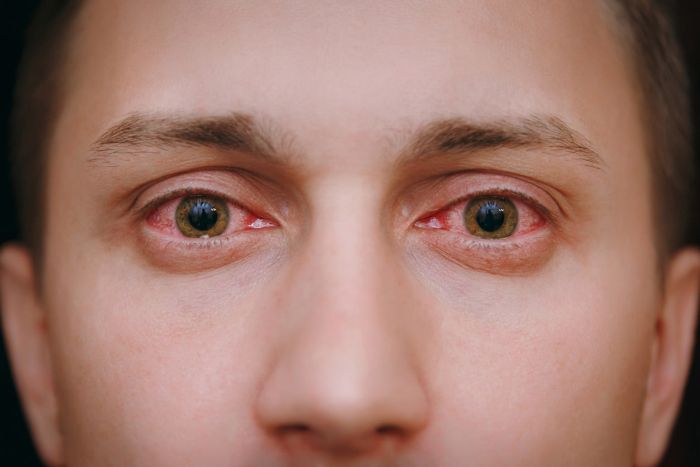
Kiedy mowa o alergiach wziewnych, należy przypomnieć o sezonowości alergii na pyłki roślin. Nieprzyjemne symptomy uczulenia występują w zależności od okresu pylenia danej rośliny. Dla wielu osób może to być znakiem, aby wybrać się do lekarza i sprawdzić, czy jest się alergikiem.
Przy alergiach wziewnych nie sposób nie wspomnieć o uczuleniach na sierść i pierze zwierząt. Tu najsilniej reagujemy na świnki morskie i koty.
Główny alergen kota to białko Fel d 1 występujące w jego ślinie, odpowiada ono za nadwrażliwość nawet u 96% uczulonych na koty. Dodatkowo koty zostawiają alergen na sierści podczas mycia się, czyli lizania. Pozostałe alergeny znajdują się w złuszczonym naskórku, moczu i krwi kota. Dlatego wcale nie musimy przebywać bezpośrednio w towarzystwie zwierzaka, aby zacząć kichać. Wystarczy, że małe ilości kociego alergenu trafią do nas przez kogoś innego, przyniesione na ubraniu, pozostawione w samochodzie czy na dywanie i tak można by wymieniać bardzo długo
Uczulenia tego typu trudno jednak jednoznacznie sklasyfikować, bo do kontaktu z antygenem dochodzi nie tylko w powietrzu, ale również na drodze kontaktowej.
Alergeny pokarmowe
W grupie alergenów pokarmowych najsilniej alergizującymi substancjami są:
- laktoza,
- białko mleka krowiego,
- gluten.
Mocno uczulają także ryby, jaja, orzechy, soja (wszechobecna w pożywieniu przetworzonym). Uczulają również niektóre owoce. Należy pamiętać, że nawet alkohol może być antygenem.
Alergie pokarmowe z reguły ujawniają się już we wczesnym dzieciństwie i zazwyczaj mają podłoże genetyczne. Często alergia jest okresowa i najsilniej zaznacza się właśnie u dzieci. Z czasem objawy stopniowo łagodnieją do wygaśnięcia.
W wyniku spożycia uczulającego pokarmu czy po użądleniu przez owada może dojść do zagrażającego życiu wstrząsu anafilaktycznego.
Najwięcej symptomów alergii pokarmowej pojawia się oczywiście ze strony układu pokarmowego:
- bóle brzucha,
- wymioty,
- biegunka.
Zdarzają się tu jednak również objawy nieswoiste, takie jak pokrzywka, podrażnienie spojówek, katar, duszności i kaszel.
Osoby zmagające się z alergią na pyłki roślin mogą doświadczać zespołu alergii jamy ustnej (ang. Oral allergy syndrome, OAS), będącego wynikiem reakcji krzyżowej między alergenami pyłków roślin a alergenami występującymi w surowych warzywach i owocach. Dotyczy to nawet 50-75% dorosłych uczulonych na pyłki brzozy. Białka znajdujące się w niektórych owocach i warzywach są bardzo podobne do tych występujących w pyłku. Mogą one mylić układ odpornościowy i powodować reakcję alergiczną lub pogarszać istniejące objawy. Po zjedzeniu surowych warzyw lub owoców osoby z alergią na pyłki roślin mogą odczuwać pieczenie, drętwienie i/lub swędzenie w jamie ustnej.

Alergeny kontaktowe
Do alergenów kontaktowych zalicza się substancje występujące w:
- kosmetykach,
- lekach do stosowania zewnętrznego (maści, żele),
- środkach czystości,
- a ponadto lateks,
- niektóre metale (np. nikiel w biżuterii i metalowych częściach odzieży),
- promienie słoneczne.
Cała ta grupa prowadzi do wystąpienia alergii poprzez bezpośredni kontakt ze skórą i błoną śluzową, dając widoczne objawy w postaci:
- rumienia,
- pokrzywki,
- łuszczenia się skóry,
- silnego świądu,
- obrzęku,
- pęcherzy w miejscu zetknięcia się z antygenem.
Leki powodujące alergię
Spośród leków najczęściej uczulają:
- antybiotyki (np. popularne i szeroko stosowane penicyliny),
- leki przeciwbólowe (np. aspiryna)
- środki stosowane przy znieczuleniach.
Alergie na leki są bardzo niebezpieczne, mogą prowadzić do anafilaksji. Dlatego tak ważne jest informowanie lekarza o uczuleniu. Mądrze postąpimy, nosząc zawsze przy sobie informację, w postaci małej kartki umieszczonej w widocznym miejscu w portfelu, o alergiach na konkretne leki.
W obecnych czasach należy zachować czujność nawet przy spożywaniu mięsa, czy ryb, ponieważ zwierzęta bywają leczone antybiotykami, na które jesteśmy uczuleni, co skutkuje występowaniem reakcji alergicznych.
Jad owadów
Jad owadów jest bardzo silnym alergenem, na który odpowiedź organizmu może być podobna jak w przypadku alergii polekowej. W okresie wiosennym i letnim, gdy prawdopodobieństwo ukąszenia przez owady jest większe, alergicy powinni się zabezpieczać, nosząc przy sobie preparat zawierający adrenalinę.
Preparaty tego typu są łatwe w użyciu, a podane natychmiast po ukąszeniu mogą uratować życie. Na szczęście do incydentów zagrażających życiu dochodzi rzadko i zwykle alergia prowadzi do wystąpienia reakcji miejscowej (obrzęk, świąd, pokrzywka).
AZS
Przy opisywaniu alergii warto wspomnieć o atopowym zapaleniu skóry (AZS). Atopowe zapalenie skóry jest przewlekłym zapalnym skóry charakteryzującym się intensywnym świądem, zmianami wypryskowymi, suchością, pękaniem skóry i nawracającym przebiegiem. Wyprysk atopowy często występuje u osób cierpiących na alergie. Dzieci chore na AZS należą do grupy dużego ryzyka wystąpienia astmy alergicznej i alergicznego nieżytu nosa.
Atopowy oznacza wrażliwość na alergeny pokarmowe i wziewne, trudno jest jednak ustalić jednoznaczny związek pomiędzy narażeniem na alergeny i przebiegiem AZS.
Badania na alergię
W pewnych przypadkach wykrycie alergii bywa bardzo trudne. Często jej symptomy są mylone z innymi chorobami. Sytuacji nie ułatwia fakt, że jeden alergen może wywoływać kilka różnych reakcji organizmu.
Czasem mylimy alergię z przeziębieniem, podczas gdy nawracający katar czy drapanie w gardle może być sygnałem, że jesteśmy alergikiem. Dlatego ważne jest odpowiednie rozpoznanie. Kiedy tylko zaczniemy podejrzewać alergię, powinniśmy udać się do lekarza, który zleci nam odpowiednie badania.
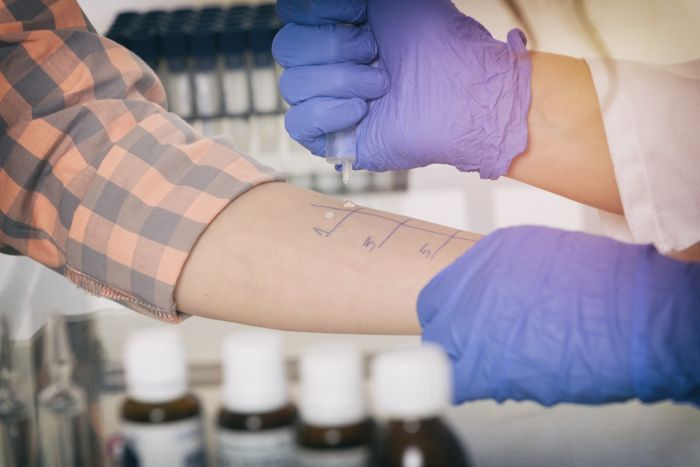
Dostępnych jest wiele testów alergicznych:
- punktowe testy skórne (najczęściej stosowane),
- serologiczne (z krwi), w tym diagnostyka molekularna,
- płatkowe (inaczej kontaktowe, ang. patch test),
- prowokacyjne,
dostosowanych odpowiednio do rodzaju alergii. Istotne pozostaje więc, aby lekarz przeprowadził z nami dokładny wywiad.
| Dowiedz sie więcej o badaniu wykrywającym prawie 300 alergenów: Test Alex, przygotowanie, zastosowanie. |
Trzeba przy tym pamiętać, że ze względu na działanie niektórych leków, które wpływają na wynik testów skórnych, należy przerwać ich przyjmowanie przed wykonaniem testów skórnych punktowych:
- 7–14 dni przed wykonaniem badania należy przerwać przyjmowanie doustnych leków przeciwhistaminowych;
- 7–14 dni przed wykonaniem badania leki stosowane miejscowo w okolicy przedramion, takie jak glikokortykosteroidy miejscowe, inhibitory kalcyneuryny oraz leki przeciwhistaminowe w maściach i żelach – powinny być odstawione;
- nie powinno się wykonywać testów skórnych wcześniej niż 7–10 dni od zakończenia stosowania glikokortykosteroidów doustnych;
- 48 godzin przed badaniem nie mogą być stosowane doustne leki antyleukotrienowe;
- można stosować leki przyjmowane dospojówkowo, donosowo i wziewnie, ponieważ nie mają one wpływu na wynik testów skórnych;
- nie można przeprowadzać testów wcześniej niż 4 tygodnie od momentu podania glikokortykosteroidów parenteralnie (np. domięśniowo lub dostawowo).
Przerwanie stosowania leków należy skonsultować z lekarzem alergologiem.
Metody leczenia alergii
Pojawienie się objawów alergii skutecznie uprzykrza życie. Symptomy uczulenia na ogół towarzyszą nam przez lata i w zależności od tego, na co jesteśmy uwrażliwieni, pojawiają się sezonowo lub całorocznie.
Najlepiej oczywiście unikać alergenów, jednak często jest to zwyczajnie niemożliwe. Na szczęście istnieje wiele leków, dostępnych również bez recepty, które pomagają złagodzić objawy, zapewniając powrót do normalności. Pamiętajmy, aby nie sięgać po nie samodzielnie. Leczenie zawsze skonsultujmy z lekarzem lub farmaceutą.
| WAŻNE: Należy pamiętać, że zaniedbanie terapii może prowadzić do poważnych powikłań (np. do wspomnianej już wcześniej astmy). |
W leczeniu alergii i łagodzeniu jej objawów, ze względu na działanie i substancje czynne, wyróżnia się kilka grup leków.
Leki przeciwhistaminowe w leczeniu alergii
Leki przeciwhistaminowe, jak sama nazwa wskazuje, hamują działanie histaminy. Mogą być stosowane:
- doustnie,
- donosowo,
- do worka spojówkowego,
- dożylnie,
- domięśniowo,
- na skórę.
Jest to jedna z popularniejszych, a zarazem najliczniejsza grupa leków. Na rynek wprowadzane są coraz to nowsze preparaty przeciwhistaminowe, potencjalnie skuteczniejsze i powodujące mniej działań niepożądanych. Należy tu podkreślić słowo „potencjalnie”, szczególnie w przypadku skuteczności, bo opinii jest tyle, ilu pacjentów.
Najbardziej znani przedstawiciele tej grupy to
- cetyryzyna,
- loratadyna.
Obie wymienione substancje należą do leków przeciwhistaminowych II generacji. Funkcjonują na rynku już dość długo, są dobrze poznane i dostępne bez recepty, ale mogą wykazywać nieprzyjemne działania niepożądane, takie jak senność. Pamiętajmy o tym i po ich zażyciu nie wsiadajmy za kierownicę samochodu.
Leki przeciwhistaminowe I generacji dostępne są tylko z przepisu lekarza, ponieważ wykazują więcej działań ubocznych. Najnowszymi przedstawicielami II generacji są: desloratadyna, lewocetyryzyna, feksofenadyna i bilastyna. Leki te stosunkowo rzadko powodują senność, szczególnie dwa ostatnie.

Leki obkurczające błonę śluzową nosa w leczeniu alergii
Leki obkurczające śluzówkę nosa są powszechnie stosowane, doustnie i donosowo, nie tylko w alergii, ale też (nawet częściej) w infekcjach górnych dróg oddechowych. Ich popularność wymknęła się spod kontroli i można śmiało powiedzieć o nadużywaniu niektórych substancji oraz o uzależnieniach pacjentów od kropli i aerozoli zawierających ksylometazolinę czy oksymetazolinę.
W preparatach doustnych leki z tej grupy łączone są najczęściej z lekami przeciwhistaminowymi (np. pseudoefedryna z loratadyną).
Glikokortykosteroidy w leczeniu alergii
Glikokortykosteroidy to grupa leków dostępna tylko i wyłącznie z przepisu lekarza. Stosowane wziewnie, miejscowo, doustnie lub dożylnie bardzo skutecznie znoszą wszelkie, nawet silne, objawy alergii.
Glikokortykosteroidy wykazują wielopoziomowe działanie przeciwzapalne. Wraz z ich skutecznością idą jednak działania niepożądane, dlatego chorzy, którzy je stosują, muszą być pod opieką specjalisty, a nie podejmować się samoleczenia. Czasem wystarczy trzymać się prostych wskazówek, jak np. płukanie ust po preparatach wziewnych, aby zapobiec zakażeniom grzybiczym.
Kromony w leczeniu alergii
Do grupy kromonów zalicza się kromoglikan sodu. Występuje on w preparatach stosowanych donosowo, do worka spojówkowego i wziewnie. Wykazuje działanie przeciwzapalne i w umiarkowany sposób łagodzi objawy alergii, takie jak świąd nosa, kichanie i wodnisty wyciek.
Kromony są dobrze tolerowane, co jest ich niewątpliwą zaletą, ale w porównaniu z lekami przeciwhistaminowymi i sterydami są mniej skuteczne.
Inhibitory kalcyneuryny w leczeniu alergii
Inhibitory kalcyneuryny to leki do użytku zewnętrznego. Działają silnie przeciwzapalnie, wykazując bardzo dużą skuteczność w atopowym zapaleniu skóry. Mogą być stosowane na twarz oraz u dzieci. Stanowią alternatywę dla sterydów, które powodują miejscowe ścieńczenie skóry.
Ponieważ inhibitory kalcyneuryny są stosunkowo nową grupą leków, zaleca się je stosować krótkotrwale i okresowo.
Szczepienia podskórne i podjęzykowe w leczeniu alergii
Szczepienia podskórne i podjęzykowe (tzw. immunoterapia swoista) to metoda leczenia polegająca na wielokrotnym podawaniu coraz większych dawek alergenu, na który występuje uczulenie. Robi się to po to, aby organizm mógł zaakceptować czynnik alergizujący i przestał go zwalczać.
Odczula się osoby w różnym wieku. Za dolną umowną granicę przyjęto u dzieci 5 lat, u dorosłych zaś górnej granicy nie ma. Należy jednak pamiętać, że przeciwskazaniem bywają różne choroby przewlekłe, takie jak nadciśnienie tętnicze czy choroba wieńcowa.
Skład szczepionki może być standardowy lub zindywidualizowany, skomponowany dla konkretnej osoby w zależności od tego, na co jest uczulona. Szczepionkę podaje się przez 2–3 miesiące co 7–14 dni. Później następuje leczenie podtrzymujące, kiedy to pacjent otrzymuje dawkę co 4–6 tygodni. Proces odczulania jest długotrwały (ok. 3–5 lat), ale przynosi ulgę na lata, a nawet na całe życie.
W przypadku alergii na pyłki terapię podstawową należy zakończyć przed okresem pylenia. Nowszym rodzajem omawianej metody leczenia jest doustne szczepienie podjęzykowe. Tutaj alergen podaje się w postaci kropli lub tabletek, stopniowo zwiększając stężenie antygenu. Trwa to ok. 9–11 dni (krople) lub 3 dni (tabletki).
Leczenie podtrzymujące polega na stałym podawaniu dawki maksymalnej dla danego pacjenta. Odczulanie za pomocą szczepionek podjęzykowych trwa co najmniej 3 lata. Sposób ten zdaje się znacznie wygodniejszy i bezpieczniejszy dla pacjenta w porównaniu ze szczepieniem podskórnym.
Lista alergii i powiązanych tematów - dowiedz się więcej:
- Alergia na cytrusy
- Alergia na grzyby - objawy, leczenie, jak ją rozpoznać?
- Alergia na orzechy
- Alergia na roztocze
- Alergia wziewna
- Alergiczny nieżyt nosa
- Diagnostyka molekularna alergii
- Nietolerancja histaminy
- Pierwsza wizyta u alergologa
- Rośliny uczulające w ogrodzie
- Uczulenie na słońce – przyczyny, objawy, jak leczyć alergię na słońce
- Alergia na mleko- objawy, leczenie, zamienniki w diecie
„Twój Farmaceuta” nr 5, maj/czerwiec 2016

Piśmiennictwo:
https://www.news-medical.net/health/Epidemiology-of-Allergies.aspx
Światowa Organizacja Alergii (worldallergy.org)
Statystyki i liczby | Alergia Polska | Narodowa organizacja charytatywna (allergyuk.org)
Pyłek — Europejskie Obserwatorium Klimatu i Zdrowia (europa.eu)
Środa z profilaktyką. Alergie wziewne - Dla pacjenta - NFZ (nfz-szczecin.pl)
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover




