Zachorowania na raka szyjki macicy
Niemal 85 proc. przypadków tej choroby jest notowanych w krajach Globalnego Południa. Polska jest krajem o średniej zachorowalności na ten nowotwór, jednak raka szyjki macicy nie powinniśmy bagatelizować – w 2019 roku był on przyczyną śmierci 1569 Polek. Najwięcej zachorowań notuje się między 45. a 55. rokiem życia, ale chorują też młodsze kobiety.
W 2019 roku raka szyjki macicy stwierdzono u 2407 Polek, a z jego powodu zmarło 1569 kobiet.
Częstość zachorowań na raka szyjki macicy w Polsce jest o około 15 proc. wyższa niż średnia dla krajów Unii Europejskiej.
Jeszcze gorzej wygląda wskaźnik umieralności. W Polsce jest on o 70 proc. wyższy niż średnia dla krajów Unii. Różnice te wynikają przede wszystkim z powszechności zgłaszania się kobiet na badania przesiewowe – w Polsce cytologię robi ok. 27 proc. kobiet, podczas gdy np. w Wielkiej Brytanii jest to 78 proc., a w Szwecji nawet 90 proc. kobiet.
Nowotwór ten rozwija się na tyle wolno, że regularne (co 1-3 lata) wykonywanie cytologii pozwala wykryć go na wczesnym etapie, kiedy jest on w prawie 100 proc. uleczalny.
Rak szyjki macicy płaskonabłonkowy
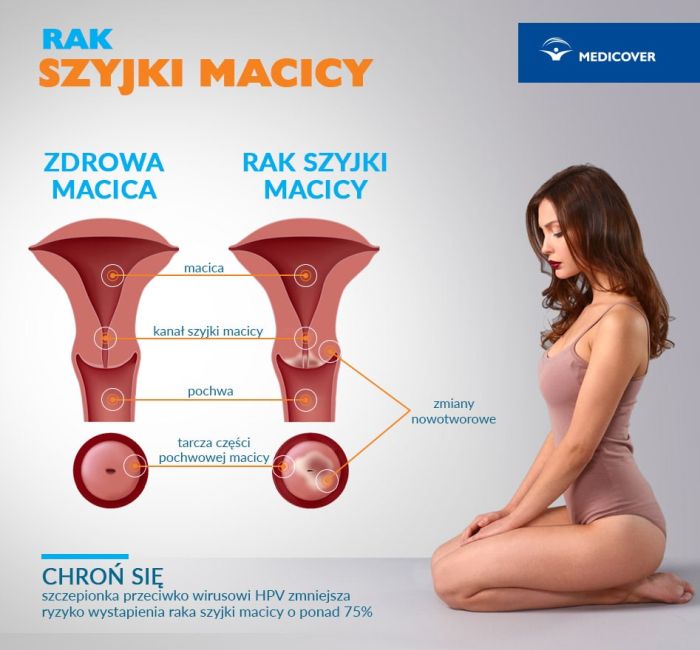
Rak szyjki macicy najczęściej rozwija się na jej zewnętrznej części, znajdującej się w pochwie i nazywanej tarczą części pochwowej szyjki macicy. Jest to miejsce, gdzie przebiega granica między dwoma rodzajami nabłonków:
- nabłonkiem gruczołowym, wyścielającym jamę macicy i kanał szyjki,
- nabłonkiem płaskim – pokrywającym część pochwową szyjki i pochwę.
Właśnie to miejsce, nazywane strefą transformacji, jest miejscem rozwoju nowotworu złośliwego szyjki macicy. Może on się tworzyć z komórek obu nabłonków, jednak zdecydowanie częściej spotyka się raka płaskonabłonkowego.
Przyczyny raka szyjki macicy
Główną przyczyną zachorowania na raka szyjki macicy jest zakażenie HPV – materiał genetyczny tego wirusa zaobserwowano w blisko 100 proc. badanych guzów nowotworowych szyjki macicy.
Wirus HPV, nazywany też wirusem brodawczaka ludzkiego, przenoszony jest drogą płciową, ale też przez kontakt „skóra do skóry” okolic narządów płciowych. Wykazano również, że może być obecny na akcesoriach erotycznych, dlatego tak istotne jest ich poprawne umycie po użyciu. Stosowanie prezerwatyw zmniejsza ryzyko zakażenia tym wirusem, ale nie daje 100 proc. ochrony.
Szacuje się, że aż 80 proc. kobiet aktywnych seksualnie ma w ciągu życia kontakt z co najmniej jednym typem tego wirusa. Pomimo rozpowszechnienia infekcji HPV, rak jest bardzo rzadkim jej następstwem. W większości przypadków infekcje są przemijające, lecz nie wywołują odporności na kolejne zakażenia nawet tym samym typem wirusa HPV. Istnieje wiele typów tego wirusa, ale tylko część z nich odpowiada za wysokie ryzyko rozwoju nowotworów. Pozostałe typy powodują np. kłykciny kończyste, czyli wirusowe brodawki okolic narządów płciowych.
Przetrwała infekcja HPV ma związek z rozwojem nie tylko raka szyjki macicy, ale też raka sromu, pochwy, odbytu, a u mężczyzn – raka odbytu i prącia.
Do rozwoju raka szyjki macicy przyczyniają się przede wszystkim sytuacje, które zwiększają ryzyko zakażenia HPV (jak np. duża liczba partnerów seksualnych czy wieloletnie stosowanie antykoncepcji, które często idzie w parze z niestosowaniem prezerwatyw) oraz te, które zwiększają ryzyko przejścia zakażenia w przetrwałą infekcję (jak np. leczenie immunosupresyjne). Uważa się, że w przypadku tego nowotworu nie występują rodzinne predyspozycje do zachorowania.
Dowiedz się więcej
Czynniki ryzyka raka szyjki macicy, to:
- osłabienie odporności (np. leczenie immunosupresyjne czy zakażenie HIV),
- niektóre infekcje narządów rodnych (chlamydioza, rzeżączka, opryszczka genitalna),
- liczne ciąży i porody (więcej niż 5),
- dieta uboga w witaminę C,
- stwierdzona wcześniej nieprawidłowość w badaniu cytologicznym,
- palenie tytoniu,
- wieloletnie stosowanie antykoncepcji hormonalnej,
- wczesne rozpoczęcie życia seksualnego,
- duża liczba partnerów seksualnych,
- partnerzy seksualni współżyjący z wieloma osobami lub sami zakażeni HPV.
Objawy raka szyjki macicy
Wczesny rak szyjki macicy nie daje żadnych objawów, a wykryć go można jedynie dzięki wykonywanym regularnie, co 1-3 lata, badaniom cytologicznym.
Bardziej zaawansowany nowotwór szyjki macicy może się objawiać:
- plamieniami między miesiączkami lub po menopauzie – samoistnymi lub po stosunku,
- obfitymi upławami o charakterystycznym zapachu,
- bólem podbrzusza lub w okolicy lędźwiowej.
Inne objawy zaawansowanego raka szyjki macicy:
- częste oddawanie moczu,
- parcie na mocz
- zaleganie moczu w pęcherzu moczowym,
- zaparcia,
- parcie na stolec lub trudności w jego oddawaniu.
Objawy te świadczą o obecności przerzutów w pęcherzu moczowym lub odbytnicy.
Pojawienie się krwawień między miesiączkami jest zawsze poważnym sygnałem mogącym świadczyć o nieprawidłowościach i tak jak inne niepokojące symptomy wymaga szybkiej kontroli lekarskiej.
Sprawdź także, jakie są objawy raka trzonu macicy >>
Leczenie raka szyjki macicy
Wybór metody leczenia raka szyjki macicy zależy od stopnia zaawansowania nowotworu, jak również od planów prokreacyjnych kobiety. W terapii tego nowotworu wykorzystywane jest:
- leczenie operacyjne (usunięcie szyjki macicy lub usunięcie całej macicy),
- radioterapia (brachyterapia, czyli naświetlanie guza od wewnątrz i teleterapia, czyli naświetlanie go od zewnątrz),
- chemioterapia,
- radiochemioterapia, czyli połączenie radioterapii z chemioterapią, która ma na celu zwiększyć skuteczność działania obu tych metod.
W procesie leczenia niektórych pacjentek może być konieczne skorzystanie z kilku metod.
Jeżeli nowotwór zdiagnozowano na wczesnym etapie, a kobieta chce mieć możliwość zajścia w ciążę w przyszłości, lekarze mogą zdecydować o usunięciu samej szyjki macicy (konizacja chirurgiczna). W przypadku pacjentek, które nie chcą zachować płodności, leczenie opiera się na wycięciu macicy. W przypadkach bardziej poważnych, macicę usuwa się razem z przydatkami oraz węzłami chłonnymi.
Operacje można wykonać w różny sposób – otwierając jamę brzuszną (laparotomia), laparoskopowo lub przy pomocy robota daVinci.
W przypadkach zaawansowanego raka szyjki macicy podstawową metodą leczenia jest radiochemioterapia, jednak u niektórych pacjentek możliwe jest również leczenie chirurgiczne.
Radioterapia bywa wykorzystywana jako leczenie uzupełniające po leczeniu operacyjnym u pacjentek z czynnikami ryzyka nawrotów.
Chemioterapia jest wykorzystywana głównie jako leczenie paliatywne, przy przerzutach odległych lub w przypadku wznowienia choroby.
Diagnostyka raka szyjki macicy
Cytologia
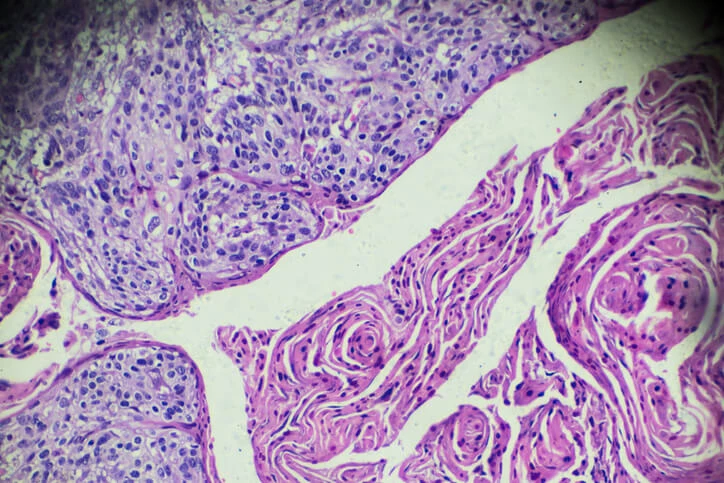
Raka płaskonabłonkowego, który występuje najczęściej, można łatwo wykryć podczas cytologii. Jest to nieinwazyjne i bezbolesne badanie, które wykonuje lekarz ginekolog lub położna. Polega ono na pobraniu specjalną szczoteczką komórek z powierzchni kanału szyjki macicy.
Na 48 godzin przed wykonaniem cytologii kobieta powinna zrezygnować ze współżycia płciowego oraz wykonywania irygacji pochwy i stosowania leków lub maści dopochwowych.
Cytologia wykonywana regularnie, w zależności od indywidualnych wskazań, ale nie rzadziej niż co 1-3 lata, jest najlepszą metodą wykrywania raka szyjki macicy we wczesnym stadium i pozwala szybko wdrożyć odpowiednie leczenie. Cytologię powinny wykonywać wszystkie kobiety aż do 70. roku życia oraz nastolatki, które rozpoczęły współżycie (pierwsza cytologia powinna być wykonana nie później niż po ukończeniu 25. roku życia).
Cytologia płynna
Niestety w przypadku raka gruczołowego klasyczna cytologia jest mało skuteczna. Dzieje się tak, ponieważ nowotwór ten często rozwija się w głębi kanału szyjki, skąd trudniej jest pobrać materiał potrzebny do badania. Inne przyczyny wielu wyników fałszywie ujemnych to nieprawidłowe pobieranie rozmazu, skutkujące brakiem miarodajnego materiału oraz trudności w interpretacji wyglądu tego typu komórek.
Dużo lepszą metodą do diagnostyki tego raka jest cytologia płynna oparta na cienkich, jednowarstwowych rozmazach komórkowych. Niestety metoda ta nie jest powszechnie dostępna jako badanie przesiewowe, co sprawia, że za jej wykonanie należy zapłacić.
Wyniki cytologii
Komórki pobrane podczas cytologii są badane w laboratorium i opisywane wg specjalnej skali, dzięki czemu wszystkie wyniki cytologii można między sobą porównywać, niezależnie od tego, gdzie były pobierane. Kiedyś używano tzw. skali Papanicolau, która przyporządkowywała komórki do jednej z pięciu grup.
Obecnie stosuje się bardziej szczegółowy system Bethesda. Daje on informację nie tylko o wyglądzie i budowie komórek, ale też o jakości pobranego materiału (czy nadaje się on do rzetelnej oceny) i ewentualnych zakażeniach.
W poniższej tabeli opisane zostały poszczególne wyniki cytologii, zarówno w systemie Bethesda jak i skali Papanicolau.
| Papanicolau | Bethesda | Inne | ||
| Obraz prawidłowy | I | NILM | ||
| Zmiany łagodne | II | Zmiany odczynowe | ||
| Nieprawidłowe komórki nabłonkowe | ASCUS/ASG | |||
| III | LSIL/HPV | Dysplazja małego stopnia | CIN I | |
| HSIL | Dysplazja średniego stopnia | CIN II | ||
| IV | Dysplazja dużego stopnia = rak przedinwazyjny | CIN III | ||
| V | Rak inwazyjny |
- NILM – brak podejrzenia śródnabłonkowej neoplazji lub raka;
- zmiany odczynowe – zmiany spowodowane np. radioterapią, chemioterapią lub zapaleniem;
- ASCUS/ASG – atypowe komórki nabłonka płaskiego o nieokreślonym znaczeniu lub takie, przy których nie można wykluczyć HSIL;
- LSIL/HPV – zmiany śródbłonkowe małego stopnia w nabłonku płaskim;
- HSIL – zmiany śródbłonkowe dużego stopnia w nabłonku płaskim.
Badanie na obecność DNA wirusa HPV
Badanie cytologiczne można uzupełnić badaniem na obecność DNA wirusa HPV. Pozwala ono zdiagnozować zakażenie tym wirusem i określić jego typ (wysoko- czy niskoonkogenny). Jest ono rekomendowane kobietom powyżej 30. roku życia, ponieważ młodsze kobiety mają większą szansę na samodzielne zwalczenie infekcji. Test ten można połączyć z cytologią płynną i oba badania pobrać jednocześnie (to tzw. cytologia LBC z badaniem DNA HPV).
Kolposkopia
Gdy wynik cytologii jest niejasny lub nieprawidłowy, wykonuje się kolposkopię. Jest to badanie, które pozwala na obejrzenie powierzchni części pochwowej szyjki macicy w powiększeniu od 6 do 40 razy oraz pobranie materiału do badania histopatologicznego z miejsca najbardziej „podejrzanego”.
Dodatkowo można je rozszerzyć o próbę z kwasem octowym, płynem Lugola lub błękitem toluidynowym, co pozwala rozróżnić komórki nabłonka płaskiego od gruczołowego i sprecyzować rozpoznanie.
Ostateczną diagnozę stawia się na podstawie badania histopatologicznego wycinka z szyjki macicy pobranego podczas kolposkopii. Jego wynik dodatkowo dostarcza informację o zaawansowaniu zmian nowotworowych.
Stopień zaawansowania określa się według skali FIGO, czyli Międzynarodowej Federacji Ginekologii i Położnictwa.
Stopień | Charakterystyka |
0 |
|
I |
|
II |
|
III |
|
IV |
|
Na podstawie: Ginekologia. Podręcznik dla położnych, pielęgniarek i fizjoterapeutów, pod red. Tomasza Opali.
Markery nowotworowe w raku szyjki macicy
W przypadku raka szyjki macicy markery nowotworowe (jak np. antygen SCCAg czy CA 125), dobierane są w zależności od typu nowotworu i stosowane są głownie w prognozowaniu i monitorowaniu przebiegu choroby, a nie w jej diagnostyce.
Ekspresja białek p16 i Ki-67
Badanie to pozwala na wykrycie komórek szyjki macicy, w których doszło do poważniejszych zmian w wyniku infekcji HPV. Odgrywa ono dużą rolę przy niejednoznacznych wynikach cytologii, takich jak ASCUS czy LSIL.
Sprawdź ofertę Medicover w zakresie diagnozowania nowotworu >>
Rokowanie i powikłania raka szyjki macicy
Nowotwór wykryty we wczesnym stadium jest w prawie 100 proc. uleczalny. W III stopniu zaawansowania odsetek 5-letnich przeżyć sięga zaledwie 30-40 proc., a w IV stadium jest jeszcze niższy.
Powikłaniem raka szyjki macicy jest pojawienie się przerzutów, najczęściej w wątrobie, kościach, płucach i jelitach. Przerzuty wskazują na duże zaawansowanie choroby i ich pojawienie się zmniejsza szansę na pełne wyleczenie.
Profilaktyka raka szyjki macicy - jak zapobiegać?
Najlepszą metodą profilaktyki raka szyjki macicy jest regularne, co 1-3 lata, wykonywanie cytologii.
W Polsce funkcjonuje specjalny program profilaktyki raka szyjki macicy. W ramach niego każda kobieta pomiędzy 25. a 59. rokiem życia ma prawo do bezpłatnej cytologii raz na 3 lata. Badanie to opłacane jest przez Ministerstwo Zdrowia.
Rewolucją w profilaktyce raka szyjki macicy jest wprowadzenie szczepionki przeciwko wirusowi HPV, która zmniejsza ryzyko infekcji niektórymi typami wirusa o ponad 75 proc. Szczepić powinny się nie tylko dziewczynki, ale i chłopcy, ponieważ oni również potrzebują ochrony przed HPV.
Polski Program Szczepień Ochronnych zaleca szczepienie przeciwko HPV osób od 9. roku życia, jednak nawet kobiety do 45. roku życia mogą odnieść korzyści ze szczepienia, dlatego warto ten temat poruszyć podczas najbliższej wizyty u ginekologa czy położnej.
Sprawdź ofertę Medicover w zakresie profilaktyki nowotworu >>
Pamiętaj
- Regularnie, co 1-3 lata, wykonuj cytologię.
- Jeżeli nie masz stałego partnera/partnerki lub nie jesteś pewien czy twój partner/partnerka jest ci wierny, to podczas stosunków seksualnych zawsze używaj prezerwatyw, które zmniejszą ryzyko zakażenia wirusem HPV.
- Jeżeli jesteś przed inicjacją seksualną albo masz mniej niż 45 lat to po konsultacji z ginekologiem zaszczep się przeciwko HPV.
Źródła:
- Krajowy Rejestr Nowotworów
- Rak szyjki macicy, Paweł Blecharz, Archipelag Onkologia
- https://onkologia.mp.pl/chorobynowotworowe/99295,rak-szyjki-macicy
- Materiały Fundacji Kwiat Kobiecości
- Materiały Polskiej Koalicji na Rzecz Walki z Rakiem Szyjki Macicy
- Materiały Populacyjnego Programu Profilaktyki i Wczesnego Wykrywania Raka Szyjki Macicy
- Podstawy chirurgii. Podręcznik dla lekarzy specjalizujących się w chirurgii ogólnej, pod red. Jacka Szmidta i Jarosława Kużdżała
- Ginekologia. Podręcznik dla położnych, pielęgniarek i fizjoterapeutów, pod red. Tomasza Opali
- Program Szczepień Ochronnych 2022
- https://www.gov.pl/web/gis/program-szczepien-ochronnych-na-rok-2022
- Rekomendacje Zespołu Ekspertów Polskiego Towarzystwa Ginekologicznego dotyczące szczepienia przeciwko zakażeniom HPV, "Ginekologia Polska"; 2009 r.; 80, 139-146
- Szczepionki przeciwko HPV Charakterystyka produktu leczniczego Gardasil
- Schemat postępowania w screeningu raka szyjki macicy Polskiego Towarzystwa Ginekologów i Położników, wersja XII 2021
- https://ptgin.pl/artykul/schemat-postepowania-w-screeningu-raka-szyjki-macicy-rsm-ptgip-wersja-xii-2021
Oferta Medicover
|
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover