Rak piersi u kobiet
W ciągu ostatnich kilkudziesięciu lat w krajach wysoko rozwiniętych odnotowuje się wzrost zachorowań na nowotwór piersi, jednak bez zwiększenia umieralności.
Niestety choroba jest trzecią co do częstości przyczyną zgonów kobiet w Polsce, a jego wyleczalność jest zdecydowanie niższa, niż w innych krajach na świecie. Spowodowane to jest tym, że zbyt mało kobiet wykonuje badania profilaktyczne – większość nowotworów wykrywanych jest w zbyt zaawansowanym stadium.
Ryzyko zachorowania zwiększa się wyraźnie u kobiet po 50. roku życia, a największe jest między 50. a 69. rokiem życia. Po 50. roku życia zwiększa się też umieralność z powodu tego nowotworu.
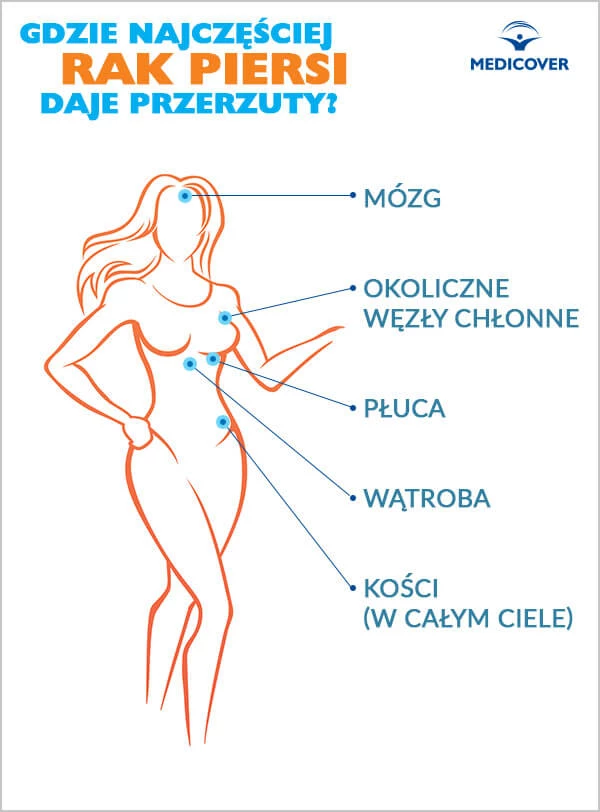
Rak sutka daje przerzuty przede wszystkim do okolicznych węzłów chłonnych, ale również do narządów wewnętrznych, m.in. wątroby, płuc, kości czy mózgu.
Wczesne objawy raka piersi
W początkowej fazie nie obserwuje się żadnych objawów. Wczesne wykrycie zmian możliwe jest wtedy tylko dzięki wykonaniu badań obrazowych.
W przypadkach bardziej zaawansowanych kobiety zgłaszają się do lekarza z wyczuwalnym guzkiem w piersi. Jest on zazwyczaj dobrze wyczuwalny, twardy, dobrze odgraniczony o nierównej powierzchni.
Gdzie najczęściej lokalizuje się rak piersi?
Najczęstszą lokalizacją zmian jest zewnętrzny, górny kwadrant piersi (35 proc. przypadków), a najrzadziej stwierdza się je w dolnym, wewnętrznym kwadrancie.
Charakterystycznymi objawami raka sutka są również:
- asymetria piersi,
- wciągnięcie skóry lub brodawki sutkowej,
- zaczerwienienie skóry,
- owrzodzenie skóry,
- jednostronny wyciek z brodawki,
- powiększenie okolicznych węzłów chłonnych po stronie guza,
- w czasie laktacji może występować zjawisko „milk rejection sign” - dziecko odmawia ssania chorej piersi,
- ból piersi – zazwyczaj, kiedy chora odczuwa ból to oznacza, że guz jest w zaawansowanym stadium i często są już przerzuty.
Zapalny rak piersi
Specyficznym rodzajem nowotworu sutka jest rak zapalny. W jego przebiegu guz piersi jest niewielki lub wręcz niewyczuwalny. Najczęstszym objawem raka zapalnego jest obrzęknięta, zaczerwieniona, bolesna oraz nadmiernie ciepła skóra.
Rak zapalny występuje rzadko, ale charakteryzuje się agresywnym przebiegiem i związany jest z gorszym rokowaniem.
Niestety, pomimo prowadzonych akcji profilaktycznych, u 5-10 proc. chorych rak wykrywany jest zbyt późno, kiedy występują już przerzuty do narządów wewnętrznych.
Rak piersi u mężczyzn
Należy pamiętać, że na nowotwór sutka mogą chorować również mężczyźni – ich zachorowania to ok. 1% wszystkich nowotworów złośliwych piersi. Jednak, inaczej niż w przypadku kobiet, liczba zachorowań na raka piersi wśród mężczyzn nie rośnie i jest od lat mniej więcej stała.
Czynniki ryzyka rozwoju raka piersi
Przyczyna rozwoju raka nie jest do końca znana. Wyodrębniono jednak czynniki ryzyka, które zwiększają prawdopodobieństwo zachorowania. Najważniejsze z nich to:
- obecność mutacji genów, przede wszystkim BRCA1 i BRCA2, ale ryzyko raka piersi mogą zwiększać również mutacje innych genów, np. TP53, PTEN, CHEK2, CDH1, PALPB2,
- nowotwór sutka u bliskich krewnych, np. babci, matki, ciotki lub siostry,
- przebyte zachorowanie na raka sutka,
- wiek powyżej 50. roku życia - ryzyko zachorowania wzrasta z wiekiem,
- płeć żeńska - u mężczyzn rak sutka występuje rzadko,
- wystąpienie pierwszej miesiączki w młodym wieku, czyli poniżej 12. roku życia,
- menopauza w późnym wieku, czyli powyżej 55. roku życia,
- długotrwałe stosowanie hormonalnej terapii menopauzy,
- nadwaga i otyłość u kobiet po menopauzie,
- mała aktywność fizyczna,
- ekspozycja na działanie promieniowania jonizującego,
- bezdzietność,
- późny wiek (powyżej 30. roku życia) urodzenia pierwszego dziecka,
- niekarmienie dzieci piersią,
- duża ilość tkanki gruczołowej w piersiach, nazywana wysoką gęstością piersi,
- długotrwałe stosowanie doustnej antykoncepcji hormonalnej - jest to niewielki wzrost ryzyka,
- przebyty rak jajnika, endometrium lub jelita grubego,
- częste spożywanie alkoholu.
Nie na wszystkie te czynniki kobieta ma wpływ, więc ryzyka zachorowania nie da się zupełnie zredukować, jednak nawet np. utrzymanie prawidłowej masy ciała, może wpłynąć korzystnie na obniżenie ryzyka rozwoju nowotworu sutka.
Ponadto dzięki temu, że niektóre czynniki ryzyka zostały zidentyfikowane, osoby bardziej zagrożone mogą zostać objęte lepszą profilaktyką.
Znaczący wpływ na zachorowanie na raka piersi u kobiet ma wiek. Panie przed 35. rokiem życia chorują rzadko, a największą grupę chorych stanowią kobiety w wieku 50-69 lat. Dlatego programami badań przesiewowych w kierunku nowotworu sutka objęte są kobiety z tej właśnie grupy wiekowej.
Czy rak piersi jest dziedziczny?
Istotny jest również czynnik rodzinny. W ¼ przypadków raka stwierdza się rodzinne występowanie choroby (np. u babci, matki lub siostry), a 5-10 proc. zachorowań jest związanych z występowaniem mutacji genu BRCA1 i BRCA2. Ryzyko zachorowania jest tym większe, im u większej ilości krewnych rak wystąpił.
Istnieją skale, które umożliwiają indywidualną oceną ryzyka wystąpienia choroby. Jedną z najpopularniejszych jest skala Gaila. Uwzględnia ona wywiad rodzinny, chorobowy, wiek wystąpienia pierwszej miesiączki oraz wiek urodzenia pierwszego dziecka. Ocenia się w ten sposób ryzyko 5-letnie oraz w trakcie całego życia.
Bardzo ważne jest uświadomienie kobietom, jakie czynniki zwiększają prawdopodobieństwo rozwoju nowotworu sutka oraz tego, że kobiety same mogą mieć wpływ na zmniejszenie tego ryzyka – poprzez zmianę stylu życia, utrzymanie prawidłowej masy ciała czy regularną aktywność fizyczną.
Przeczytaj: Jak oswoić się z rakiem? Droga do akceptacji choroby nowotworowej
Rozpoznanie raka piersi
Szybkość rozpoznania raka piersi ma kluczowe znaczenie, jeżeli chodzi o rokowania – im wcześniej rozpoznany, tym większa szansa na wyleczenie.
W ramach diagnostyki wykonuje się:
- samobadanie piersi i badanie piersi przez lekarza,
- mammografię lub USG piersi,
- mammografię metodą rezonansu magnetycznego,
- biopsję piersi – cienkoigłową, gruboigłową/mammotomiczną lub chirurgiczną,
- badanie wydzieliny z brodawki sutkowej.
Podstawą rozpoznania jest ocena pod mikroskopem tkanek guza pobranych podczas biopsji. Badanie to pozwala określić typ nowotworu, ustalić rokowanie oraz zaplanować właściwe leczenie.
Po potwierdzeniu nowotworu wykonywana jest dalsza diagnostyka, która ma na celu wykrycie lub wykluczenie przerzutów do narządów wewnętrznych.
Diagnostyka raka piersi
Samobadanie piersi
Bardzo ważną rolę we wczesnym rozpoznawaniu choroby odgrywa samobadanie piersi. Dlatego ważne jest, aby każda kobieta, samodzielnie lub z pomocą partnera, badała swoje piersi zgodnie ze schematem. Badanie to powinno się wykonywać co miesiąc, najlepiej w 5-10 dniu cyklu (kobiety miesiączkujące) lub w jeden, określony i stały dzień miesiąca (dotyczy kobiet po menopauzie lub niemiesiączkujących z innych przyczyn).
Dzięki regularnemu samobadaniu kobiety są w stanie zaobserwować nawet niewielkie zmiany w wyglądzie piersi. W przypadku stwierdzenia jakiejkolwiek nieprawidłowości należy jak najszybciej zwrócić się do lekarza w celu podjęcia dalszej diagnostyki. Samobadanie może uratować życie.
Mammografia
Mammografia to ważne badanie diagnostyczne. W Polsce programem przesiewowym objęte są kobiety z grupy wiekowej 50-69 lat. Jest to grupa, w której notuje się najwięcej przypadków raka piersi, a wskaźniki umieralności są wysokie.
U młodszych kobiet mammografia niekoniecznie jest skuteczna, ponieważ mają one większą ilość tkanki gruczołowej w piersi.
Badanie mammograficzne piersi polega na prześwietleniu piersi wiązką promieni Roentgena. Jej czułość1 w wykrywaniu zmian nowotworowych wynosi ok. 75-98 proc., a a swoistość2 sięga 52-94 proc. Żeby uniknąć błędów w interpretacji zdjęć, najczęściej są one oceniane przez dwóch radiologów.
W Polsce, zgodnie z programem badań przesiewowych, mammografia powinna być wykonywana co 2 lata.
Prawidłowy wynik nie zwalnia z comiesięcznego samobadania piersi!
USG piersi
Uzupełnieniem mammografii jest badanie USG piersi, które nie jest badaniem przesiewowym. USG jest ważną metodą diagnostyczną u młodych kobiet, których piersi mają dużą gęstość, czyli w tej grupie, w której mammografia jest mniej skuteczna.
Badanie ultrasonograficzne umożliwia różnicowanie zmian litych i torbielowatych oraz określenie charakteru zmian litych – czy są łagodne czy podejrzane. Duży wpływ na skuteczność diagnostyczną USG ma doświadczenie badającego oraz jakość sprzętu.
Mammografia metodą rezonansu magnetycznego
Od kilku lat coraz częściej stosowaną metodą w diagnostyce raka piersi jest mammografia metodą rezonansu magnetycznego. Nie jest to jednak badanie zalecane jako badanie profilaktyczne dla wszystkich kobiet, a jedynie w określonych grupach pacjentek. Od kilku lat Amerykańskie Towarzystwo Onkologiczne zaleca coroczne, profilaktyczne badania tą metodą, w połączeniu z coroczną mammografią, u kobiet:
- u których szacowane życiowe ryzyko rozwoju raka piersi, obliczone przy pomocy specjalnych kalkulatorów ryzyka opartych głównie na historii rodzinnych zachorowań, wynosi między 20 a 25% lub więcej,
- u których stwierdzono obecność mutacji BRCA1 lub BRCA2,
- u których krewnych pierwszego stopnia (rodzice, rodzeństwo, dzieci) stwierdzono mutację genów BRCA 1/BRCA2,
- które przeszły radioterapię klatki piersiowej między 10. a 30. rokiem życia,
- które chorują lub ich bliscy pierwszego stopnia chorują na zespół Li-Fraumeni, zespół Cowden lub zespół Bannayana-Rileya-Ruvalcaby.
Wyróżnia się kilka możliwych wskazań:
- rozstrzyganie wątpliwości diagnostycznych, jeżeli jest rozbieżność pomiędzy wynikami różnych badań obrazowych i/lub badania piersi przez lekarza,
- przedoperacyjne określenie stopnia zaawansowania czy lokalizacji raka,
- poszukiwanie innych guzów w piersiach po stwierdzeniu raka,
- sprawdzanie szczelności silikonowych implantów piersi.
Zaletą badania jest skuteczność w przypadku zmian umiejscowionych w piersiach o dużej gęstości.
Sprawdź ofertę Medicover w zakresie diagnozowania nowotworu >>
Biopsja piersi
Jeśli wynik któregokolwiek z badań obrazowych (mammografii, USG piersi, mammografii metodą rezonansu magnetycznego) będzie nieprawidłowy to konieczne jest wykonanie biopsji i weryfikacja podejrzanej zmiany w badaniu mikroskopowym.
Może być wykonana różnymi metodami:
- cienkoigłowa,
- gruboigłowa/mammotomiczna,
- otwarta, nazywana też chirurgiczną.
Biopsja cienkoigłowa polega na nakłuciu zmiany, wcześniej zaobserwowanej w badaniu USG lub mammografii i jej ocenie. Jest wykonywana bez znieczulenia i pod kontrolą USG. Materiał pobrany w tej biopsji nie pozwala na odróżnienie raka przedinwazyjnego i raka inwazyjnego (który może dawać przerzuty).
Zdecydowanie lepszym badaniem jest biopsja gruboigłowa, ponieważ pozwala ona przeprowadzić pełne badanie histopatologiczne, z określeniem typu raka, jego agresywności oraz oceną receptorów: estrogenowego (ER), progesteronowego (PgR) i naskórkowego czynnika wzrostu (HER2). Są to informacje niezbędne do planowania leczenia. Biopsję gruboigłową wykonuje się w znieczuleniu miejscowym.
Biopsja mammotomiczna to rodzaj biopsji gruboigłowej, podczas której za pomocą specjalnego urządzenia pobierany jest drobny fragment guza do badania mikroskopowego.
Ostatnim rodzajem badania, możliwym do zastosowania w przypadku małych zmian, jest biopsja otwarta, nazywana też chirurgiczną. Wykonuje się ją w znieczuleniu ogólnym. Badanie polega na wycięciu całego guzka wraz z marginesem zdrowej tkanki.
W celu oceny stopnia zaawansowania choroby i potwierdzenia lub wykluczenia przerzutów wykonuje się m.in. RTG klatki piersiowej lub tomografię komputerową klatki piersiowej, USG lub tomografię komputerową jamy brzusznej czy scyntygrafię kości.
Badania genetyczne na raka piersi
Testy genetyczne na obecność mutacji zwiększającej ryzyko wystąpienia raka piersi powinny przede wszystkim wykonać kobiety, które:
- miały w rodzinie co najmniej dwa przypadki zachorowania na raka piersi lub jajnika licząc do trzech pokoleń wstecz. Szczególnym wskazaniem jest, jeśli rak piersi lub rak jajnika pojawił się w rodzinie przed 50. rokiem życia,
- zachorowały już na raka piersi lub raka jajnika, szczególnie, jeśli choroba pojawiła się przed 40. rokiem życia,
- mają w rodzinie mężczyznę, który zachorował na raka piersi,
- u których w rodzinie oprócz raka piersi pojawił się również rak prostaty, krtani lub czerniak,
- u których zdiagnozowano niezłośliwe zmiany w piersiach lub jajnikach, np. torbiele,
- u których w rodzinie rozpoznano już mutację genów BRCA1 lub BRCA2,
- kobiety, które stosują hormonalną terapię zastępczą.
Badanie genetyczne jest bezbolesne. Polega na pobraniu próbki krwi, która poddana jest analizie w laboratorium. Na wyniki badania genetycznego czeka się ok. 7 tygodni.
Obciążenie genetyczne
Nie znaczy to jednak, że pacjent, u którego wykryto mutacje któregokolwiek z tych genów, skazany jest na raka piersi. Oznacza to jedynie, że jest znacznie bardziej narażony. Jeśli u pacjentki nie wykryto mutacji, również nie ma pewności, że nie zachoruje ona na raka piersi czy jajnika. Należy pamiętać, że tylko za około 20% nowotworów odpowiedzialne są predyspozycje genetyczne.
Co jednak, jeśli kobieta dowie się, że jest obciążona genetycznie? Świadomość podwyższonego ryzyka zachorowania na raka piersi daje szansę na włączenie dodatkowych działań profilaktycznych bądź zmodyfikowanie częstości ich wykonywania. Dzięki temu zwiększamy szansę na wykrycie choroby we wczesnym stadium.
Możemy też zdecydować o modyfikacji stylu życia czy ograniczeniu dodatkowych czynników ryzyka, np. otyłości czy palenia tytoniu.
Leczenie raka piersi
Schemat leczenia ustalany jest zawsze przez zespół lekarzy w porozumieniu z pacjentką. W skład takiego zespołu terapeutycznego wchodzi specjalista chirurgii onkologicznej i chirurgii plastycznej, radioterapeuta, onkolog kliniczny, radiolog, patolog, rehabilitant i psychoonkolog. Ogólne zasady postępowania w przypadku leczenia raka obejmują kilka podstawowych punktów:
- leczenie miejscowe, czyli usunięcie guza lub amputacja piersi, biopsja węzła wartowniczego i ew. usunięcie pachowych węzłów chłonnych,
- radioterapia,
- leczenie systemowe: chemioterapia, hormonoterapia, leczenie celowane (trastuzumab, lapatinib).
Leczenie chirurgiczne raka sutka
Leczenie miejscowe, czyli chirurgiczne, może mieć charakter:
- operacji oszczędzającej, podczas której wycina się guz razem z marginesem zdrowych tkanek (po operacji oszczędzającej konieczna jest uzupełniająca radioterapia),
- mastektomii, nazywanej też amputacją piersi, czyli usunięcie całej piersi.
Zarówno operacja oszczędzająca jak i mastektomia nie różnią się pod względem skuteczności onkologicznej, czyli długości całkowitego przeżycia.
Zaletą operacji oszczędzającej jest lepszy efekt kosmetyczny oraz lepsze samopoczucie kobiety. Wybór metody zależy od decyzji lekarzy, ale wpływ na nią mają indywidualne preferencje kobiety.
Przeciwwskazania do leczenia oszczędzającego
Bezwzględne:
- brak możliwości przeprowadzenia uzupełniającej radioterapii,
- brak możliwości wycięcia guza z marginesem zdrowych tkanek,
- obecność przerzutów w innych narządach wewnętrznych,
- nawrót raka po wcześniejszym leczeniu oszczędzającym.
Względne:
- wiek chorej poniżej 35 lat (raki piersi u tak młodych kobiet są zazwyczaj bardzo agresywne, więc niewycięcie piersi znacząco zwiększa ryzyko nawrotu),
- duży rozmiar guza lub wiele drobnych guzków,
- przewidywany zły efekt kosmetyczny,
- obecność rozsianych mikrozwapnień,
- umiejscowienie guza w okolicach brodawki,
- obecność mutacji genetycznych BRCA.
Jeżeli badania obrazowe i/lub badanie lekarskie wskażą na obecność przerzutów w węzłach chłonnych pachowych, to wykonywana jest biopsja podejrzanych węzłów chłonnych. Gdy diagnoza jest potwierdzona, to węzły chłonne pachowe usuwane są podczas operacji piersi.
Jeżeli badanie lekarskie i badania obrazowe nie sugerują przerzutów w węzłach chłonnych, to wykonywana jest tzw. biopsja węzła wartowniczego3. Węzeł wartowniczy pobierany jest do badania mikroskopowego i oceniany czy są w nim obecne przerzuty.
Zależnie od wyniku badania określane są wskazania do usunięcia węzłów chłonnych pachowych (tzw. limfadenektomii) oraz planowane jest dalsze postępowanie. Brak przerzutów do węzła wartowniczego pozwala uniknąć limfadenektomii i związanych z nią powikłań – obrzęku ręki, zaburzeń ruchomości i czucia.
Radioterapia
W przypadku leczenia oszczędzającego pierś zawsze konieczna jest radioterapia uzupełniająca. Ma ona na celu zniszczenie ewentualnych „resztek choroby”. Takie postępowanie pozwala na zmniejszenie ryzyka nawrotu choroby oraz na zwiększenie skuteczności leczenia.
Leczenie systemowe (chemioterapia, hormonoterapia, leczenie celowane)
W niektórych przypadkach, kiedy guz jest bardzo duży, leczenie rozpoczyna się od leczenia systemowego, czyli głównie chemioterapii. U niektórych chorych chemioterapia łączona jest z leczeniem celowanym, a u chorych po menopauzie możliwa jest również początkowa hormonoterapia.
Dopiero później, po zmniejszeniu rozmiarów guza, wykonywana jest operacja oszczędzająca, amputacja piersi lub wyłącznie radioterapia – zależy to od odpowiedzi uzyskanej na początkowe leczenie.
Leczenie systemowe jest leczeniem podstawowym, kiedy choroba jest uogólniona i obecne są przerzuty. W takich sytuacjach jest to leczenie paliatywne, które ma na celu przede wszystkim poprawienie komfortu życia pacjentki.
Wskazania zależą od wielu czynników, znaczenie ma m.in.:
- stopień zaawansowania choroby,
- stopień złośliwości raka i jego typ,
- zaawansowanie guza pierwotnego oraz stan pachowych węzłów chłonnych,
- obecność przerzutów w odległych narządach,
- dolegliwości związane z nowotworem,
- obecność objawów stanowiących bezpośrednie zagrożenie życia,
- czas od leczenia pierwotnego do wystąpienia nawrotu,
- rodzaj dotychczas stosowanego leczenia i jego skuteczność,
- wiek chorej oraz to, czy miała menopauzę,
- stan sprawności,
- przebyte i współistniejące choroby oraz ich leczenie,
- opinia i preferencje chorej.
Rokowania raka sutka
Rak szybko wykryty i właściwie leczony daje szanse na całkowite wyleczenie. W Europie, po usłyszeniu diagnozy, 5 lat przeżywa ok. 82 proc. chorych, a w Polsce – 72 proc. Jeżeli nowotwór zostanie wykryty w pierwszym stopniu zaawansowania, to odsetek ten sięga 95 proc.
Stopnie zaawansowania nowotworu piersi
I stadium raka piersi
Ryzyko, że rak piersi doprowadzi do śmierci jest bardzo niskie, kiedy guz ma średnicę nie większą niż 0,5 cm. Następnie guz rozrasta się do dwóch centymetrów.
II stadium
Drugi stopień rozwoju nowotworu to wielkość guza między 2 a 5 cm. Komórki rakowe są już wtedy w węzłach chłonnych pod pachą i konieczna jest operacja. II stopień rozwoju nowotworu to również sytuacja gdy guz jest mniejszy niż 2 cm, ale nowotwór zaatakował węzły chłonne, ewentualnie nie zaatakował ich, ale jest większy niż 5 cm.
III stadium
Trzeci etap to guz dowolnej wielkości, a nowotwór zaatakował już węzły chłonne i tkanki okoliczne - skórę piersi czy mięśnie.
IV stadium
Czwarty stopień choroby to już bardzo duży guz. Pojawiają się już przerzuty do innych, odległych organów np. kości, wątroby czy płuc.
Profilaktyka nowotworu piersi
Profilaktyka opiera się na dwóch głównych elementach – eliminowaniu czynników ryzyka i regularnym wykonywaniu badań przesiewowych.
Aby zmniejszyć ryzyko zachorowania kobieta powinna:
- unikać długotrwałego stosowania hormonalnej terapii zastępczej i antykoncepcji hormonalnej,
- utrzymywać prawidłową masę ciała,
- być aktywna fizycznie minimum 150 minut w tygodniu,
- starać się urodzić pierwsze dziecko przed 30. rokiem życia,
- jak najdłużej karmić piersią,
- ograniczyć spożycie alkoholu.
Badania przesiewowe, które powinny być wykonywane regularnie to:
- samobadanie piersi – wszystkie kobiety, co miesiąc,
- mammografia – kobiety w wieku 50-69, co 2 lata.
Kobiety, w których rodzinie wystąpiły przypadki nowotworu piersi, jajnika, jelita grubego lub prostaty, szczególnie u młodych osób, powinny zgłosić się do poradni genetycznej i/lub wykonać badania genetyczne na obecność mutacji genów.
Kobiety, u których stwierdzono obecność mutacji BRCA1, BRCA2 lub innych, powinny pozostawać pod stałą opieką lekarską.
Pamiętaj!
- Badaj swoje piersi co miesiąc.
- Gdy zauważysz coś niepokojącego to niezwłocznie zwróć się do lekarza.
- Jeżeli masz od 50. do 69. lat, to wykonuj mammografię co 2 lata.
Przypisy:
1 Czułość metody – zdolność metody do prawidłowego rozpoznania choroby u wszystkich tych, u których ona występuje. Określa zdolność testu do wykrywania osób chorych.
2 Swoistość metody - zdolność metody do poprawnego wykluczenia choroby. Określa zdolność testu do wykrywania osób zdrowych.
3 Węzeł wartowniczy – pierwszy węzeł chłonny na drodze spływu chłonki z rejonu wyciętego nowotworu, jest najbardziej prawdopodobnym miejscem pojawienia się pierwszego przerzutu.
Przeczytaj także:
- Rak szyjki macicy - objawy, przyczyny, leczenie
- Przeciwciała onkoneuronalne p-Ri (IB), których pojawienie się może wyprzedzić obecnośc objawów raka sutka. Co to za badanie?
Źródła:
Krajowy Rejestr Nowotworów onkologia.org.pl/rak-piersi-kobiet/#s
onkologia.org.pl/nowotwory-piersi-kobiet/
"Rak Piersi"Jacek Jassem, Maciej Krzakowski; wyd. 2013 r.
rakpiersi.pl/Rak-piersi-i-rokowanie.html
"Rak piersi"prof. dr hab. n. med. Jan Kornafel; wyd. 2011 r.
Oferta Medicover |
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover





