Co to jest rak prostaty (stercza)?
Rak prostaty jest najczęściej występującym nowotworem złośliwym u mężczyzn w Polsce oraz drugą przyczyną ich umieralności z powodu chorób nowotworowych. Co roku wykrywany jest u około 16 tys. pacjentów, a z jego powodu umiera ponad 5 tys. mężczyzn. Najwięcej zachorowań notuje się między 60. a 79. rokiem życia.
Na raka prostaty zapada w Polsce około 16 tys. mężczyzn rocznie.
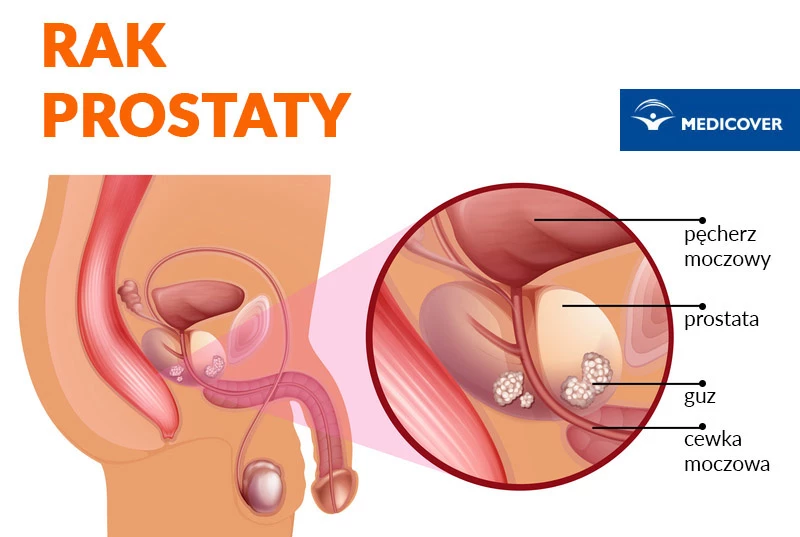
Objawy raka prostaty
Zazwyczaj rak prostaty w początkowym stadium choroby nie powoduje żadnych objawów lub są one nieznacznie nasilone. Wiążą się główne z powiększonym guzem, który naciska na cewkę moczową.
Wczesne objawy raka prostaty
Pierwszymi objawami raka prostaty są:
- częste oddawanie moczu,
- konieczność przerywania snu w celu oddania moczu,
- trudna do opanowania potrzeba pilnego oddania moczu,
- uczucie niepełnego opróżnienia pęcherza,
- oddawanie moczu wąskim strumieniem,
- ból lub pieczenie podczas mikcji.
W miarę powiększania się nowotworu może dochodzić do zalegania moczu w pęcherzu.
Zaawansowane objawy nowotworu stercza
W zaawansowanych stadiach choroby, mogą pojawić się objawy spowodowane obecnością przerzutów. Najczęstsze objawy zaawansowanego raka prostaty to:
- ból w odcinku lędźwiowo-krzyżowym kręgosłupa,
- bóle kostne,
- krew w nasieniu,
- krew w moczu,
- bolesny wytrysk,
- bóle podbrzusza,
- zaparcia
- jednostronny obrzęk kończyny dolnej,
- utrata apetytu,
- niewyjaśniona utrata masy ciała,
- duszność
- niedokrwistość.
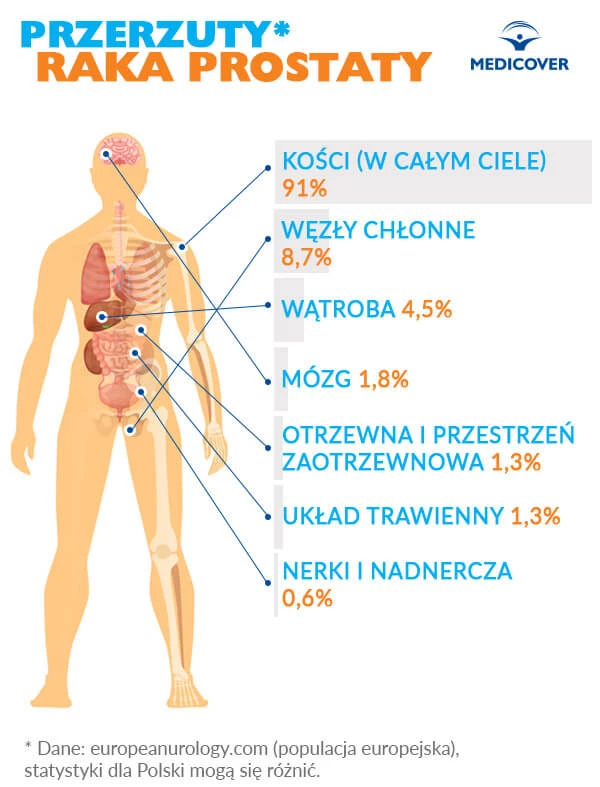
Przerzuty raka prostaty
Przerzuty pojawiają się, gdy komórki nowotworowe przedostają się do innych narządów przez układ limfatyczny lub krwiobieg. Najczęściej nowotwór daje przerzuty do kości. Rzadziej do wątroby, węzłów chłonnych, mózgu oraz płuc. W nielicznych przypadkach obserwuje się je także w innych organach (m.in. w nadnerczach, jelicie grubym, trzustce).
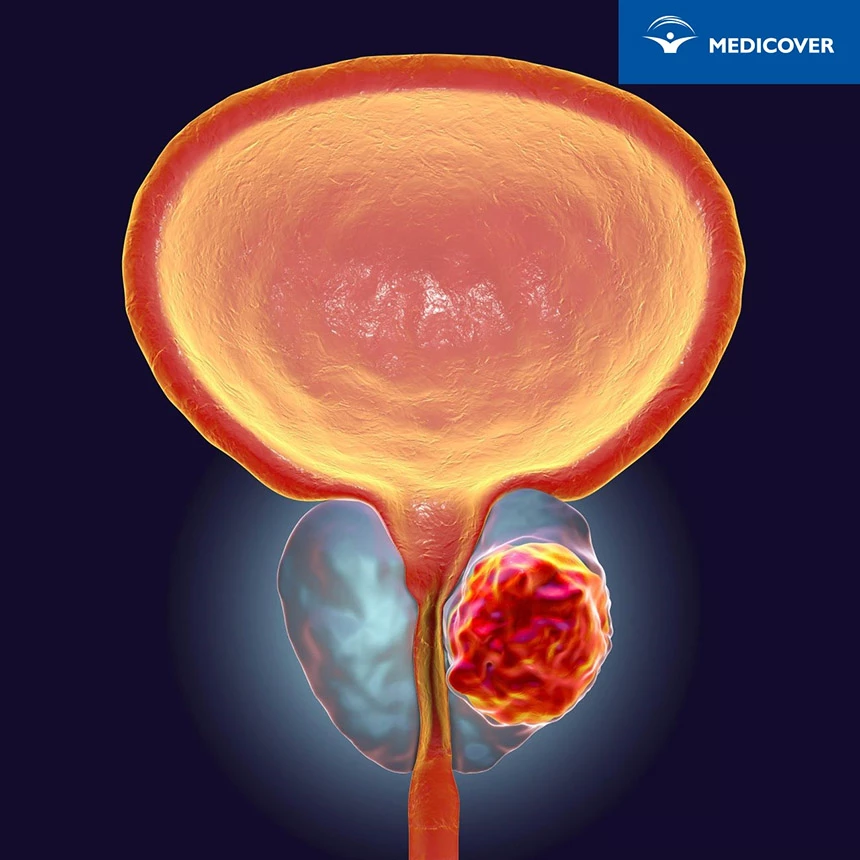
Rozpoznanie raka gruczołu krokowego
Badanie PSA
Gruczoł krokowy wytwarza białko zwane antygenem gruczołu krokowego (ang. prostate specific antigen - PSA). Antygen sterczowy jest odpowiedzialny za utrzymanie nasienia w płynnej postaci. Ponadto jest też dobrym wskaźnikiem stanu prostaty.
Pomiar stężenia PSA jest podstawowym badaniem służącym wstępnej przesiewowej ocenie gruczołu krokowego. U większości chorych stężenie antygenu we krwi jest zwiększone, choć podwyższony poziom PSA występuje również w przebiegu innych chorób prostaty, np. w łagodnym rozroście prostaty. W niektórych przypadkach raka prostaty nie odnotowuje się zwiększonego stężenia antygenu PSA.
W surowicy PSA występuje w formie wolnej i związanej. Całkowite PSA to suma obydwu frakcji. W pierwszej kolejności oznaczane jest PSA całkowite. Jeżeli uzyskany wynik odbiega od wartości referencyjnych w danej grupie wiekowej, należy zgłosić się do specjalisty, który w razie konieczności zleci oznaczenie PSA wolnego.
POWIĄZANE PRODUKTY
Badanie per rectum
Równie istotną składową diagnostyki wstępnej jest badanie prostaty (per rectum), które może wykonać lekarz urolog podczas badania fizykalnego. Badanie palpacyjne prostaty polega na ocenie gruczołu krokowego palcem przez odbyt. Lekarz może wówczas ocenić wielkość, konsystencję i bolesność prostaty.
Lekarz ocenia ryzyko wystąpienia raka stercza na podstawie wielu czynników, takich jak:
- stężenie antygenu PSA,
- wynik badania per rectum,
- informacje o chorobach w rodzinie.
Biopsja
Badaniem diagnostycznym, decydującym o wykryciu raka prostaty jest pobranie wycinków ze stercza za pomocą biopsji przezodbytniczej. Dzięki USG można precyzyjnie wybrać miejsce pobrania próbki do oceny mikroskopowej.
Sprawdź biopsję prostaty pod kontrolą obrazowania rezonansem magnetycznym (Szpital Medicover)
Inne badania do rozpoznania raka prostaty
W celu sprawdzenia, czy nie doszło do wystąpienia przerzutów, najczęściej wykonywana jest tomografia komputerowa miednicy i jamy brzusznej oraz scyntygrafia kości.
| Podstawę do rozpoznania choroby stanowi badanie mikroskopowe, ocena palpacyjna gruczołu krokowego oraz badania obrazowe (USG przezodbytnicze, rezonans magnetyczny) |
Metody leczenia raka prostaty
W zależności od stopnia zaawansowania, stanu ogólnego i wieku chorego, lekarz wybiera odpowiedni sposób postępowania w porozumieniu z pacjentem. U młodych mężczyzn z uwagi na gorsze rokowanie, prowadzone jest bardziej agresywne leczenie.
Metody leczenia:
- leczenie chirurgiczne – prostatektomia,
- radioterapia,
- terapia hormonalna,
- chemioterapia.
Leczenie chirurgiczne
Operację usunięcia prostaty wykonuje się głównie u chorych, u których szacowany czas przeżycia wynosi ponad 10 lat i nie występują przerzuty odległe. Zabieg ten może zostać wykonany klasycznie lub przy użyciu małoinwazyjnych metod endoskopowych, takich jak laparoskopia czy za pomocą robota da Vinci.
Sprawdź leczenie operacyjne w szpitalu Medicover, również z zastosowaniem techniki robotowej.
Radioterapia
Radioterapię zazwyczaj stosuje się, jako leczenie radykalne alternatywne do chirurgii lub jako uzupełnienie leczenia operacyjnego. Można ją podzielić na zewnętrzną oraz wewnętrzną (brachyterapia). Napromieniowaniu może podlegać gruczoł krokowy, pęcherzyki nasienne, a także w przypadku wystąpienia przerzutów, okoliczne węzły chłonne.
Leczenie hormonalne
W przypadku, gdy choroba jest już zaawansowana, a operacja lub radioterapia nie jest możliwa, stosuje się terapię hormonalną. Jest to najbardziej popularna metoda leczenia farmakologicznego tego nowotworu. Stosowana może być przed zabiegiem operacyjnym w celu zwiększenia jego efektywności lub jako element leczenia paliatywnego. Polega ona na zablokowaniu działania męskich hormonów płciowych, które pobudzają komórki rakowe do wzrostu.
Efekt ten można uzyskać na dwa sposoby – poprzez usunięcie jąder (metoda historyczna) lub stosowanie leków hamujących oś hormonalną: przysadka mózgowa-jądra. Wraz z upływem czasu rak może jednak stać się oporny na działanie hormonoterapii. W takich przypadkach uzupełnieniem leczenia farmakologicznego może być niekiedy chemioterapia.
W wybranych przypadkach nie stosuje się żadnych metod leczenia, a jedynie prowadzi ścisłą obserwację i kontrolę stanu zdrowia. Leczenie jest rozpoczynane dopiero, gdy w badaniach kontrolnych stwierdzona zostanie progresja choroby. Metoda ta nie wpływa negatywnie na rokowanie, jeżeli jest stosowana w odpowiedniej grupie pacjentów, tzn. u mężczyzn z nowotworem gruczołu krokowego o niskiej złośliwości.
Ryzyko zachorowania i przyczyny raka prostaty
Ryzyko zachorowania na raka prostaty rośnie wraz z wiekiem. Większość przypadków rozpoznaje się u chorych powyżej 60. roku życia. Nowotwór ten bardzo rzadko jest wykrywany u młodych mężczyzn.
Udowodniono, że w rozwoju nowotworu stercza znaczenie mają czynniki genetyczne. Jeżeli jeden z członków rodziny (ojciec, brat) chorował, ryzyko zachorowania jest 2-krotnie większe. Jeżeli chorych w rodzinie było więcej, ryzyko to wzrasta aż 9-11-krotnie.
Bardziej predysponowani do zachorowania są również mężczyźni, u których w rodzinach stwierdzono występowanie mutacji genu BRCA, odpowiedzialnego za zwiększone ryzyko zachorowania u kobiet na raka piersi i raka jajnika. Zachorowania w rodzinie są wskazaniem do wykonania testów genetycznych w kierunku rowoju tego nowotworu.
Ponadto, otyłość oraz nieprawidłowy styl życia odgrywają także istotną rolę w rozwoju raka prostaty. Spożywanie nadmiernej ilości czerwonego mięsa, mleka oraz przetworzonych produktów zbożowych zwiększają ryzyko zachorowania na raka gruczołu krokowego.

Rokowania i powikłania nowotworu prostaty
Rokowanie zależy od stopnia zaawansowania raka prostaty oraz stanu ogólnego pacjenta.
Do najczęstszych powikłań leczenia raka stercza należą:
- zaburzenia wzwodu,
- nietrzymanie moczu,
- krwiomocz,
- krwawienie z odbytnicy
- obniżenie libido,
- ginekomastia.
Profilaktyka raka prostaty
Mężczyźni po 50. roku życia bez obciążenia rodzinnego w kierunku raka prostaty powinni raz na 1-2 lata wykonywać oznaczanie stężenia PSA z lub bez badania palpacyjnego gruczołu krokowego.
Natomiast mężczyźni, u których w rodzinie, krewny pierwszego stopnia chorował na raka gruczołu krokowego powinni rozpocząć oznaczenie PSA już po 40 lub 45 roku życia z lub bez badania per rectum. W zależności od uzyskanego wyniku oraz indywidualnego ryzyka, parametr ten należy oznaczać raz na 1 lub 2 lata.
Takie postepowanie umożliwi wczesne wykrycie raka prostaty i szybkie rozpoczęcie odpowiednio dobranego leczenia. Istotne znaczenie w profilaktyce raka prostaty ma również sposób żywienia. Spożywanie odpowiedniej ilości warzyw i owoców, a także tłustych ryb morskich może zmniejszyć ryzyko choroby. Szczególnie zalecane jest stosowanie zasad diety śródziemnomorskiej, dostarczającej cennych witamin i składników mineralnych, fitozwiązków, kwasów tłuszczowych omega-3 oraz błonnika pokarmowego.
Źródła:
nhs.uk/conditions/prostate-cancer/treatment/
Raporty | KRN (onkologia.org.pl)
Zastosowanie_systemów_robotowych_w_.pdf
Jakie są objawy raka prostaty? | CDC | Centrum Kontroli Chorób
web.archive.org/web
Leczenie raka prostaty (PDQ)® - wersja pacjenta - NCI (cancer.gov)
Odległe powikłania leczenia radykalnego raka prostaty (studencimedycyny.pl)
web.archive.org/web/20201126080236id_/https://phmd.pl/api/files/view/29571.pdf
pdfs.semanticscholar.org
europeanurology.com
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover




