Zachorowanie na COVID-19 może wiązać się z pojawieniem różnego typu zmian skórnych. Przypominają one rumień lub pokrzywkę, niektóre przybierają postać plam, grudek czy siateczki. Wysypka może wystąpić także u osób przechodzących COVID-19 bezobjawowo i skąpoobjawowo. U 21 proc. pacjentów dermatoza była jedynym symptomem zakażenia SARS-CoV-2. Natomiast u 17 proc. osób sygnalizowała początek choroby. Częstość występowania i czas wystąpienia skórnych objawów COVID-19 są trudne do ustalenia. Niejasny jest również związek niektórych objawów skórnych z ciężkością choroby. Ponadto nie można wykluczyć, że u niektórych pacjentów obserwowane zmiany skórne mogą stanowić reakcje na liczne metody leczenia COVID-19.
Spis treści:
- Wysypka covidowa gdzie się pojawia?
- Jak wygląda wysypka w przebiegu COVID-19?
- Zmiany skórne a COVID-19 diagnostyka
- Wysypka przy koronawirusie - kiedy się pojawia, ile trwa?
- Wysypka to objaw PIMS po COVID-19 u dzieci
- Covidowe palce
- COVID-19 a ospa wietrzna – wysypka czym się różni?
- Leczenie wysypki po COVID-19
Wysypka covidowa gdzie się pojawia?
Zmiany skórne często są odpowiedzią organizmu na infekcje wirusowe. Jednak w przypadku COVID-19 lekarzy zaskoczyła różnorodność wykwitów skórnych, moment ich pojawienia się i umiejscowienie.
Zmiany skórne towarzyszące COVID-197 pojawiają się na różnych częściach ciała, np. w okolicach ust, na tułowiu, kończynach, stopach i dłoniach. Nie zawsze towarzyszy im świąd.
Jak wygląda wysypka w przebiegu COVID-19?
Wysypki związane z COVID-19 są różnorodne i łatwo je pomylić ze zmianami skórnymi typowymi dla innych chorób wirusowych.
Na podstawie zebranych danych klinicznych lekarze z Hiszpanii i Lombardii wyróżnili sześć głównych rodzajów objawów skórnych związanych z COVID-19:
- zlewająca się wysypka rumieniowa / plamisto-grudkowa / odropodobna,
- wysypka pokrzywkowa,
- wykwit grudkowo-pęcherzykowy,
- zmiany przypominające odmrożenia,
- zmiany przypominające siność siatkowatą,
- zmiany typu plamicy.
Zmiany powiązano z ciężkością infekcji, część towarzyszyła bezobjawowemu lub skąpoobjawowemu przebiegowi COVID-19, inne zaś związane były z ciężką infekcją.
Zlewająca się wysypka rumieniowa, plamisto-grudkowa, odropodobna (ang. confluent erythematous/maculopapular/morbilliform rash). Stwierdzona u blisko połowy chorych, przeważnie z ciężkim przebiegiem zakażenia SARS-CoV-2. W większości przypadków zmiany były uogólnione, symetryczne i początkowo pojawiały się na tułowiu. Występowały jednocześnie z innymi objawami i ustępowały po około 7-10 dniach.
Zmiany skórne przypominające odmrożenia (psudoodmroznowe) - ang. chilblain-like acral pattern. Dotyczyły 19 proc. pacjentów chorych na COVID-19, częściej występowały u dzieci i nastolatków. Asymetryczne plamy pseudoodmrozinowe stwierdzano na palcach rąk i stóp, stąd określenie „covidowe palce”. Zmiany te mogą sprawiać ból i dyskomfort, powodować pieczenie i świąd. Utrzymują się około 12 dni. Zmiany zwykle dotyczyły pacjentów bez objawów ogólnoustrojowych.
Bąble pokrzywkowe, często swędzące (ang. urticarial rash). Zmiany podobne do pokrzywki, diagnozowane u 19 proc. pacjentów, zwykle młodych dorosłych, głównie na tułowiu i kończynach. W badaniach stwierdzono, że wysypka pokrzywkowa zwykle pojawiała się jednocześnie z objawami ogólnoustrojowymi, utrzymywała się około 1 tygodnia i wiązała się ze średnim nasileniem COVID-19.
Wykwity grudkowo-pęcherzykowe (ang. papulo-vesicular exanthem). Stwierdzone były u 9 proc. pacjentów, częściej u osób w średnim wieku. Towarzyszyły ogólnym objawom COVID-19 o średnim nasileniu. Zwykle były rozsiane na tułowiu, ale manifestowały się też na kończynach w postaci małych, niekiedy swędzących pęcherzy. Zwykle te zmiany skórne pojawiały się średnio 3 dni od wystąpienia objawów ogólnoustrojowych lub wyprzedzały pojawienie się objawów COVID-19 i cofały się po 8 dniach, bez następstw bliznowacenia.
Zmiany skórne przypominające siność siatkowatą (ang. Livedo Reticularis/Racemosa-Like Pattern). Siność siatkowata albo sinica marmurkowata dotyczyła około 6 proc. zmagających się z COVID-19. Tego rodzaju zmiany skórne zwykle obserwuje się u osób w podeszłym wieku. Świadczą one o problemach z układem krążenia. Jednak nagłe pojawienie się tego typu zmian może wiązać się z infekcją COVID-19. Wyglądem przypominają one siateczkę czerwono-niebieskich plam na skórze. Zmiany tego typu mogą być związane z umiarkowanym lub ciężkim przebiegiem infekcji.
Wysypka wybroczynowa przypominająca plamicę (ang. Purpuric “Vasculitic” Pattern) mogące prowadzić do martwicy naczyń. Sugeruje się, że zmiany te występują częściej u starszych pacjentów z ciężkim COVID-19. Występowały bardzo rzadko, stanowiąc 8,2proc. wszystkich zmian skórnych. Ich umiejscowienie na skórze odzwierciedla obecność zmian związanych z zapaleniem naczyń, prawdopodobnie spowodowanych bezpośrednim uszkodzeniem komórek śródbłonka przez wirusa lub rozregulowaną reakcją zapalną gospodarza wywołaną przez COVID-19. W najcięższych przypadkach obserwowano rozległą ostrą martwicę i związek z ciężką koagulopatią (zaburzeniami krzepnięcia).
Zmiany skórne a COVID-19 diagnostyka
Diagnostyka zmian dermatologicznych wywołanych przez COVID-19 polega przede wszystkim na wykluczeniu innych możliwych przyczyn, takich jak alergia czy wysypka polekowa.
W tym celu można wykonać badanie histopatologiczne, polegające na pobraniu wycinka zmienionej chorobowo skóry. Pozwala to określić, czy wysypka ma związek z zakażeniem SARS-CoV-2, jest odpowiedzią organizmu na podane leki czy też wywołały ją inne wirusy.
Jeśli uciśnięcie palcem fioletowo-czerwonych zmian skórnych nie powoduje ich blednięcia, jest to sygnał alarmowy, ale też wskazanie do wykonania testu w kierunku obecności wirusa SARS-CoV-2.
Wysypka przy koronawirusie - kiedy się pojawia, ile trwa?
Pierwsze objawy choroby COVID-19 mogą wystąpić po około 5-6 dniach lub też dopiero po 14 dniach od zakażenia wirusem SARS-CoV-2. Natomiast wysypka może wystąpić jako pierwszy symptom albo też jako jedyny objaw świadczący o koronawirusie.
W zależności od rodzaju zmian skórnych i stopnia ich zaawansowania, utrzymują się one od kilku dni do nawet kilku tygodni.
Mogą przy tym towarzyszyć innym objawom ogólnoustrojowym typowym dla przebiegu COVID-19. Do nich z kolei zaliczają się m.in.:
- gorączka,
- uporczywy kaszel
- duszność, problemy z oddychaniem,
- zmęczenie,
- dreszcze,
- zawroty głowy
- utrata węchu i smaku.
Przeczytaj wszystko o objawach koronawirusa >>.
Wysypka to objaw PIMS po COVID-19 u dzieci
Choroby wirusowe to częsta przyczyna zmian skórnych u dzieci. Wysypka wywołana wirusem SARS-Cov-2 może pojawić się na skórze dziecka nawet od 2-4 tygodni od zakażenia i sugerować PIMS (ang. pediatric inflammatory multisystem syndrome temporally associated with SARS-CoV-2).
PIMS o wieloukładowy zespół zapalny u dzieci, który daje o sobie znać po przebytym COVID-19. Powikłanie to może wystąpić nawet wtedy, kiedy dziecko chorowało bezobjawowo. Najczęściej PIMS stwierdza się u dzieci w wieku szkolnym, około 9. roku życia.
W przypadku dzieci, zmiany skórne wywołane zakażeniem SARS-CoV-2 mogą przybrać formę rumieniowo-grudkową, przypominającą typową dla wieku dziecięcego „trzydniówkę”. Krostki pojawiają się wtedy na twarzy i plecach, a w ciągu 3-5 dni ustępują samoistnie.
Każdy rodzaj wysypki u dzieci należy skonsultować z lekarzem pediatrą. Dopóki nie zostanie zdiagnozowana i nie wykluczy się jej związku z COVID-19, dzieci nie powinny mieć kontaktu z innymi osobami, a zwłaszcza z osobami starszymi. Seniorzy są bardziej narażeni na ciężki przebieg zakażenia koronawirusem, a nawet śmierć.
Covidowe palce
Zmiany skórne w postaci tzw. covidowych palców najczęściej są diagnozowane u osób młodszych, nastolatków i dzieci. Przybierają formy czerwonych plam, pęcherzyków, a nawet owrzodzeń, którym towarzyszy obrzęk skóry.
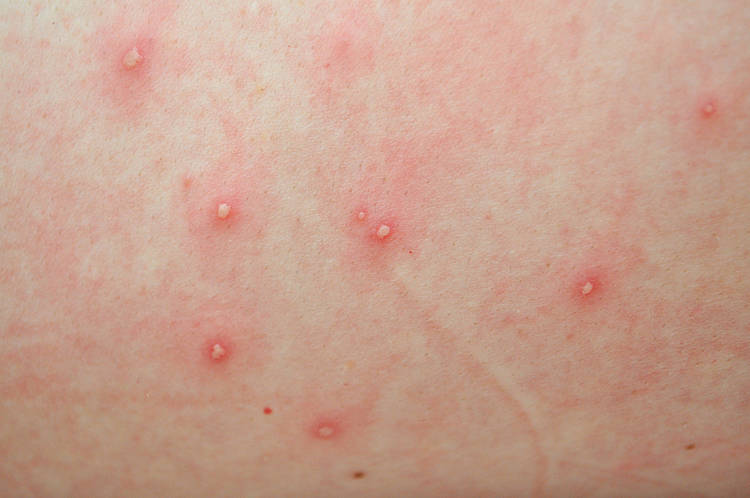
COVID-19 a ospa wietrzna – wysypka czym się różni?
Wysypki grudkowo-pęcherzykowe w przebiegu COVID-19 i ospy wietrznej są do siebie bardzo podobne. Różni je wiek chorujących oraz rozmieszczenie zmian skórnych.
W przypadku zakażenia wirusem SARS-CoV-2 wykwity skórne częściej stwierdzano u osób dorosłych, których średnia wieku wynosi 60 lat. Natomiast jedną z głównych cech klinicznych było też rozmieszczenie zmian skórnych w okolicach tułowia, w postaci rozproszonej i raczej brak świądu.
Wysypka pojawiała się 3 dni po wystąpieniu symptomów COVID-19. Ustępowała zaś samoistnie po 8 dniach, nie pozostawiając śladów i zbliznowaceń.
Leczenie wysypki po COVID-19
Wysypka wywołana wirusem SARS-CoV-2 nie wymaga stosowania szczególnych procedur medycznych. Dane kliniczne pokazują, że wystarcza obserwacja zmian skórnych i leczenie objawowe. Pomocne są preparaty łagodzące świąd i obrzęki skórne, leki przeciwhistaminowe.
Pacjenci z lekkimi objawami chorobowymi i niewymagający hospitalizacji mogą stosować je w domu.
W przypadku cięższych i bardziej rozległych wykwitów skórnych zalecane jest leczenie ogólnoustrojowe, polegające na podaniu kortykosteroidów. Zwłaszcza w sytuacji zlewającej się wysypki rumieniowej, plamisto-grudkowej oraz ospo- czy odropodobnej.
Źródła:
National Library of Medicine, Skin Manifestations Associated with COVID-19: Current Knowledge and Future Perspectives, Giovanni Genovese, Chiara Moltrasio, Emilio Berti and Angelo Valerio Marzano,
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7801998/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7537241/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7868133/
https://onlinelibrary.wiley.com/doi/10.1111/bjd.19163
www.pacjent.gov.pl
https://journals.viamedica.pl/forum_dermatologicum/article/view/71870
Autor: Justyna Sokołowska
Konsultacja merytoryczna: Beata Tarnowska, Specjalista ds. Informacji Medycznej Medicover
Przeczytaj także:

 Medicover
Medicover