W skrócie:
|
Przyczyny wrodzonych wad serca
Wrodzone wady serca (ang. congenital heart disease – CHD) stanowią 28 proc. wszystkich anomalii wrodzonych. Według szacunków na 1000 żywych urodzeń ma je 6-8 dzieci. Dzięki rozwojowi diagnostyki prenatalnej, stwierdzenie tego rodzaju wady jest możliwe już u płodu podczas rutynowego badania USG wykonywanego w 20. tygodniu ciąży.
Wśród wrodzonych anomalii serca wyróżniamy m.in.: wady rozwojowe przegród serca, wrodzone wady serca z przeciekiem lewo-prawym, wady mięśnia sercowego (kardiomiopatia), wrodzone wady serca sinicze i niesinicze. Nieprawidłowości mogą być też złożone, jak w przypadku zespołu Fallota (najczęstszej wrodzonej siniczej wadzie serca), zespołu Eisenmengera czy anomalii Ebsteina.
W przeciwieństwie do wad nabytych serca, nie jest łatwo wskazać przyczyny tych wrodzonych. Wiadomo, że za około 10 proc. odpowiada czynnik genetyczny, i że mogą występować z innymi zespołami wrodzonymi. Na przykład są powiązane z trisomią 21. chromosomu i stwierdza się je u około 50 proc. dzieci urodzonych z zespołem Downa.
Diagnostyka wrodzonych wad serca
Dzięki rozwojowi diagnostyki prenatalnej niedorozwój serca można wykryć już u płodu w 20. tygodniu ciąży, podczas rutynowego badania USG. W razie nieprawidłowości przyszła mama kierowana jest do kardiologa prenatalnego, który zleca dodatkowe badania i w zależności od rodzaju wady, decyduje o postępowaniu medycznym.
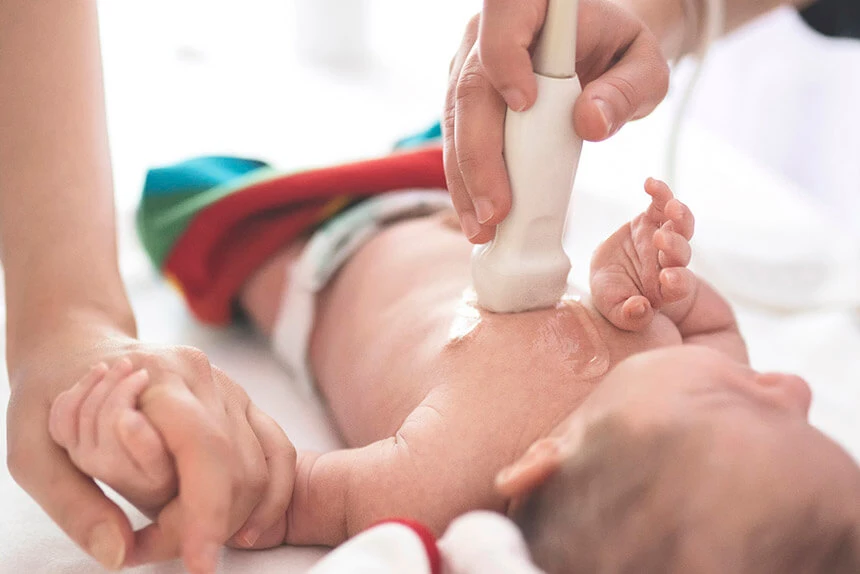
Natomiast w rozpoznaniu wrodzonych anomalii serca u noworodków, dzieci i osób dorosłych pomocne jest badanie fizykalne. Lekarz w trakcie osłuchiwania serca z użyciem stetoskopu jest w stanie wychwycić niepokojące szmery w sercu. Bywa, że jest to jedyny objaw sugerujący anomalję rozwojową.
W celu pogłębienia diagnostyki wykonuje się wtedy: echokardiogram (USG serca), echokardiogram przezprzełykowy, elektrokardiogram (EKG), tomografię komputerową (TK), rezonans magnetyczny (MRI), cewnikowanie serca i RTG klatki piersiowej.
Dowiedz się więcej:
Najczęstsze wady wrodzone serca
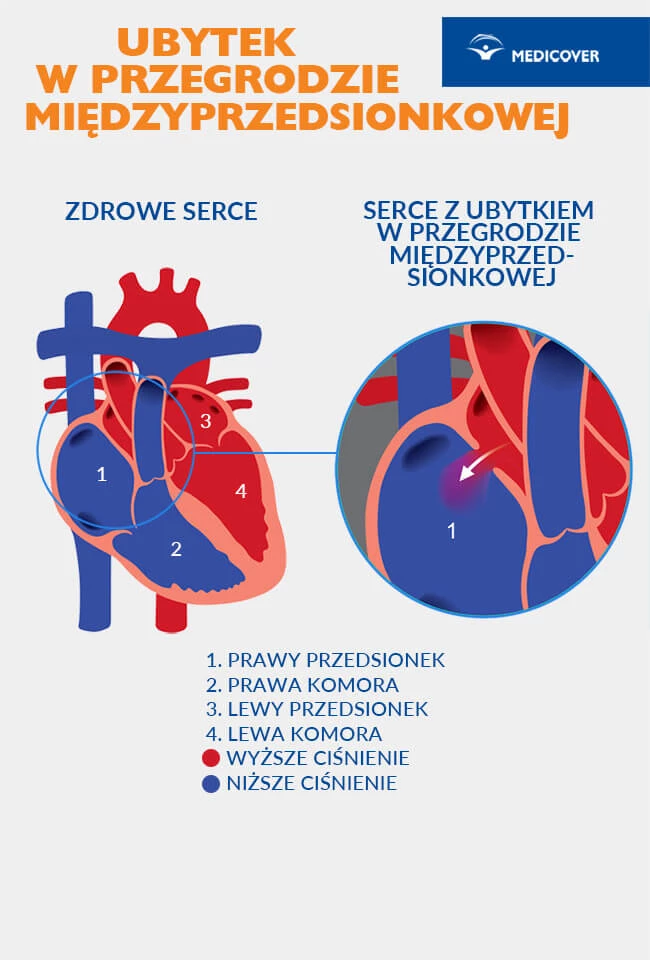
Ubytek w przegrodzie międzyprzedsionkowej (ASD, ang. atrial septal defect)
Tego rodzaju nieprawidłowość częściej rozpoznaje się u dziewczynek i kobiet, niż u chłopców czy mężczyzn. Anomalię tę bezpiecznie koryguje się za pomocą zabiegu kardiochirurgicznego lub metodą przezskórnego zamykania ubytku za pomocą samorozprężalnej siatki nitynolowej (Amplatzer Septal Occluder).
Zwężenie cieśni aorty, koarktacja aorty (CoA, ang. coarctation of the aorta)
Postać niemowlęca choroby to ciężka, zagrażająca życiu dziecka niewydolność krążenia. Objawami klinicznymi są: przyspieszony oddech, powiększenie wątroby i duszność. Często koarktacji aorty towarzyszą też inne wady. Natomiast w postaci dorosłej choroby występują: bóle głowy, uporczywe krwawienia z nosa, podwyższone ciśnienie tętnicze w górnych partiach ciała, przewlekłe niedokrwienie kończyn (zespół Leriche'a).
Ubytek w przegrodzie międzykomorowej (VSD, ang. ventricular septal defect)
Ten ubytek stwierdza się u około 25-40 proc. nowo narodzonych dzieci. Zazwyczaj małe ubytki nie powodują zaburzeń hemodynamicznych (zaburzeń krążenia krwi). W pierwszych miesiącach życia dziecka niewielkie ubytki w części mięśniowej przegrody międzykomorowej ulegają samoistnemu zamknięciu. Natomiast duże i podaortalne ubytki części błoniastej przegrody zawsze są wskazaniem do pilnego zabiegu operacyjnego.
Przetrwały przewód tętniczy Botalla (PDA, ang. patent ductus arteriosus)
Najczęściej występuje u wcześniaków i stanowi około 10 proc. wszystkich anomalii serca, które dają się całkowicie wyleczyć.
Tetralogia Fallota, Zespół Fallota (ToF, ang. tetralogy of Fallot)
Połączenie czterech zmian chorobowych powodujących niedotlenienie organizmu. Głównym objawem jest sinica, która nasila się, kiedy dziecko po urodzeniu staje się bardziej aktywne. Towarzyszą jej tzw. palce pałeczkowate (na skutek niedotlenienia palce dziecka rozwijają się nieprawidłowo).
Rzadziej występujące wrodzone wady serca
- Zespół niedorozwoju prawego serca (HRHS, ang. hypoplastic right heart syndrome)
- Zespół niedorozwoju lewego serca (HLHS, ang. hypoplastic left heart syndrome)
- Przerwanie łuku aorty (IAA, ang. interrupted aortic arch)
- Przełożenie dużych naczyń (przełożenie wielkich pni tętniczych, przełożenie dużych tętnic, TGA, ang. transposition of the great arteries)
- Zespół Blanda, White’a i Garlanda (BWG, ang. Bland-White-Garland syndrome)
- Atrezja zastawki mitralnej (TA, tricuspid atresia)
- Atrezja zastawki trójdzielnej (AT, łac. atresia tricuspidalis)
- Całkowite nieprawidłowe połączenie żył płucnych (TAPVC, ang. total anomalous pulmonary venous connection)
- Zespół Ebsteina (ang. Ebstein's anomaly)
- Zespół wrodzonego braku zastawki tętnicy płucnej (APV, ang. absent pulmonary valve)
Wrodzone wady serca u dzieci
Najczęściej rozpoznawane są u noworodków. Szacuje się, że w Polsce rodzi się każdego dnia 10 dzieci z nieprawidłowościami anatomicznymi serca, a każdego roku diagnozuje się je u około 3-3,5 tysiąca dzieci.
Czynnikami ryzyka ich wystąpienia u dziecka są:
- zaawansowany wiek rodziców
- choroba matki przebiegająca z gorączką w czasie ciąży (różyczka, odra)
- toczeń rumieniowaty układowy występujący u ciężarnej
- wcześniejsze poronienia
- epilepsja u matki
- niedobór multiwitamin i kwasu foliowego w wieku prenatalnym
- cukrzyca matki
- występowanie wrodzonej anomalii serca u członka rodziny
- spożywanie alkoholu podczas ciąży
- zażywanie leków w pierwszym trymestrze ciąży
Wszystkie niepokojące objawy występujące u niemowląt czy starszego dziecka należy pilnie skonsultować z pediatrą i kardiologiem dziecięcym. Szczególnie jeśli są to: sinica (charakterystyczne, niebiesko-fioletowe zabarwienie skóry i paznokci), problemy z oddychaniem, zaburzenia odżywiania, problemy z przyjmowaniem pokarmu i przełykaniem, omdlenie, osłabienie.
Wrodzone wady serca u dorosłych
Anomalie u dorosłych diagnozowane są rzadziej niż nabyte, gdyż objawy mogą pozostać niezauważone przez chorego od dziecka przyzwyczajonego do swojej słabej wydolności fizycznej.
Warto jednak pamiętać, że nie wykryta w wieku prenatalnym i okresie niemowlęcym wrodzona nieprawidłowość sercowo-krążeniowa ulega progresji. W związku z tym niewydolność serca (arytmia czy sinica) może wystąpić dopiero w okresie dojrzewania lub później. Sprzyja temu styl życia i sytuacje stresogenne typu: egzaminy, praca, rozwód. Dość powszechnie diagnozowaną wrodzoną anomalią u dorosłych jest ubytek przegrody międzyprzedsionkowej, który najczęściej występuje u kobiet.
U młodych ludzi sygnałem alarmowym powinny być objawy takie jak:
- słaba, pogarszająca się wydolność fizyczna,
- kołatania serca, zwłaszcza przy wysiłku,
- częste stany przedomdleniowe, omdlenia,
- bóle w klatce piersiowej,
- duszność.

Powiązane tematy:
- Arytmia serca | Objawy arytmii serca
- Serce | Choroby układu krążenia
- Jak dbać o serce? | Choroby serca
Krytyczne wady wrodzone serca
Około 20 proc. wad rozwojowych serca stanowią wady krytyczne, które są zagrożeniem dla życia płodu czy niemowlęcia. W ich przypadku konieczny jest pilny zabieg chirurgiczny, który może się odbyć jeszcze przed porodem, jest jednak obarczony dużym ryzykiem.
Wśród tego rodzaju nieprawidłowości anatomicznych znajdują się m.in.: krytyczne zastawkowe zwężenie aorty, niedorozwój lewej części serca czy ektopie
Krytyczne zastawkowe zwężenie aorty (AS, ang. aortic stenosis)
Rzadka anatomiczna nieprawidłość częściej diagnozowana u chłopców i kwalifikująca do zabiegu jeszcze w życiu płodowym. W większości przypadków prowadzi do zespołu niedorozwoju lewego serca.
Niedorozwój lewej części serca (HLHS, ang. hypoplastic left heart) z restrykcyjnym otworem owalnym
Niewydolność krążeniowa daje o sobie znać dopiero po porodzie i szybko postępuje. Dzieci z tą anomalią leczy się operacyjnie, wieloetapowo, nawet z koniecznością transplantacji serca.
Krytyczne zwężenie zastawki pnia płucnego (PS, ang. pulmonary stenosis)
W pierwszych godzinach po porodzie wymaga ciągłego, dożylnego wlewu prostaglandyny E1 w celu utrzymania otwartego przewodu tętniczego. Zabieg walwuloplastyki, czyli poszerzenia balonem zastawkowego zwężenia pnia tętnicy płucnej, jest obarczony dużym ryzykiem.
Przełożenie dużych naczyń (TGA, ang. transposition of the great arteries) z restrykcyjnym otworem owalnym
Nieprawidłowe połączenie komór serca z wychodzącymi z serca dużymi naczyniami. U dziecka tuż po urodzeniu pojawia się sinica ośrodkowa, a objawy niewydolności krążenia nasilają się. Tego rodzaju schorzenie najczęściej występuje u chłopców.
Ektopie serca (EC, łac. ectopia cordis) z prawidłową budową serca
Rzadka wada, kiedy serce jest umiejscowione częściowo lub całkowicie poza klatką piersiową, co uniemożliwia życie poza macicą. Wadzie tej mogą towarzyszyć też inne, m.in.: wady kręgosłupa, rozszczep wargi i podniebienia, czy wady płuc.
W perinatologii (tzw. medycynie matczyno-płodowej) dokonano klasyfikacji wrodzonych wad serca i wyodrębiono tzw. grupę D, czyli grupę wad najcięższych, gdzie przewiduje się śmierć płodu lub noworodka. Należą do niej m.in.: kardiomiopatia gąbczasta z wadą serca i zespół Ebsteina z hipoplazją płuc.
Leczenie wrodzonych wad serca
Rozwój diagnostyki prenatalnej, możliwości leczenia farmakologicznego i nowoczesne metody operacyjne dają możliwość całkowitego wyleczenia 85 proc. noworodków. Plan leczenia warunkuje rodzaj wady serca, stopień zaawansowania choroby i wiek pacjenta, a w przypadku złożonych przypadków postępowanie jest wieloetapowe.
Leczenie defektów serca głównie opiera się na mniej inwazyjnym zabiegu interwencyjnym (metodą przezskórną podczas cewnikowania serca) lub operacji kardiochirurgicznej. Wśród innych metod należy wymienić: zabieg Rashkinda (atrioseptostomię balonową), zabieg z użyciem sprężynek wewnątrznaczyniowych lub zapinek Amplatza.
Co istotne, każdy pacjent z wrodzoną anatomiczną nieprawidłowością budowy serca, nawet po leczeniu operacyjnym, wymaga stałej kontroli kardiologicznej, często też przyjmowania leków nasercowych. Kompleksowa opieka powinna uwzględniać również zalecenia dietetyka czy fizjoterapeuty.
Poza tym świadomość posiadania wady serca i ograniczeń z niej wynikających wpływa na relacje z otoczeniem, życie prywatne i zawodowe. Chory jest narażony na ryzyko wystąpienia depresji i powinien być objęty również wsparciem psychologa.
Źródła:
- ncbi.nlm.nih.gov/books/NBK209965/
- pubmed.ncbi.nlm.nih.gov/25638345/
- ncbi.nlm.nih.gov/pmc/articles/PMC5007929/
- orpkp.pl/index.php?LANG=pl&level=1&struct=2&news=30&arch=1
- ikard.pl/wady-serca.html
- Chirurgiczne leczenie koarktacji aorty u dorosłych — korzystny wpływ na nadciśnienie tętnicze. Włodzimierz Kuroczyński, Marc Hartert, Diethard Pruefer, Katrin Pitzer-Hartert, Markus Heinemann i Christian Friedrich Vahl University Hospital Mainz, Department of Cardiothoracic and Vascular Surgery, Johannes-Gutenberg-University, Mainz, Niemcy
- podyplomie.pl/pediatria/12213,zwezenie-ciesni-aorty-u-noworodkow-niemowlat-i-starszych-dzieci
- podyplomie.pl/pediatria/15421,dziecko-z-problemem-zdrowotnym-po-operacji-wady-wrodzonej-serca
- podyplomie.pl/wiedza/wielka-interna/933,wady-wrodzone-serca-u-doroslych
- naukawpolsce.pl/aktualnosci/news%2C86353%2Ceksperci-dzieci-z-powazna-wada-wrodza-serca-wymagaja-opieki-przez-cale-zycie
- Wrodzone wady serca u dorosłych – wytyczne ESC 2020 w praktyce lekarza rodzinnego w 2021 r., A.Ciepłucha, Lekarz POZ 6/2020 vol.6
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover