Szkarlatyna u dzieci i dorosłych
Szkarlatyna to chorobą bakteryjna, która dotyka głównie dzieci w wieku przedszkolnym i szkolnym. Zdarza się jednak, że chorują na nią także osoby dorosłe. Co więcej, przechorowanie nie daje pewności, że chory nabył odporność - na szkarlatynę można zachorować kilka razy.
W Polsce co roku choruje od kilku do kilkudziesięciu pacjentów na 100 000 osób.
Co jakiś czas mamy do czynienia ze wzrostem liczby zachorowań, ale powszechne stosowanie penicyliny spowodowało spadek rozmiaru i zasięgu epidemii choroby. Zaobserwowano również, że do największej liczby zakażeń dochodzi w okresie jesienno-zimowym.

Objawy szkarlatyny
Okres wylęgania płonicy jest bezobjawowy i najczęściej trwa od 2 do 5 dni.
Infekcja zaczyna się gwałtownie i objawia się:
- wysoką gorączką,
- bólami głowy,
- bólami brzucha,
- bólami gardła,
- nudnościami i wymiotami,
- wysypką, której nasilenie zależy od wrażliwości organizmu na toksyny wytwarzane przez Streptococcus pyogenes.
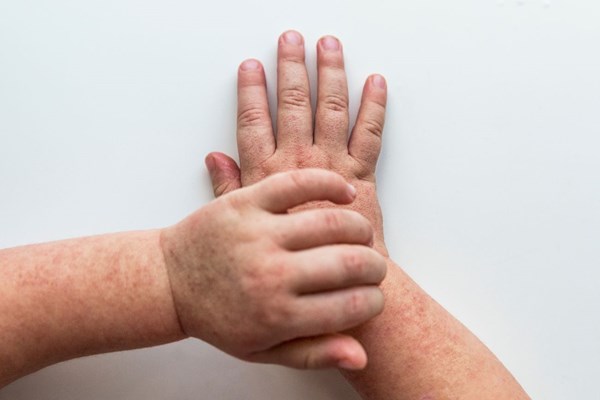
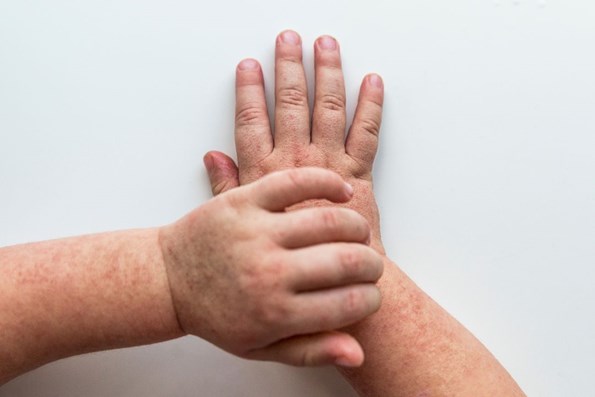
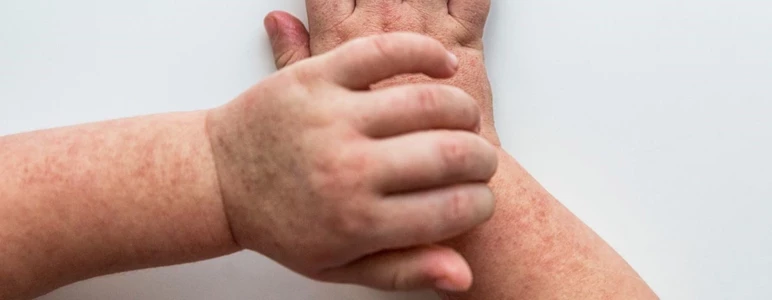
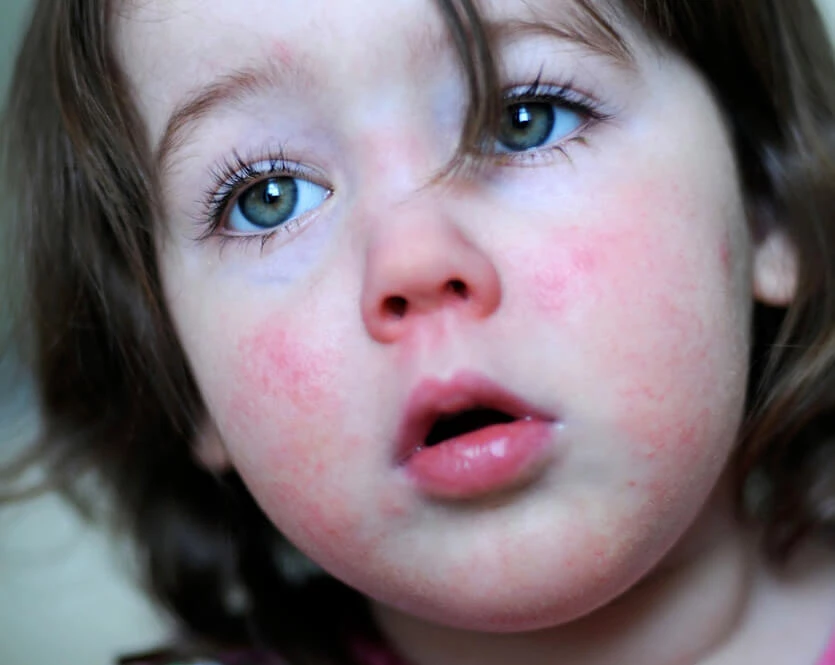
Wysypka
Zazwyczaj pierwsze zmiany skórne widoczne są już po 12–36 godzinach od zakażenia. Trwają od kilku godzin do kilku dni. Początkowo uwidaczniają się na tułowiu, a następnie obejmują swoim zasięgiem resztę ciała.
Wysypka najbardziej wyrazista jest na klatce piersiowej, brzuchu, okolicach pachowych, w pachwinach oraz na pośladkach. Jest drobnoplamista (jak po uderzeniu szczotką ryżową), pod wpływem ucisku blednie, a skóra jest szorstka, chropowata w dotyku.
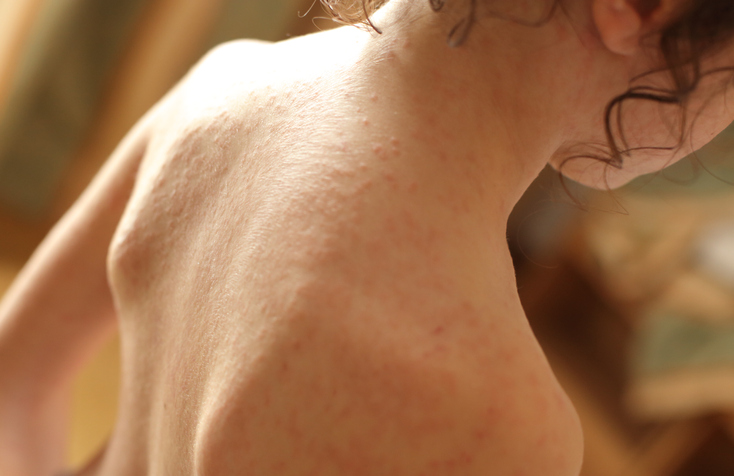
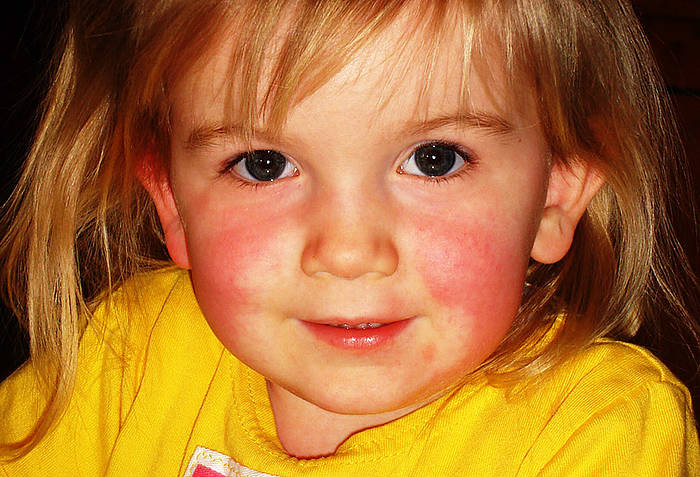
Rumień
Ponadto w przebiegu choroby na policzkach chorego pojawia się rumień, który nie występuje wokół ust. To tzw. trójkąt Fiłatowa, czyli blada i niepokryta wysypką skóra wokół nosa i ust.
Co więcej, tam, gdzie naturalnie na ciele znajdują się fałdy skóry (pachwiny, pachy), występują czerwono-różowe linie tzw. linie Pastii, które spowodowane są zwiększoną kruchością drobnych naczyń krwionośnych.
Złuszczanie naskórka
Tym, co szczególnie charakteryzuje płonicę, jest złuszczanie się naskórka. Po około tygodniu od zaniknięcia wysypki skóra zaczyna się łuszczyć - najpierw skóra twarzy, później tułowia, a na końcu, po około 3 tygodniach, zaczyna się proces złuszczania na stopach i dłoniach.
W sytuacji, gdy u pacjenta nie zaobserwowano wysypki, to właśnie ten specyficzny schemat łuszczenia się skóry umożliwia wsteczne rozpoznanie szkarlatyny.

Wygląd gardła
Zabarwienie śluzówki gardła staje się intensywnie czerwone – szkarłatne. Stąd właśnie bierze się nazwa choroby – szkarlatyna. Migdałki mogą być obrzęknięte, czasami z wysiękiem, a węzły chłonne szyjne powiększone.
Język
Ważnym objawem choroby jest wygląd języka. U osoby chorej na szkarlatynę pokryje się on białym nalotem. Po 4-5 dniach obłożenie języka zacznie ustępować, zaczynając się od czubka języka i jego krawędzi, a na nasadzie kończąc.
Biały nalot na języku ustąpi miejsca zaczerwienieniu i powiększeniu brodawek smakowych, co nazywane jest, w zależności od regionu, „językiem malinowym” bądź „truskawkowym”.
W płonicy nie występują takie objawy jak katar, zapalenie spojówek czy kaszel.
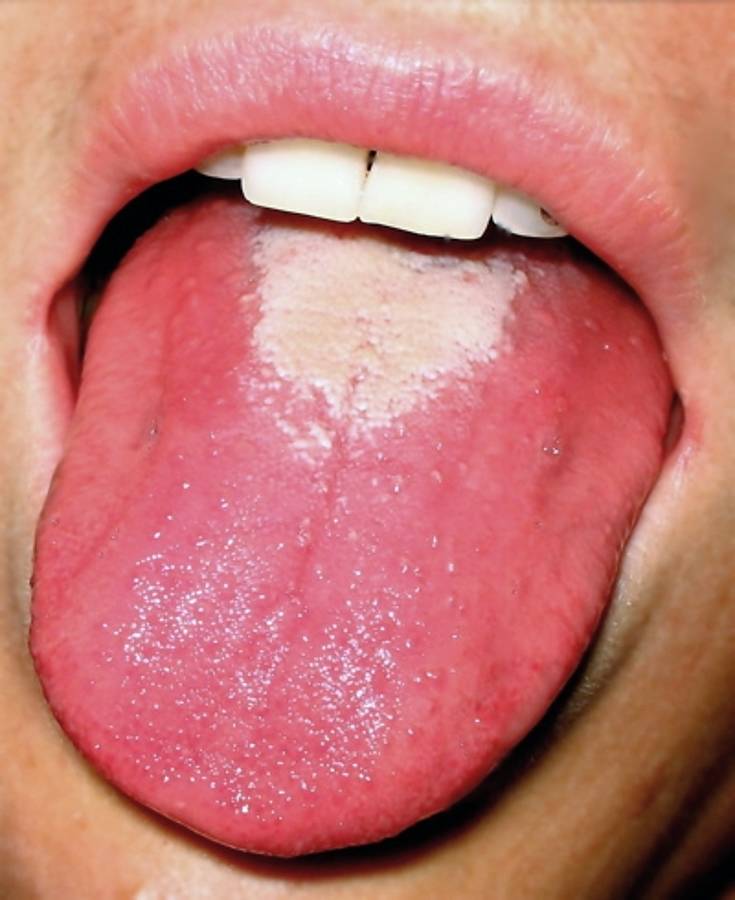
Szkarlatyna - "malinowy język". Licencja: CC BY-SA 2.5
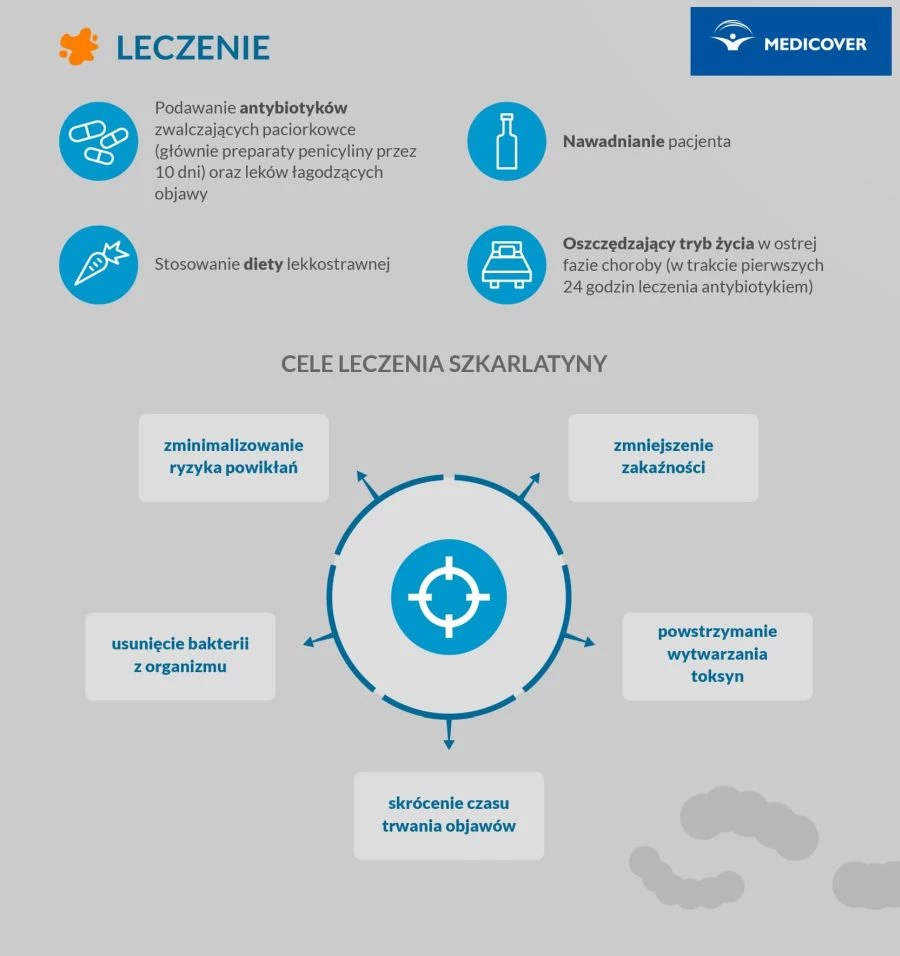
Leczenie szkarlatyny
Leczenie płonicy sprowadza się do podania antybiotyków zwalczających paciorkowce (głównie preparatów penicyliny przez 10 dni) i leków objawowych np. obniżających gorączkę, zmniejszających silny ból gardła.
Istotne jest również odpowiednie nawadnianie pacjenta, oszczędzający tryb życia w ostrej fazie choroby i izolacja chorego (tylko przez pierwsze 24 godziny leczenia antybiotykiem).
W chorobach gorączkowych, a zatem i w przebiegu choroby, powinno się zadbać o odpowiednią dietę. Instytut Żywności i Żywienia zaleca, by stosować dietę łatwostrawną lub łatwostrawną bogatobiałkową oraz spożywać dużo płynów.
W czasie choroby i rekonwalescencji ważne jest, by dostarczyć organizmowi wszystkie potrzebne składniki odżywcze i unikać ciężkostrawnych produktów i potraw (smażonych, przetworzonych).
Celem leczenia jest:
- powstrzymanie wytwarzania toksyn,
- usunięcie bakterii z organizmu,
- zminimalizowanie ryzyka powikłań,
- zmniejszenie zakaźności,
- skrócenie czasu trwania objawów.
W związku z tym leki przeciwko paciorkowcom należy stosować zgodnie z wytycznymi otrzymanymi od lekarza. Ważne jest przyjmowanie antybiotyku o tej samej porze, po to, aby utrzymać stężenie leku na stałym poziomie przez cały czas kuracji.
Nie należy także przerywać antybiotykoterapii, gdy tylko ustąpią objawy. Bakterie mogą wówczas przetrwać w organizmie chorego i spowodować stan nosicielstwa.
W większości przypadków skuteczne i wystarczające jest leczenie w warunkach domowych, ale w przypadku wyjątkowo ciężkiego przebiegu bądź dużego ryzyka wystąpienia powikłań, może być konieczne leczenie szpitalne.
Zakażenie szkarlatyną
Choroba rozprzestrzenia się głównie drogą kropelkową, czasami przez skażone bakteriami przedmioty, bieliznę, pościel i powierzchnie. Niekiedy, aczkolwiek rzadko, szerzenie się zakażenia następuje przez żywność.
Czynnikami ryzyka sprzyjającymi rozwojowi choroby są z pewnością niewłaściwe warunki sanitarno–higieniczne oraz przebywanie w dużych skupiskach ludzkich (szkoły, internaty, komunikacja miejska).
Przyczyny szkarlatyny
Szkarlatyna jest chorobą wywoływaną przez szczepy paciorkowca beta-hemolizującego typu A– Streptococcus pyogenes, często również nazywanego paciorkowcem ropnym. Zdolność do spowodowania płonicy mają wyłącznie szczepy wytwarzające toksyny erytrogenne.
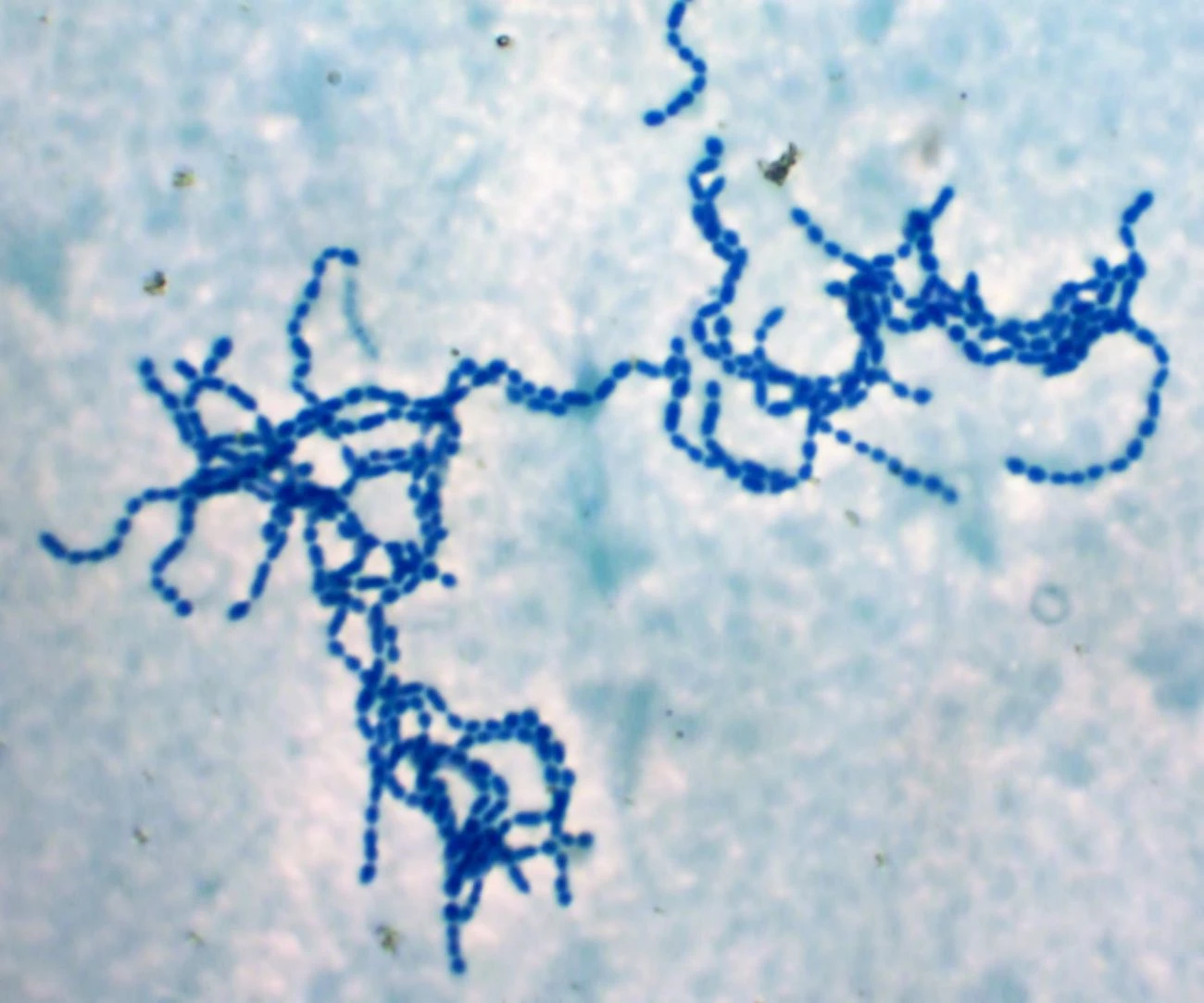
To właśnie toksyny odpowiadają za pojawienie się wysypki w przebiegu szkarlatyny. Rezerwuarem bakterii S. pyogenes odpowiedzialnej za zachorowanie jest tylko i wyłącznie człowiek (chory lub nosiciel). To oznacza, że chorobą nie można zarazić się od zwierzęcia.
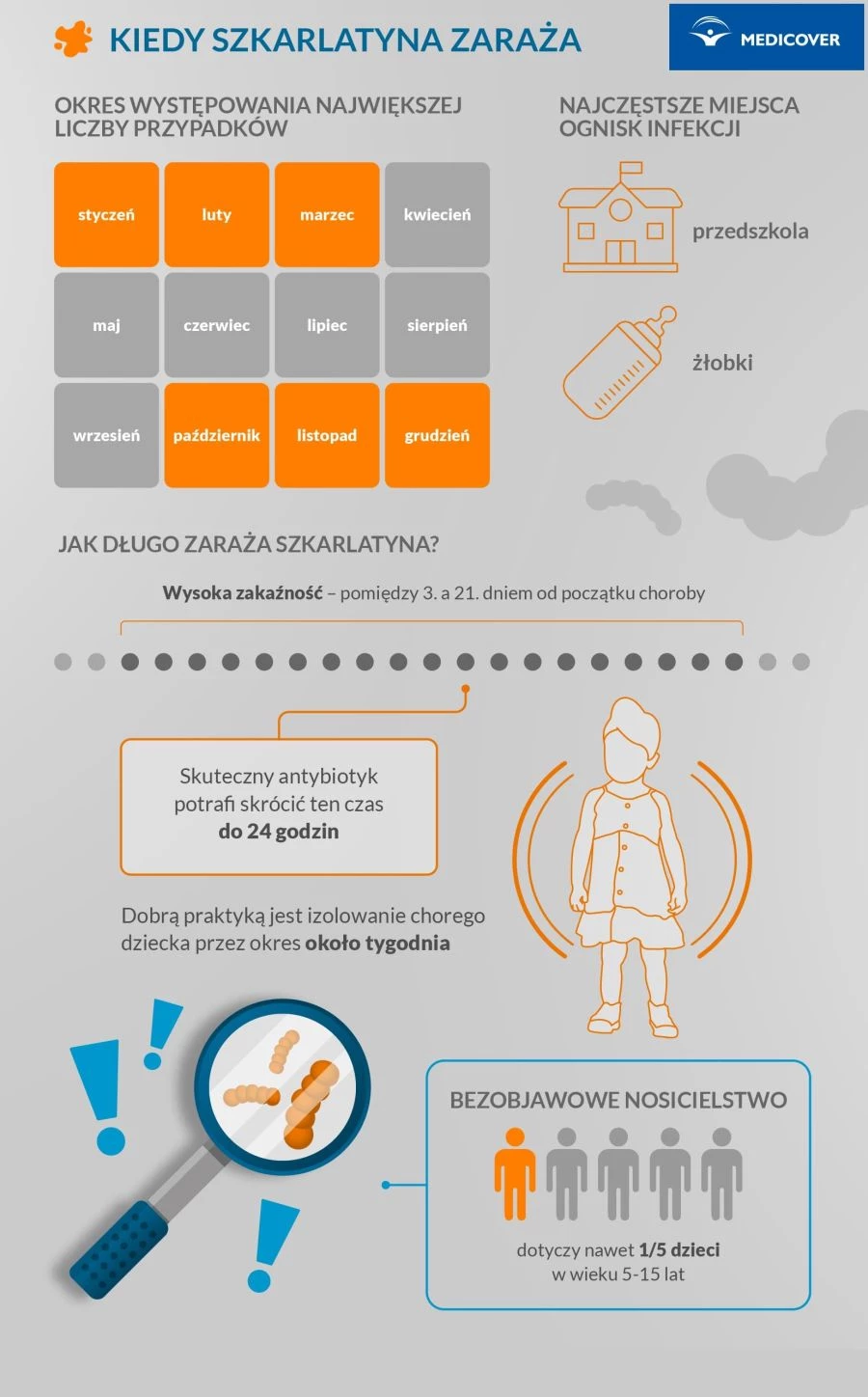
Osoba nieleczona jest wysoce zakaźna pomiędzy 3. a 21. dniem od początku choroby. Po wdrożeniu skutecznego antybiotyku zakaźność skraca się do 24 godzin. Niestety dużym problemem jest bezobjawowe nosicielstwo (nawet 1/5 populacji, głównie dzieci w wieku 5-15 lat).
Rozpoznanie szkarlatyny
Lekarz po przeprowadzeniu wywiadu i zbadaniu pacjenta może podjąć decyzję o wykonaniu badań laboratoryjnych, głównie mikrobiologicznych.
O zakażeniu świadczy wyhodowanie paciorkowców typu A w posiewie wymazu z gardła. Szybkie testy lateksowe również potwierdzają infekcję i są najczęściej stosowanymi badaniami przy wykrywaniu ostrych zakażeń paciorkowcem typu A. Nie mają jednak zastosowania w przypadku nosicielstwa.
W badaniach laboratoryjnych krwi często występuje leukocytoza, czyli podwyższona liczba leukocytów w morfologii krwi obwodowej. Białko C-reaktywne (CRP) oraz odczyn Biernackiego (OB) są podwyższone, zwłaszcza w kolejnych dniach choroby.

Do potwierdzenia zachorowania (ale nie w ostrej fazie choroby), głównie w przypadku powikłań paciorkowcowych, przydatnym parametrem może okazać się oznaczenie miana antystreptolizyny O (ASO).
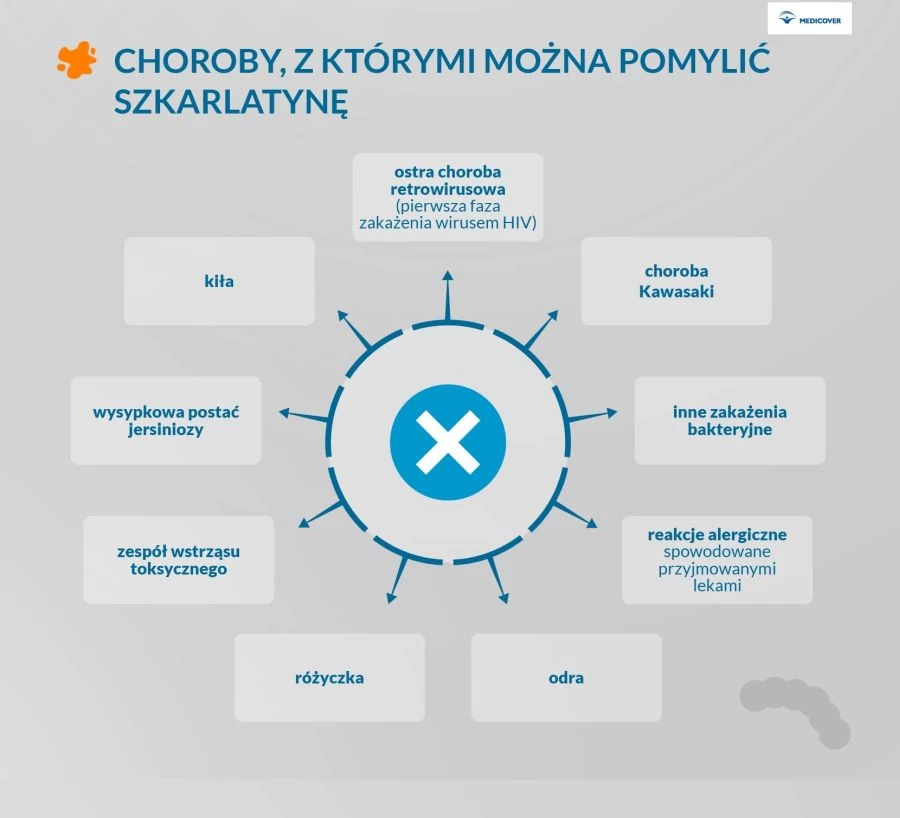
Niektóre objawy występujące są niespecyficzne, co oznacza, że mogą występować również w przebiegu innych chorób. W różnicowaniu należy wziąć pod uwagę następujące jednostki chorobowe:
- choroba Kawasaki,
- zakażenia wywołane gronkowcami,
- reakcje alergiczne spowodowane przyjmowanymi lekami,
- odra,
- różyczka,
- zespół wstrząsu toksycznego,
- wysypkowa postać jersiniozy,
- kiła,
- ostra choroba retrowirusowa (pierwsza faza zakażenia wirusem HIV).
Rokowanie i powikłania po szkarlatynie
Rokowania są dobre, a ryzyko powikłań małe, nie mniej jednak możliwe, dlatego każdy nowy objaw, nawrót gorączki, pogorszenie samopoczucia powinny skłonić do ponownej konsultacji lekarskiej.
Do najczęstszych skutków należą:
- zapalenie ucha środkowego,
- zapalenie węzłów chłonnych,
- kłębuszkowe zapalenie nerek,
- zapalenie stawów,
- gorączka reumatyczna.

Po przechorowaniu powstają swoiste przeciwciała, co zapobiega wystąpieniu wysypki będącej skutkiem działania toksyny erytrogennej. Należy jednak pamiętać, że są trzy typy toksyny, można więc zachorować powtórnie na płonicę.
Fakt przebycia choroby nie daje odporności i nie chroni przeciwko innym schorzeniom wywoływanym przez paciorkowce (np. przed różą, anginą, liszajcem).
Szkarlatyna w ciąży
Kobiety, które będąc w ciąży zachorowały na szkarlatynę, powinny być pod stałą opieką lekarską, aczkolwiek zachorowanie nie stanowi bezpośredniego zagrożenia dla zdrowia i/lub życia matki i dziecka.
Szkarlatyna zapobieganie
Uodpornienie niestety nie jest możliwe. Do tej pory nie wynaleziono szczepionki. Jak już wspominano, płonica jest chorobą, która rozprzestrzenia się drogą kropelkową i przez bezpośredni kontakt z przedmiotami i powierzchniami skażonymi bakteriami.
Przed zakażeniem można uchronić się, przestrzegając podstawowych zasad higieny:
- częste mycie rąk,
- niekorzystanie z przedmiotów osobistego użytku należących do chorego,
- zachowanie szczególnej ostrożności przez osoby mające kontakt z żywnością (niedopuszczenie do skażenia żywności, w szczególności jaj, mleka i przetworów mlecznych).
Przeczytaj także:
- Bostonka - objawy, przebieg, leczenie choroby bostońskiej u dzieci i dorosłych
- Rumień zakaźny – przyczyny, objawy i leczenie. Jak wygląda rumień zakaźny?
Źródła
"Szkarlatyna (Płonica)" E. Duszczyk; Medycyna Praktyczna - Pediatria
"Szkarlatyna. Jak ją rozpoznać i jak leczyć" Adamed
"Płonica" L. Szenborn; Pediatria po Dyplomie
"Klasyfikacja i charakterystyka diet" E. Kolarzyk, D. Lang – Młynarska, T. Krzeszowska – Rosiek, A. Skop – Lewandowska; Zakład Higieny i Dietetyki, Uniwersytet Jagielloński Collegium Medicum Kraków
"Choroby zakaźne i pasożytnicze – epidemiologia i profilaktyka" A. Baumann – Popczyk, M.Sadkowska - Todys, A. Zieliński; α - medica Press; 2014 r.
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover