Występowanie rwy kulszowej waha się od 1,2 proc. do 43 proc. (w zależności od populacji i metodologii badania), jednak częstość występowania potwierdzonej klinicznie rwy kulszowej wśród populacji ogólnej szacuje się na 2–5 proc.
Objawy rwy kulszowej
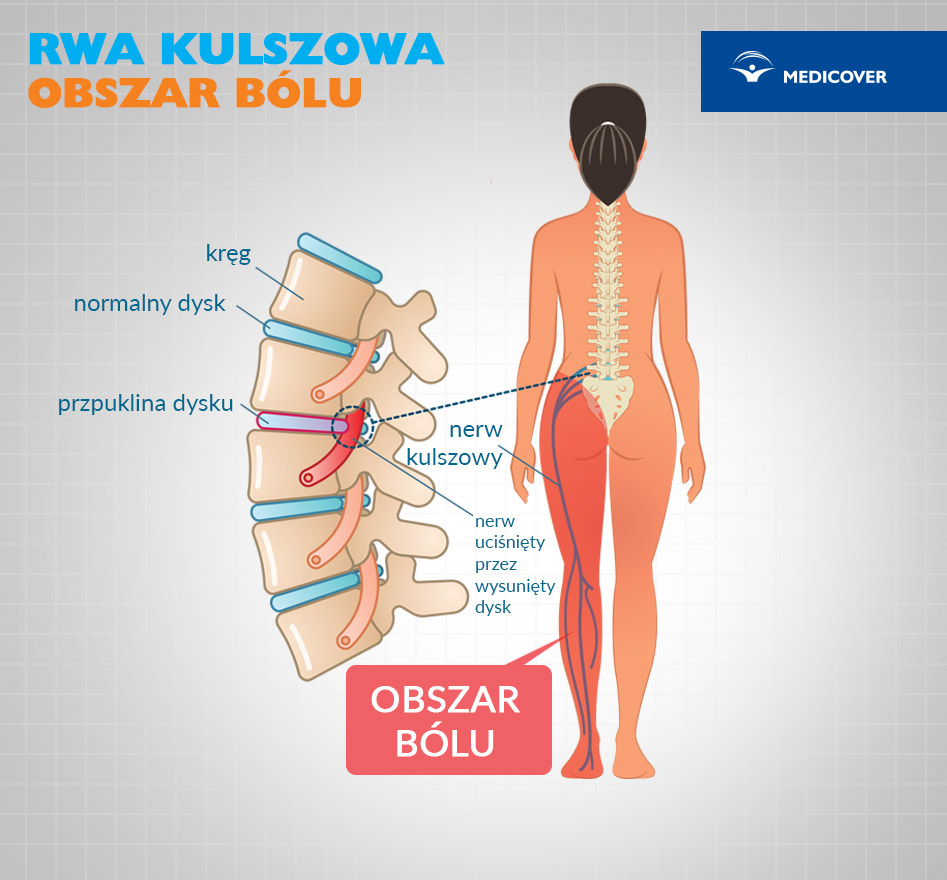
Najbardziej charakterystycznym objawem rwy kulszowej (pot. korzonek) jest ból, który promieniuje od kręgosłupa lędźwiowego przez pośladek, na tył uda i łydki, a niekiedy aż do stopy. Ból jest określany przez pacjentów często jako rozdzierający, ciągnący lub kłujący. Ponadto mogą mu towarzyszyć objawy neurologiczne, spowodowane uciskiem nerwów, np. zaburzenia czucia na skórze kończyny, mrowienie, drętwienie, niedowład stopy, osłabienie odruchów (np. skokowego).
Rwa kulszowa zwykle atakuje tylko jedną stronę ciała.
Typowe objawy obejmują:
- ból dolnej części pleców,
- ból z tyłu uda i łydki, nasilający się podczas obciążania kręgosłupa lub przyjęcia pozycji powodującej większe podrażnienie korzeni,
- drętwienie lub mrowienie części nogi,
- trudności w poruszaniu nogą lub stopą,
- „strzelający” ból, który utrudnia wstanie.

Leczenie rwy kulszowej
Leczenie rwy kulszowej można podzielić na dwa rodzaje:
- leczenie objawowe,
- leczenie zabiegowe i objawowe.
Większość pacjentów wymaga wyłącznie leczenia objawowego, które polega na podawaniu leków przeciwbólowych i w niektórych przypadkach na rehabilitacji oraz zmianie stylu życia.
Celem zmniejszenia dolegliwości bólowych sugeruje się lokalną ekspozycję na ogrzewanie. Lokalna terapia rwy kulszowej chłodem wykonywana w warunkach domowych nie jest zalecana.
Leki przeciwbólowe na rwę kulszową
Leki przeciwbólowe powinny być przyjmowane możliwe krótko, aby uniknąć działań niepożądanych. Na szczęście zakres możliwych do stosowania leków jest duży i w zależności od poziomu dolegliwości bólowych można stosować np. paracetamol, ibuprofen, metamizol, naproxen, ketoprofen, diclofenak, meloxicam.
W przypadku silniejszych dolegliwości bólowych nieustępujących po niesteroidowych lekach przeciwzapalnych można stosować leki z grupy opioidowych, np. zawierających tramadol.
Dodatkowo w leczeniu farmakologicznym rwy kulszowej stosuje się leki rozluźniające mięśnie przykręgosłupowe, co przyczynia się do zmniejszenia bólu.
W wybranych przypadkach stosuje się także inne leki, takie jak przeciwdepresyjne czy przeciwpadaczkowe (w celach przeciwbólowych).
Rwa kulszowa a sterydy
Stosowanie dożylnie sterydów nie znajduje medycznego uzasadnienia w większości przypadków. Stosowanie miejscowych blokad z leków przeciwbólowych lub ze sterydów nie powinno być standardowo praktykowane. Badania wskazują, że wśród tych procedur w największym zakresie skuteczne są iniekcje sterydami zewnątrzoponowo, co jednak wymaga dużych umiejętności i np. kontroli miejsca podania leku z użyciem aparatu USG.
Operacja na rwę kulszową
Leczenie operacyjne stosuje się tylko w wybranych przypadkach, pod warunkiem, że szansa na długoterminową poprawę stanu jest większa niż związane z leczeniem operacyjnym powikłania. Badania wskazują, że leczenie operacyjne może zredukować czas trwania dolegliwości bólowych u pacjentów z rwą kulszową, ale korzyści z zabiegu operacyjnego po 2 latach są porównywalne z korzyściami wynikającymi z leczenia zachowawczego.
W związku z tym grupa pacjentów, którzy są kwalifikowani do leczenia operacyjnego, prezentuje najczęściej znaczne objawy neurologiczne, np. niedowład w zakresie stopy, zaburzenia oddawania moczu, zaburzenia funkcji zwieraczy. Innym wskazaniem do leczenia operacyjnego może być przedłużający się zespół bólowy i wypuklina znacznego stopnia, nierokująca poprawy bez interwencji zabiegowej.
Leczenie operacyjne związane jest z pobytem w szpitalu, którego okres w przypadku braku powikłań jest zazwyczaj krótki. Leczenie operacyjne powinno być połączone z leczeniem zachowawczym oraz wprowadzeniem rehabilitacji.
Zmiana stylu życia w przypadku dolegliwości bólowych także jest bardzo ważna, szczególnie jeżeli codzienne funkcjonowanie związane jest z obciążaniem kręgosłupa w odcinku lędźwiowym.
Rwa kulszowa a fizjoterapia i rehabilitacja
Leczenie zachowawcze to także ruch, który powinien być inicjowany, jeśli jest to tylko możliwe, z jednoczesnym unikaniem obciążania kręgosłupa w odcinku lędźwiowym. Wbrew powszechnym poglądom, w przypadku rwy kulszowej nie zaleca się bezwzględnego leżenia. Chodzenie i codzienne funkcjonowanie powinno być rozpoczęte tak szybko, jak to jest możliwe.
Metody chiropraktycze mają udowodnioną skuteczność w leczeniu dolegliwości bólowych kręgosłupa lędźwiowego, jednak powinny być wykonywane przez wykwalifikowane i posiadające doświadczenie osoby. Obecnie chiropraktycy w swojej pracy stosują szeroką gamę technik, jak mobilizacje lub manipulacje stawów i tkanek miękkich, a także fizyko- i kinezyterapię.
Ogólnie rozumiana rehabilitacja ma największe znaczenie w zapobieganiu nawrotów dolegliwości bólowych. W okresie ostrych objawów zabiegi fizjoterapeutyczne mogą być związane ze zmniejszeniem dolegliwości bólowych, co jednak nie wpływa na długotrwała poprawę i zmniejszenie ryzyka nawrotów dolegliwości.
Żeby to osiągnąć, należy przede wszystkim stosować kinezyterapię, czyli odpowiednie ćwiczenia ruchowe, oraz w razie potrzeby zmienić styl życia w celu zmniejszenia wpływu czynników zwiększających ryzyko nawrotu objawów. W zakresie prawidłowej statyki kręgosłupa największą rolę odgrywają mięśnie, dlatego tylko ćwiczenia ruchowe pozwolą na ich prawidłowe wzmocnienie i funkcjonowanie.
Ile trwa rwa kulszowa
Większość objawów rwy kulszowej ustępuje bez leczenia. Zazwyczaj ból i związana z nim niepełnosprawność ustępują w ciągu 2–4 tygodni, a większość przepuklin dyskowych ustępuje lub wchłania się do 8 tygodni po wystąpieniu objawów. Niestety nawrót dolegliwości może nastąpić u około dwóch trzecich pacjentów w ciągu kolejnego roku. Przewlekłe dolegliwości bólowe mogą utrzymywać się z różnym stopniem nasilenia nawet ponad rok u około 30 proc. pacjentów.
Przyczyny rwy kulszowej
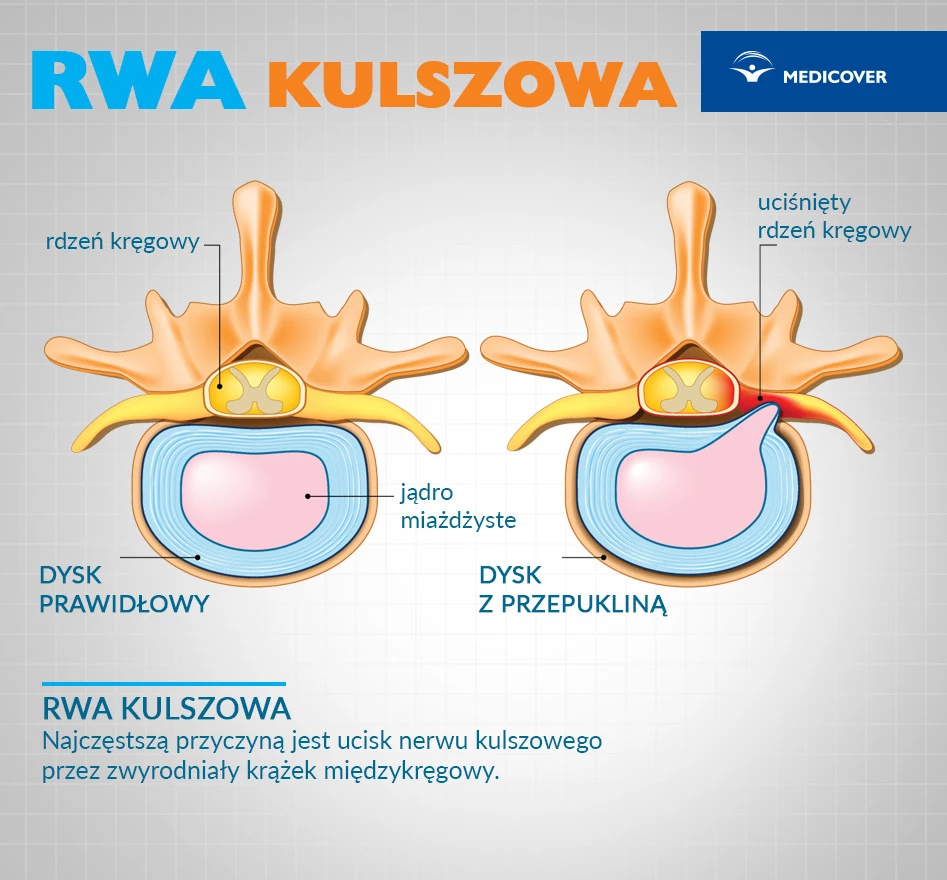
Najczęstszą przyczyną rwy kulszowej (w 90 proc. przypadków) jest ucisk nerwu kulszowego przez zwyrodniały krążek międzykręgowy (dyskopatia kręgosłupa). Krążki międzykręgowe (tzw. dyski) to płaskie, okrągłe chrząstki oddzielające trzony kręgów w kręgosłupie, są zbudowane z pierścienia włóknistego i jądra miażdżystego. Działają jak amortyzatory („poduszeczki”). Nerw kulszowy to największy nerw obwodowy w ciele człowieka. Wychodzi z miednicy przez otwór kulszowy większy (stąd nazwa) i unerwia mięśnie zginacze tylnej strony uda i podudzia, dając odgałęzienia aż do palców stopy.
Pod wpływem nadmiernego obciążania kręgosłupa dochodzi niekiedy do wybrzuszenia pierścienia włóknistego zapobiegającego przemieszczeniom jądra miażdżystego lub jego pęknięcia i wysunięcia do zachyłka, w którym przebiega korzeń rdzeniowy. Uciskany jest korzeń nerwowy, co wywołuje silne bóle kręgosłupa i promieniowanie dolegliwości wzdłuż unerwienia tego korzenia. Krążki międzykręgowe odcinka lędźwiowo-krzyżowego są najbardziej narażone na przeciążenia i z tego powodu stanowią najczęstsze źródło bólu. Niekiedy ból jest tak silny, że uniemożliwia poruszanie się.
Poza dyskopatią do innych przyczyn rwy kulszowej w zakresie kanału kręgowego należą m.in.:
- zwężenie kanału kręgowego w lędźwiowym odcinku kręgosłupa – tak zwana stenoza kanału kręgowego,
- zmiany zwyrodnieniowe stawów i krążków międzykręgowych, np. narastanie narośli kostnych określanych mianem spondylozy,
- kręgozmyk (przemieszczenie kręgów względem siebie, co powoduje przemieszczenie także krążka międzykręgowego),
- zmiany pourazowe,
- bardzo rzadko lokalnie infekcje lub zmiany nowotworowe – w tym przypadku przebieg zachorowania i objawów jest najczęściej odmienny.
Po wyjściu korzeni z kanału kręgowego także może dojść do ich ucisku:
- ucisk nerwu kulszowego przez znajdujący się w pośladku mięsień gruszkowaty, spowodowany jego zwiększonym napięciem (tzw. zespół mięśnia gruszkowatego),
- uraz nerwu spowodowany nieprawidłową iniekcją (zastrzykiem) w pośladek,
- infekcja półpaścem,
- rzadziej ucisk nerwu przez guz lub uszkodzenie przez taką chorobę jak cukrzyca.
Czynniki, które mogą pogarszać ból pleców to m.in.:
- otyłość,
- palenie papierosów,
- przebyte urazy kręgosłupa,
- zaburzenia lękowe i depresyjne,
- praca wymagająca długotrwałego zginania ciała z pozycji stojącej do przodu,
- ciężka praca fizyczna,
- podnoszenie znacznych ciężarów,
- narażenie na wibracje.
Czynniki sprzyjające wystąpieniu rwy kulszowej
Do czynników należą:
- wiek (45–64) – przepuklina dysków i zwyrodnienia kostne;
- wysoki wzrost;
- otyłość – nadmierna masa ciała obciąża kręgosłup i może przyczynić się do zmian, które powodują rwę kulszową;
- palenie tytoniu;
- stres;
- wykonywany zawód – praca, która wymaga skrętów tułowia, noszenia ciężkich ładunków lub prowadzenia pojazdu mechanicznego przez dłuższy czas, może przyczyniać się do pojawienia rwy kulszowej;
- długotrwałe siedzenie – osoby, które prowadzą siedzący tryb życia są bardziej narażone na rozwój rwy kulszowej niż osoby aktywne;
- cukrzyca – podwyższone stężenie glukozy we krwi zwiększa ryzyko uszkodzenia nerwów.
Diagnoza rwy kulszowej
Diagnozę opiera się na wywiadzie lekarskim i badaniu przedmiotowym. W zakresie wywiadu lekarz ustala charakter bólu, jego lokalizację, początek rozpoczęcia dolegliwości bólowych oraz czynniki go nasilające. Wywiad jest niezbędny w celu ustalenia możliwych przyczyn objawów. Charakterystyczny sposób zachorowania i jego przebieg oraz wykluczenie chorób towarzyszących, mogących objawiać się w podobny sposób, są podstawą rozpoznania rwy kulszowej związanej z dyskopatią.
Podczas badania fizykalnego lekarz powinien wykonać pełne badanie neurologiczne, kończąc je badaniem w obrębie kręgosłupa lędźwiowego i kończyn dolnych.
Podczas badania można stwierdzić asymetrię odruchów z ich osłabieniem po stronie chorej, obecność zaburzeń czucia powierzchownego lub dodatkowych objawów czuciowych (tzw. dyzestezje) w charakterystycznych miejscach kończyny – według dermatomów (dermatom to obszar czuciowego unerwienia skóry przez pojedynczy nerw rdzeniowy). Bada się także siłę mięśniową poszczególnych partii mięśniowych oraz obecność tętna na stopach.
Objaw rozciągowy – Lasègue’a
Charakterystycznym objawem obecnym przy podrażnieniu korzeni rdzeniowych jest objaw rozciągowy – Lasègue’a. Lekarz podnosi wyprostowaną kończynę dolną leżącego pacjenta, co powoduje naciągnięcie nerwów korzeni rdzeniowych. W przypadku ich podrażnienia dochodzi do nasilenia dolegliwości bólowych i objawów towarzyszących. Odnotowany kąt podniesienia kończyny stanowi opis badania objawu Lasègue’a i może być porównywany w ciągu dalszego przebiegu choroby.
Objawy wskazujące na atak rwy kulszowej:
- ból rozpoczynający się w okolicy lędźwiowej promieniujący do kończyny dolnej,
- ból promieniujący do stopy lub palców,
- drętwienie, mrowienie kończyny,
- test podnoszenia nóg nasila ból,
- charakterystyczny wywiad.
Badania na rwę kulszową
Diagnostyka ma na celu ustalenie możliwej przyczyny rwy kulszowej i zaproponowanie odpowiedniego leczenia.
W większości przypadków rwa kulszowa spowodowana jest dyskopatią lub chorobą zwyrodnieniową kręgosłupa. Gdy lekarz na podstawie wywiadu i badania potwierdzi charakter objawów typowy dla choroby zwyrodnieniowej lub dyskopatii kręgosłupa, wówczas w pierwszym okresie zachorowania nie proponuje się diagnostyki dodatkowej. Wynika to z tego, że w większości przypadków objawy ustępują po leczeniu objawowym w ciągu 1–2 tygodni i diagnostyka nie będzie powodowała zmiany sposobu leczenia.
Brak poprawy lub utrzymywanie się objawów przez okres 6–8 tygodni na poziomie utrudniającym funkcjonowanie, mimo prawidłowego leczenia i postępowania – jest wskazaniem do rozważenia pogłębienia diagnostyki, ponieważ może się okazać, że leczenie operacyjne przyniesie szybszą poprawę.
Kolejnym wskazaniem do pogłębienia diagnostyki jest podejrzenie innej niż dyskopatia możliwej przyczyny rwy kulszowej. W tym celu zaleca się badania obrazowe.
Rezonans magnetyczny przy rwie kulszowej
Jeżeli wywiad lub badanie fizykalne wskazują na inną możliwą przyczynę, wówczas najbardziej odpowiednim badaniem obrazowym pokazującym szczegółowo struktury anatomiczne kanału kręgowego jest rezonans magnetyczny kręgosłupa w odcinku lędźwiowym.
RTG na rwę kulszową
W przypadku podejrzenia zmian nowotworowych, szczególnie przy możliwości obecności przerzutów do kości, wykonuje się w pierwszej kolejności badanie RTG kręgosłupa lędźwiowego. To badanie jest także przydatne w celu wykluczenia zmian pourazowych lub w przypadku podejrzenia kręgozmyku. Przy podejrzeniu kręgozmyku badanie rentgenowskie wykonuje się w dwóch pozycjach (tzw. RTG czynnościowe), aby ocenić przesunięcia kręgów względem siebie.
Rwa kulszowa a tomografia komputerowa
Kolejnym przydatnym badaniem, jednak w dobie rezonansu magnetycznego mniej użytecznym,
jest badanie tomografii komputerowej. Badanie TK umożliwia bardzo dobre zobrazowanie struktur kostnych, związane jest jednak z narażeniem na promieniowanie rentgenowskie i powinno być wykonywane przy wyraźnych wskazaniach.
Pozostałe badania na rwę kulszową
W wybranych przypadkach w celu uzupełnienia diagnostyki lub oceny w przypadkach wątpliwych wykonuje się badanie EMG (elektromiograficzne) pozwalające na sprawdzenie funkcjonowania nerwu kulszowego i nerwów rdzeniowych.
Badania krwi przydatne są przy podejrzeniu stanu zapalnego i cukrzycy.
W podejrzeniu tak zwanych bólów rzutowanych, tzn. mających swój początek np. w obrębie jamy brzusznej i powodujących bóle w okolicach charakterystycznych dla bólów korzeniowych, przydatne jest badanie USG oraz u kobiet badanie ginekologiczne z oceną ultrasonograficzną.
Powikłania rwy kulszowej
Większość osób wraca do zdrowia często bez leczenia lub przy niewielkim leczeniu objawowym. W niektórych jednak przypadkach rwa kulszowa może spowodować trwałe uszkodzenie nerwów.
W przypadku ucisku na korzenie rdzeniowe powodujące wyłącznie dolegliwości bólowe i ewentualnie zaburzenia czuciowe, rokowanie jest pomyślne i powrót do zdrowia powinien nastąpić szybko.
W przypadku znaczących ucisków powodujących zaburzenia siły mięśni zaopatrywanych przez nerwy rdzeniowe, może nie dojść do pełnej poprawy i ustąpienia objawów. W wyniku uszkodzenia nerwu możliwe jest utrzymywanie się osłabienia mięśni przez wiele tygodni, miesięcy, czasem do końca życia. Najczęściej objawia się to pod postacią osłabienia zgięcia grzbietowego stopy w kończynie, do której promieniowały bóle. Chód przybiera wówczas charakterystyczny „brodzący” wzorzec w chorej kończynie – tak jak przy chodzeniu w wodzie.
W przypadku utrzymujących się dolegliwości bólowych kręgosłupa, nasilających się przy chodzeniu lub zmianie pozycji, wiele osób, szczególnie starszych, woli unikać chodzenia nawet do łazienki i ogranicza ilość przyjmowanych płynów i spożywanych posiłków. Takie zachowanie może doprowadzić do odwodnienia i powikłań z tym związanych.
W bardzo rzadkich przypadkach ucisk nerwów rdzeniowych może spowodować uszkodzenie korzeni nerwów odpowiedzialnych za prawidłową czynność zwieraczy pęcherza i odbytu, i spowodować zaburzenia oddawania moczu, a przy braku zastosowania odpowiednio szybko prawidłowego leczenia, powikłania związane z zatrzymaniem moczu lub zaburzeniami czynności jelit.
Możliwe powikłania zależą w głównej mierze od przyczyny rwy kulszowej. W przypadku rwy spowodowanej dyskopatią i chorobą zwyrodnieniową kręgosłupa, u większości pacjentów następuje pełny powrót do zdrowia.
Zapobieganie rwie kulszowej
Zapobieganie związane jest z redukowaniem czynników zwiększających ryzyko wystąpienia rwy kulszowej. Należy zmniejszyć masę ciała, unikać wykonywania czynności obciążających kręgosłup lędźwiowy w sposób znaczny. Zaleca się regularne ćwiczenia i wzmocnienie mięśni grzbietu. Badania wskazują, że chodzenie lub jazda na rowerze do pracy mogą znacznie zmniejszyć ryzyko wystąpienia rwy kulszowej wymagającej hospitalizacji.
Nie ma leków, które mogą w istotny sposób zmniejszyć ryzyko wystąpienia rwy kulszowej. Leczenie operacyjne metodą discektomii (polegające na wycięciu części dysku powodującego podrażnienie korzenia) nie gwarantuje braku nawrotu objawów. W przypadku konieczności wykonywania pracy związanej ze znacznym obciążeniem kręgosłupa lędźwiowego można używać pasów lędźwiowych, wyłącznie jednak w minimalnym zakresie czasowym, żeby mechaniczne ograniczenie ruchomości kręgosłupa nie spowodowało osłabienia mięśni.
Spośród sportów, które są zalecane i nie obciążają kręgosłupa lędźwiowego można wymienić pływanie, które pozytywnie wpływa na mięśnie grzbietu.
Atak rwy kulszowej - podsumowanie
Rwa kulszowa i bóle grzbietu są jedną z najczęstszych dolegliwości, z którymi pacjent zgłasza się do lekarza. Pomimo powszechnego występowania objawów wiele z osób nie prowadzi higienicznego trybu pracy i życia, narażając kręgosłup lędźwiowy na zwiększone ryzyko wystąpienia rwy kulszowej.
Objawy, mimo tego że potrafią być bardzo uciążliwe, najczęściej ustępują w ciągu kilkunastu dni, nawet bez leczenia. W zapobieganiu wystąpienia objawów najważniejsze są ćwiczenia ruchowe i unikanie czynników zwiększających ryzyko zachorowania.
Przeczytaj także:
Urazy na wakacjach - domowe sposoby, leczenie. Jak rozróżniać uszkodzenia?
Piśmiennictwo
Terapia w chorobach układu nerwowego, red. Wojciech Kozubski, Wydawnictwo Lekarskie PZWL, Warszawa 2016.
Koes B.W., van Tulder M.W., Peul W.C., Diagnosis and treatment of sciatica. BMJ. 2007 Jun 23; 334(7607): 1313–1317.
Ropper A.H., Zafonte R.D. Sciatica. N. Engl. J. Med. 2015 Mar 26; 372(13): 1240-1248.
Institute for Clinical Systems Improvement (ICSI). Health care guideline: adult acute and subacute low back pain. ICSI 2012 Nov.
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover





