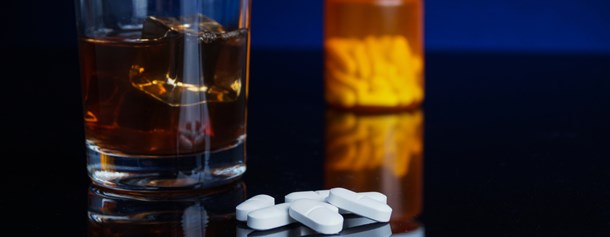
Jak alkohol działa na leki?
Wpływ alkoholu na działanie leku może ujawniać się w całym procesie jego przemian – od momentu podania doustnego aż do chwili wydalenia z organizmu. Jednak alkohol wpływa głównie na proces biotransformacji leku. Przebieg i siła tego działania zależy od kilku czynników, tj. szybkości wchłaniania alkoholu, jego stężenia we krwi i częstotliwości picia. Szybkość wchłaniania napojów alkoholowych może być znacznie zróżnicowana i fakt ten należy brać pod uwagę, rozpatrując potencjalną interakcję leku z alkoholem. Zależy ona również od stopnia wypełnienia żołądka i rodzaju spożytego pożywienia. Na przykład alkohol wypity na czczo jest wchłaniany szybko, tłuszcze zawarte w pokarmie natomiast spowalniają proces jego wchłaniania.
Zaburzenia po mieszaniu alkoholu i leków
Udowodniono, że alkohol podany razem z lekami bywa przyczyną wielu różnych zaburzeń. W przypadku zażycia kwasu acetylosalicylowego (zawierają go popularne preparaty) może powodować krwawienia z żołądka, ponieważ znacznie zwiększa i przedłuża efekt zmniejszonej krzepliwości krwi, wywoływany działaniem tej substancji.
Podobne zjawisko obserwuje się w przypadku indometacyny oraz ibuprofenu.
Częstotliwość picia alkoholu a leki
Przebieg interakcji lek–alkohol zależy również od częstotliwości picia alkoholu. Inne rezultaty tej interakcji wykazano po jednorazowym spożyciu alkoholu, a inne w przypadku picia nałogowego. Jednorazowe wypicie alkoholu (pojedynczy drink lub kilka drinków w ciągu kilku godzin) powoduje zahamowanie metabolizmu leku i zaburza proces jego detoksykacji. Efektem jest wydłużona dostępność leku oraz zwiększone ryzyko wystąpienia skutków ubocznych.
Z kolei nałogowe picie alkoholu powoduje aktywację układu mikrosomalnego utleniającego alkohol, który to proces przyczynia się do wzmożonej aktywności enzymów metabolizujących leki, jakimi jest układ cytochromu P-450. W wyniku tego może mieć miejsce przyspieszenie metabolizmu niektórych leków i osłabienie ich działania.
Innym groźnym efektem nałogu jest powstanie toksycznych metabolitów leków, które mogą powodować uszkodzenie wątroby lub innych narządów. Przykład stanowi tu interakcja alkoholu z paracetamolem. Związek ten ulega bowiem szybkiemu utlenieniu z powstaniem anionu ponadtlenkowego, który uszkadza wątrobę.
Działanie depresyjne alkoholu a leki
Udowodniono również, że alkohol jest szczególnie niebezpieczny, ze względu na zwiększanie działania depresyjnego na ośrodkowy układ nerwowy, przy stosowaniu takich leków jak trójpierścieniowe leki przeciwdepresyjne (amitryptylina), barbiturany, benzodiazepiny i leki przeciwhistaminowe. W przypadku podania tych leków łącznie z alkoholem następuje zmniejszenie stopnia wiązania ich z białkami osocza i tym samym wzrost stężenia wolnego leku w organizmie.
Leki i zaburzenie metabolizmu alkoholu
Trzeba ponadto zaznaczyć, że niektóre leki wpływają hamująco na metabolizm alkoholu, powodując gromadzenie się toksycznego aldehydu octowego i wywołując tzw. reakcję disulfiramową. Zaburzenie metabolizmu alkoholu powstaje przez zahamowanie działania enzymu dehydrogenazy aldehydowej, który normalnie utlenia aldehyd octowy do mniej szkodliwego kwasu octowego. Kumulowanie się aldehydu octowego w organizmie może powodować: ból głowy, rozszerzenie naczyń krwionośnych (zaczerwienienie twarzy), spadek ciśnienia tętniczego, przyspieszone bicie serca, zaburzenia oddychania, nudności, wymioty, a nawet drgawki.
Objawy takie wywołują: disulfiram (preparaty przeznaczone do leczenia alkoholizmu), metronidazol, furazolidon, gryzeofulwina, ketokonazol, leki hipoglikemiczne (pochodne sulfonylomocznika) i inne.
Jak widać, alkohol nie jest sprzymierzeńcem leków. Warto o tym pamiętać zarówno podczas stosowania preparatów przepisanych przez lekarza, jak i tych bez recepty. Unikniemy wówczas poważnych dla zdrowia konsekwencji. A zdrowie jest przecież naszą największą wartością!
„Twój Farmaceuta” nr 7, wrzesień/październik 2016

Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover