W skrócie:
|
Afty i pleśniawki bywają nierzadko mylone, choć istnieje między nimi zasadnicza różnica. Infekcje te stanowią dwie oddzielne jednostki chorobowe, które wymagają odmiennego traktowania ze względu na swoje pochodzenie. Pleśniawki powstają na skutek zakażeń grzybiczych, a afty bakteryjnych lub wirusowych. Mimo iż w obu przypadkach przyczyny i predyspozycje są podobne, leczenie przebiega całkowicie inaczej. O pomyślności terapii decyduje zatem trafne odróżnienie jednych od drugich.
Kandydoza jamy ustnej
Kandydoza jamy ustnej jest infekcją wywoływaną grzybami Candida albicans, zaliczanymi do klasy drożdżaków. Grzyby te w sposób naturalny wchodzą w skład fizjologicznej flory przewodu pokarmowego człowieka, jednak ich przerost prowadzi do zakażeń, które przybierają postać pleśniawek lub zajadów (kandydoza kącików ust).
Przeczytaj więcej: Kandydoza badanie >>
Pleśniawki
Pleśniawki to ostre zapalenia jamy ustnej, występujące zarówno u dzieci, jak i dorosłych. Pierwsze objawy infekcji pojawiają się po kilku dniach od zakażenia. Na podniebieniu, policzkach, dziąsłach i języku powstają białoszare, powierzchowne naloty przypominające zsiadłe mleko. W cięższych przypadkach zmiany rozprzestrzeniają się na gardło, przełyk, a nawet oskrzela, przyczyniając się do chrypki oraz utrudniając przełykanie i oddychanie, dlatego nie wolno ich lekceważyć.
Jakie są przyczyny powstawania pleśniawek?
Predyspozycje do infekcji to między innymi:
- osłabienie odporności (np. u osób zakażonych wirusem HIV, poddawanych leczeniu immunosupresyjnemu, z wrodzonymi niedoborami odporności, nowotworami, niewyrównaną cukrzycą),
- błędy żywieniowe (niedobór witamin, np. witaminy B12, kwasu foliowego, czy minerałów, takich jak żelazo),
- antybiotykoterapia (szczególnie długotrwała, brak suplementacji probiotyków),
- leczenie wziewnymi glikokortykosteroidami.
Pleśniawki u dzieci
U najmłodszych dzieci pleśniawki mogą być mylone z resztkami mleka, przylegającymi do wewnętrznej strony policzków, co przysparza wiele cierpienia tak maluchom, jak i rodzicom, którzy nie potrafią im ulżyć. Do zakażenia noworodka dochodzi często podczas porodu, kiedy grzyby drożdżopodobne z dróg rodnych kobiety infekują młody organizm. Matka może również przekazać nieprzyjemnego intruza, „czyszcząc” smoczek poprzez oblizywanie lub karmiąc zainfekowaną piersią. Zazwyczaj jednak zakażenie u najmłodszych jest wynikiem bezustannego poznawania świata za pomocą brania wszystkiego do ust.
Warto rozwinąć punkt dotyczący glikokortykosteroidów. O ile osoby cierpiące na choroby przewlekłe, takie jak astma, bardzo dobrze znają działanie owych leków i wiedzą, że trzeba dokładnie płukać usta po każdorazowym ich użyciu, tak osoby stosujące nebulizacje glikokortykosteroidami przy schorzeniach dróg oddechowych (popularny budezonid) zwykle, niestety, nie czytają ulotki i nie są świadome zagrożenia. Inhalacje z użyciem glikokortykosteroidów są powszechną formą leczenia dzieci, u których właśnie dochodzi do pleśniawek najczęściej, dlatego tak ważne jest, aby pamiętać o wypłukaniu jamy ustnej i obmyciu twarzy wokół ust po każdej nebulizacji.
W leczeniu pleśniawek najwyższą skuteczność wykazują środki dostępne z przepisu lekarza. Szeroko stosuje się nystatynę w zawiesinie (można nią pędzlować jamę ustną) i flukonazol (doustnie). Pomocne jest również miejscowe stosowanie wodnych roztworów gencjany. W przypadku niemowląt preparat najlepiej nakładać na palec owinięty w jałowy gazik i tym sposobem delikatnie aplikować go na zmienione powierzchnie. Warto też wspomnieć, że o higienę jamy ustnej dziecka powinno się dbać od najwcześniejszych dni, między innymi poprzez ściąganie osadów z mleka wacikiem, nasączonym wyciągiem z rumianku lub specjalnym preparatem (np. z ksylitolem, który ma działanie przeciwpróchnicze).
Afty
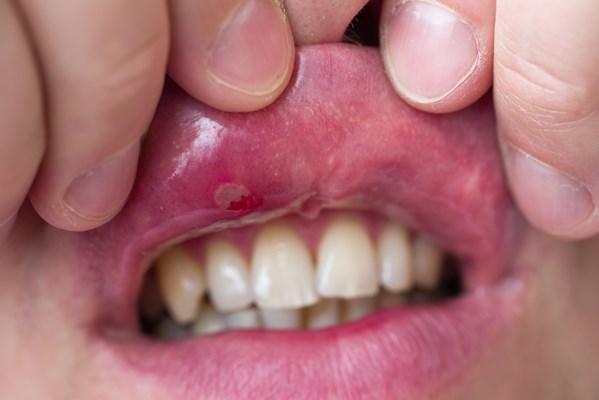
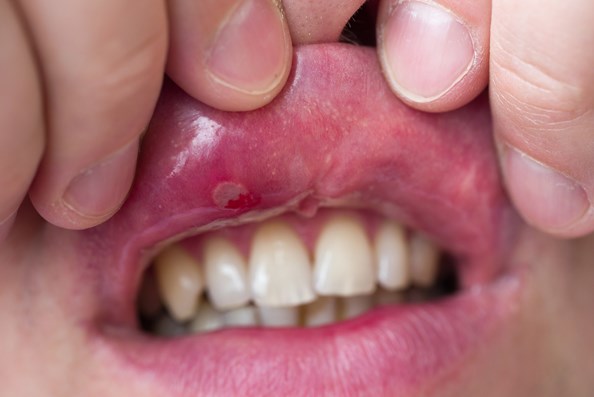
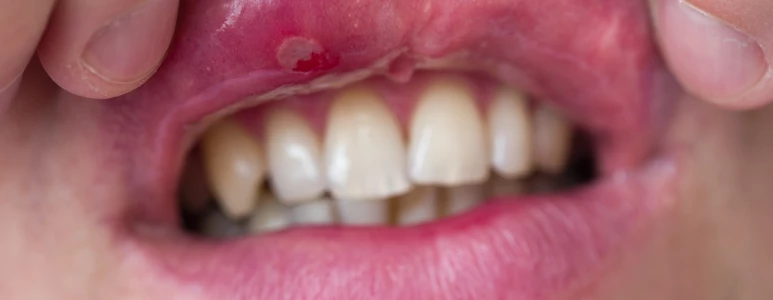
Afty przyjmują postać małych owalnych nadżerek i owrzodzeń na błonie śluzowej jamy ustnej, odgraniczonych od otoczenia rumieniowym brzegiem. Zmiany te są bolesne i towarzyszy im stan zapalny. Początkowo pojedyncza afta jest niezauważalną czerwoną plamą, w obrębie której rozwija się łatwo pękający pęcherz. Po zamknięciu pęcherza powstaje owrzodzenie pokryte substancją włóknistą o tak zwanym sadłowatym zabarwieniu. Niestety, afty są dość powszechne. Szacuje się, że częstotliwość ich występowania to około 60 proc. wszystkich zmian na błonach śluzowych.
Zgodnie z obliczeniami co trzeci człowiek boryka się z nimi przynajmniej raz w życiu. Problem miewa charakter przewlekły (nawracające aftowe zapalenie jamy ustnej, w skrócie RAS od angielskiej nazwy recurrent aphthous stomatitis) i zdarza się, że towarzyszy mu powiększenie okolicznych węzłów chłonnych, a czasem gorączka.
Kiedy należy udać się do lekarza z aftami?
Jeśli afty pojawiają się częściej niż raz w roku, należy skonsultować się z lekarzem w celu wykluczenia poważniejszych schorzeń. Afty bywają też dziedziczne. Według statystyk problem przejmuje 40 proc. dzieci, których jedno z rodziców boryka się z RAS. W przypadku, gdy choroba dotyczy obojga dorosłych, ryzyko jej wystąpienia u potomstwa sięga aż 90 proc. U dzieci zdrowych osób ryzyko to wynosi 20 proc.
Przyczyny powstawania aft
Etiologia aft nie jest do końca poznana. Wszystko wskazuje jednak na zaburzenia odporności (podobnie jak przy pleśniawkach). Do pojawiania się aft predysponują niedobory żelaza, ferrytyny, kwasu foliowego i witamin z grupy B (zwłaszcza B12) oraz urazy mechaniczne. Zmiany częściej występują u osób cierpiących na alergie pokarmowe, celiakię, choroby układu pokarmowego czy zmiany hormonalne (ciąża, doustna antykoncepcja), rzadziej natomiast pojawiają się u ludzi palących papierosy, co wiąże się ze zwiększoną keratynizacją nabłonka.
Powstawaniu aft sprzyja spożywanie wysoce przetworzonej żywności, zawierającej konserwanty, sztuczne barwniki i polepszacze smaku. Czasami problem tkwi w paście do zębów, a ściśle mówiąc w konkretnym jej składniku, ukrytym pod nazwą dodecylosiarczan sodu (SDS) lub laurylosiarczan sodu (SLS), który powoduje podrażnienia. Stres i niewłaściwa higiena jamy ustnej również tu nie pomagają.
Typy aft
Wyróżnia się trzy typy aft:
- małe – stanowią częstą przypadłość (ok. 80 proc. wszystkich RAS); pojawiają się jako pojedyncze zmiany (1–5 sztuk) o średnicy do 1 cm; zazwyczaj ustępują samoistnie po około 7–10 dniach, nie powodując powikłań,
- duże – przybierają postać kilku owalnych owrzodzeń (do 3 sztuk) o średnicy 1–2 cm; goją się trudno, nawet do 6 tygodni, pozostawiając blizny,
- opryszczkowate – występują licznie jako małe (do 3 mm) bolesne nadżerki, gojące się 10–14 dni; dość często stwierdza się w nich wirusa opryszczki.
Afty a inne choroby
Samo schorzenie nie jest groźne i nie powoduje zmian w organizmie, chyba że stanowi symptom innej choroby. Towarzyszą mu jednak dokuczliwe objawy, przede wszystkim ból, a podczas spożywania kwaśnych pokarmów piecznie, co sprawia, że nie chcemy czekać, aż afty same znikną, tylko szukamy preparatów, które ulżą naszemu cierpieniu.
Leczenie aft
Leczenie polega na miejscowym stosowaniu środków osuszających, ściągających i przeciwbakteryjnych (dobre rezultaty daje chlorheksydyna) w postaci żeli, aerozoli lub płukanek, przy czym należy zwracać uwagę, aby nie zawierały one alkoholu. Ciężkie postacie aft leczy się antybiotykiem (tetracykliną) lub sterydami (na polskim rynku nie ma odpowiedniego preparatu, przeznaczonego do stosowania na błony śluzowe, występują jedynie preparaty na skórę). Bardzo pomocne są preparaty tworzące specyficzny opatrunek w jamie ustnej, oddzielające zmiany od środowiska zewnętrznego, co przyspiesza gojenie, zmniejsza ból i podrażnienia mechaniczne podczas jedzenia, picia czy mówienia. W przypadku stwierdzenia wirusa opryszczki najlepsze efekty daje włączenie leku przeciwwirusowego (acyklowiru), ale o tym decyduje lekarz.
Domowe sposoby leczenia aft
Istnieje również wiele domowych sposobów na szybsze pozbycie się aft. Uciążliwe objawy skutecznie łagodzi płukanie ust, na przykład odwarem z płatków róż (działanie przeciwzapalne), wyciągiem z szałwii lekarskiej, naparem z rumianku, roztworem soli kuchennej, żelem z liści z aloesu (przynosi ulgę, zmniejszając ból), czy też przykładanie do zmian ostudzonego, po uprzednim zanurzeniu we wrzątku, woreczka z czarną herbatą (zawarta w niej teina uśmierza ból i wysusza afty). Aby ograniczyć dolegliwości bólowe, należy unikać gorących, ostrych i kwaśnych potraw oraz napojów, w tym alkoholu. Po ustąpieniu infekcji warto wymienić szczoteczkę do zębów.
Diagnoza, czyli jak odróżnić dolegliwości jamy ustnej
Pleśniawki spotykane są przeważnie u małych dzieci, afty z kolei u pacjentów pomiędzy dziesiątym a czterdziestym rokiem życia (częściej u kobiet w drugiej dekadzie życia i u osób o wyższym statusie społeczno-ekonomicznym). Nie oznacza to jednak, że maluchy nie mogą nabawić się aft. Na pierwszy rzut oka dolegliwości są do siebie podobne, ale afty, w odróżnieniu od pleśniawek, posiadają czerwoną obwódkę graniczną i zwykle bywają bardziej bolesne.
Niepokojące zmiany najlepiej pokazać lekarzowi, zwłaszcza w przypadku dzieci karmionych piersią lub butelką, ponieważ u takich maluchów może szybko dojść do odwodnienia, spowodowanego niedostateczną podażą płynów i pokarmów, przez towarzyszący infekcji ból.
Czytaj więcej:
- Nieświeży oddech, zapalenie dziąseł... - higiena jamy ustnej >>
- Badanie błony śluzowej jamy ustnej | Centrum Medyczne Medicover >>
- Biały język >>
- Zajady | Przyczyny i leczenie zajadów >>
„Twój Farmaceuta” nr 9 (styczeń/luty 2017)

Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover