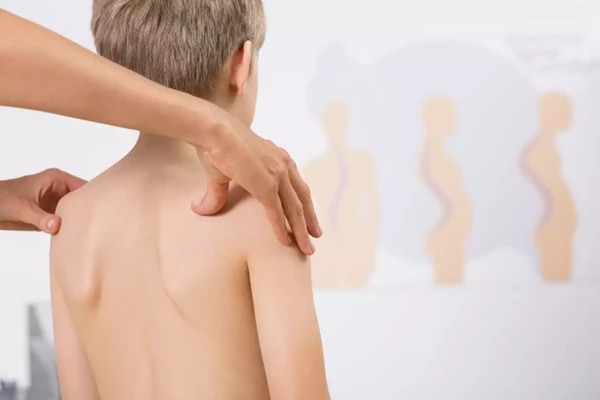
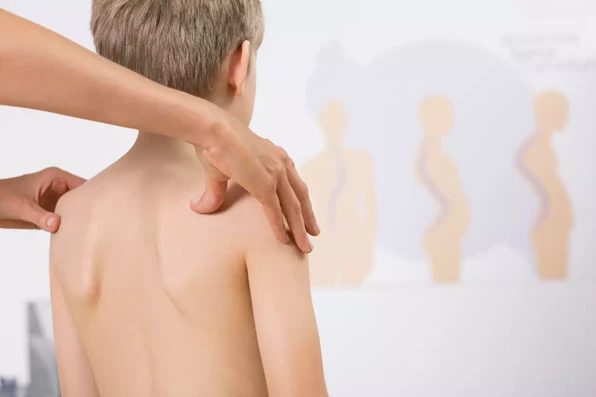
Skolioza co to jest?
Skolioza idiopatyczna to strukturalna deformacja kręgosłupa, o nieznanej przyczynie, która zmienia jego budowę, a przez to ustawienie we wszystkich trzech płaszczyznach: kręgosłup wygina się do boku (płaszczyzna czołowa), skręca (płaszczyzna poprzeczna) oraz wypłaszcza się (płaszczyzna strzałkowa).
Według definicji Scoliosis Research Society (SRS), skolioza idiopatyczna jest to boczne skrzywienie kręgosłupa z towarzyszącą rotacją, którego kąt mierzony metodą Cobba wynosi co najmniej 10 stopni. |
Skolioza idiopatyczna dotyczy około 2–3 proc. dzieci. Częstość występowania skolioz o niewielkim kącie rozkłada się po równo u dziewcząt i chłopców. Natomiast przy większych wartościach kątowych skrzywienia, proporcje zmieniają się na niekorzyść dziewcząt.
Skoliozy idiopatyczne ze względu na wielkość kątową skrzywienia (mierzonych metodą Cobba) dzielą się następująco:
- I stopnia, skoliozy o kącie 10–24 stopni,
- II stopnia, skoliozy o kącie 25–40 stopni,
- III stopnia, skoliozy o kącie 50 stopni i powyżej.
Skolioza przyczyny
Przyczyna skoliozy idiopatycznej nie jest do końca znana. Według obecnego stanu wiedzy wystąpienie skrzywienia jest wieloczynnikowe. Jednym z elementów predysponujących do jej wystąpienia jest czynnik genetyczny - występowanie choroby w rodzinie. Jednak doniesienia naukowe dotyczące jego roli są niejednoznaczne.
Dzieci w okresie szybkiego wzrostu powinny być poddawane regularnym badaniom postawy ciała w związku z faktem, że okresy skoku wzrostowego występujące między 11. a 12. rokiem życia u dziewcząt oraz między 12. a 13. rokiem życia u chłopców, stanowią ryzyko wystąpienia lub pogorszenia się skrzywienia. 
Nieprawidłowa postawa ciała dziecka z pewnością nie wywołuje skrzywienia. Może być jednak czynnikiem sprzyjającym progresji deformacji.
Skolioza objawy
Pierwsze, zauważalne objawy dotyczą nierównych wcięć w talii, nierównego ustawienia łopatek lub ramion, czy „wysunięcia” jednego biodra do boku.
Szczególnie niepokojąca może być asymetria pleców (uwypuklenie po jednej ze stron) w pozycji pochylenia tułowia w przód.
Skolioza leczenie
Leczenie skolioz idiopatycznych możemy podzielić na zachowawcze (nieoperacyjne) oraz operacyjne. Rodzaj leczenia zależy głównie od wielkości deformacji oraz wieku pacjenta. Dla skolioz I stopnia zalecana jest obserwacja i specyficzna fizjoterapia.
Dla skolioz II stopnia podstawową formą leczenia jest leczenie sztywnym gorsetem ortopedycznym i specyficzną fizjoterapią.
W przypadku skolioz III stopnia polecane jest leczenie operacyjne oraz fizjoterapia około i pooperacyjna.
Na leczenie zachowawcze składa się specyficzna fizjoterapia oraz leczenie gorsetowe.
Według Międzynarodowego Towarzystwa Nieoperacyjnego Leczenia Skolioz SOSORT (International Society on Scoliosis Orthopaedic and Rehabilitation Treatment) metody specyficzne dla skolioz idiopatycznych są metodami, których skuteczność i pozytywny wpływ na leczone dzieci ze skoliozą idiopatyczną, są poparte dowodami naukowymi (Evidence Base Medicine, Evidence Base Physiotherapy).
Podstawowymi elementami terapii wykorzystywanymi przez metody specyficzne są:
- czynna trójpłaszczyznowa autokorekcja postawy ciała,
- trening czynności dnia codziennego,
- ćwiczenia stabilizacyjne z utrzymaniem prawidłowej postawy ciała.
Ważnym aspektem terapii jest również edukacja pacjenta oraz jego rodziny. Obecnie stosuje się 7 metod:
- BSPTS (Barcelona Scoliosis Physical Therapy School) – Hiszpania,
- DoboMed (Metoda Dobosiewicz) – Polska,
- FITS (Funkcjonalna Indywidualna Terapia Skolioz) – Polska,
- Lyon – Francja,
- Schroth – Niemcy,
- SEAS (Scientific Exercises Approach to Scoliosis) – Włochy,
- Side Shift – Wielka Brytania.
Progresja skoliozy i osiągnięcie kąta Cobba powyżej 25º z jednoczesnym brakiem dojrzałości kostnej stanowią wskazania do rozpoczęcia leczenia gorsetowego. Jego celem jest zatrzymanie lub wyhamowanie progresji skrzywienia oraz poprawa kształtu klatki piersiowej i tułowia.
Najczęściej stosowanym w Polsce i na świecie rodzajem gorsetu jest gorset sztywny. A jego najczęściej stosowanym typem jest gorset typu Cheneau.
Jest on wykonany z tworzywa sztucznego (polietylenu termoplastycznego – rodzaj plastiku).

Gorset typu Cheneau oddziałuje trójpłaszczyznowo na tułów pacjenta, a przez to na korekcję skrzywienia, dzięki zastosowaniu trójpunktowego układów sił.
Sam kształt gorsetu oraz pelot korekcyjnych (sztywne gąbki) w środku gorsetu, wywierających nacisk na określone miejsca ciała oraz obecność tzw. przestrzeni odciążających, pozwalających na przemieszczenie się tułowia w pożądanym kierunku, powodują korekcję skrzywienia.
Gorset ma kształt asymetrycznej tuby, zakładanej na tułów pacjenta, otwieranej z przodu sięgającej od bioder do pach. Jest wykonywany oraz dopasowywany indywidualnie do każdego pacjenta.
Lekarz prowadzący leczenie ustala liczbę godzin na dobę, którą pacjent powinien nosić gorset. Najczęściej jest to 20 godzin.
W trakcie leczenia gorsetowego pacjent funkcjonuje normalnie – chodzi do szkoły, może ćwiczyć na zajęciach wychowania fizycznego i uprawiać sport (zdejmuje gorset na ich czas). Zgodnie z zaleceniami SOSORT, jako wspomaganie i uzupełnianie leczenia gorsetowego w trakcie jego trwania, powinny być stosowane ćwiczenia specyficzne, dobrane przez fizjoterapeutę.
W przypadku, gdy podjęte leczenie zachowawcze nie daje oczekiwanych rezultatów, a skrzywienie się pogłębia, wskazane jest leczenie operacyjne. Decyzja o podjęciu leczenia operacyjnego jest podejmowana indywidualnie w przypadku każdego pacjenta.
Istnieje szereg wskazań, które mogą wskazywać na potrzebę leczenia operacyjnego, m.in. wartość kątowa skrzywienia przekraczająca 45–50º, wystąpienie zaburzeń neurologicznych czy dolegliwości bólowe.
W przypadku skolioz idiopatycznych nie ma wskazań do zwalniania dzieci z zajęć wychowania fizycznego w szkole. Należy je zachęcać do aktywnego uczestnictwa w lekcjach.
Skolioza rozpoznanie
| Wczesne wykrycie skoliozy idiopatycznej pozwala na jej skuteczniejsze leczenie. |
Towarzystwa naukowe zajmujące się deformacjami strukturalnymi kręgosłupa:
- American Academy of Orthopaedic Surgeons (AAOS),
- Scoliosis Research Society (SRS),
- Pediatric Orthopaedic Society of North America (POSNA),
- American Academy of Pediarics (AAP)
Sugerują, aby badania przesiewowe były wykonywane u dziewcząt dwukrotnie: w wieku 10 i 12 lat, a u chłopców w wieku 13 lub 14 lat.
Stanowisko Komitetu Rehabilitacji, Kultury Fizycznej i Integracji Społecznej Polskiej Akademii Nauk ds. diagnostyki i leczenia zachowawczego w przebiegu skoliozy idiopatycznej, zaleca wykonywanie badań przesiewowych u dziewcząt trzykrotnie: w 11., 12. i 13. roku życia; u chłopców natomiast dwukrotnie: w 13. i 15. roku życia.
Badanie podstawowe obejmuje ocenę wzrokową postawy ciała dziecka oraz test skłonu (pochylenia) tułowia w przód (test Adamsa) wraz z pomiarem kąta rotacji tułowia wykonywanym za pomocą skoliometru Bunnella.

W przypadku, gdy wynik badania jest równy 7 stopni lub więcej, zalecane jest wykonanie zdjęcia rentgenowskiego kręgosłupa w pozycji stojącej. Na jego podstawie możliwe będzie postawienie diagnozy, ocena wielkości skrzywienia oraz stopnia dojrzałości kostnej, co umożliwi ustalenie i wdrożenie odpowiedniego leczenia.
Prawdziwej skoliozy idiopatycznej, tj. takiej, w której występuje zmiana w strukturze oraz budowie kręgosłupa, nie należy mylić z wadami w postawie ciała, które dotyczą zaburzeń i asymetrii mięśniowych.
Odpowiednią diagnostykę różnicową przeprowadza lekarz ortopeda. Fizjoterapeuta z odpowiednim wykształceniem oraz znajomością metod specyficznych dla skolioz idiopatycznych może dokonać oceny funkcjonalnej i wspomóc proces diagnostyczny.
Zapobieganie
Obecnie nie są znane sposoby zapobiegające wystąpieniu skoliozy idiopatycznej. Natomiast regularna, ogólnorozwojowa aktywność fizyczna zmniejsza ryzyko progresji skrzywienia - zatem może być stosowana zapobiegawczo.
Piśmiennictwo
- Konieczny M.R., Senyurt H., Krauspe R., Epidemiology of adolescent idiopathic scoliosis. Child Orthop. 2013; 7(1): 3–9.
- Negrini S. i wsp., 2011 SOSORT guidelines: Orthopaedic and Rehabilitation treatment of idiopathic scoliosis during growth. Scoliosis 2012; 7; 3.
- Czaprowski D., Terapia manualna w leczeniu skolioz idiopatycznych. Analiza aktualnego stanu wiedzy. Ortopedia traumatologia rehabilitacja 2016; 5(6); Vol. 18:409–424.
- Berdishevsky H., Lebel V.A., Bettany-Saltikov, J. i wsp.,Physiotherapy scoliosis-specific exercises – a comprehensive review of seven major schools. Scoliosis 2016; 11,
- Czaprowski D., Kotwicki T., Durmała J., Stoliński Ł., Fizjoterapia w leczeniu młodzieńczej skoliozy idiopatycznej – aktualne rekomendacje oparte o zalecenia SOSORT 2011. Postępy rehabilitacji 2014; 28; 1: 23–29.
- Negrini A., Donzelli S. Massimiliano V., Poggio M., Zaina F., Romano M., Negrini S., Sport activity reduces the risk of progression and bracing: an observational study of 511 JIS and AIS Risser 0-2 Oral Presentation 2018 13th International Conference on Conservative Management of Spinal Deformities (SOSORT).
Dowiedz się więcej
Zasady leczenia nieoperacyjnego skolioz idiopatycznych – wskazówki oparte o zalecenia SOSORT 2006
http://www.ortopedia.com.pl/api/files/view/11401.pdf
Fizjoterapia w leczeniu młodzieńczej skoliozy idiopatycznej – aktualne rekomendacje oparte o zalecenia SOSORT 2011
https://pdfs.semanticscholar.org/150d/cdb98eb292e91bc3935fa1fe500f019cca07.pdf
Physiotherapy scoliosis-specific exercises – a comprehensive review of seven major schools
https://scoliosisjournal.biomedcentral.com/articles/10.1186/s13013-016-0076-9
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover