Objawy retinopatii cukrzycowej
Wszystkie komórki naszego organizmu potrzebują źródła energii, by móc prawidłowo funkcjonować. Tym źródłem jest glukoza, która wnika do komórek dzięki insulinie – hormonowi produkowanemu przez trzustkę. Jeśli organizm człowieka nie wytwarza wystarczającej ilości insuliny, lub jeśli komórki przestają na nią reagować tak silnie, jak u zdrowej osoby, glukoza kumuluje się we krwi, gdzie jej poziom rośnie, powodując wiele niekorzystnych następstw – rozwija się choroba, określana jako cukrzyca.
- Dowiedz się więcej, jakie są wskazania do badania insuliny.
Zwiększona ilość glukozy krążącej we krwi uszkadza wiele wewnętrznych struktur naszego organizmu, takich, jak: naczynia krwionośne, nerki, oczy, nerwy, mózg, serce. Najczęstszym późnym powikłaniem cukrzycy jest tak zwana retinopatia cukrzycowa.
Czym jest retinopatia cukrzycowa?
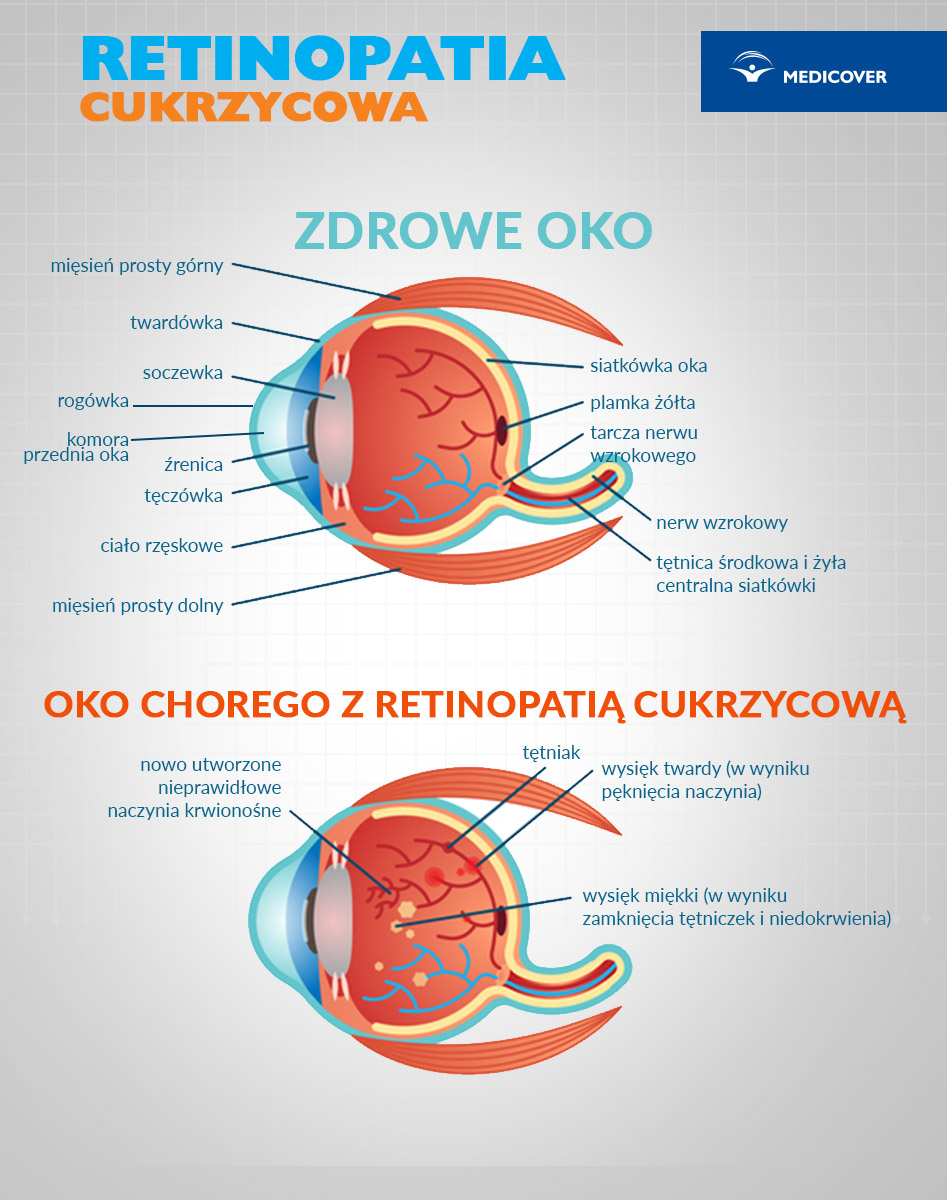
Retinopatia cukrzycowa jest chorobą oczu, dotykającą ludzi chorujących na cukrzycę, prowadzącą do zaburzeń widzenia, a w zaawansowanej postaci nawet do utraty wzroku. Rozwija się szczególnie szybko u osób, u których poziom cukru we krwi jest długotrwale znacznie podwyższony.
Choroba ta jest bardzo podstępna. Większość osób, u których rozwija się retinopatia cukrzycowa, nie odczuwa początkowo żadnych objawów, aż do bardzo zaawansowanego stadium. W związku z tym czasem, niestety, nie udaje się uratować wzroku. Dlatego bardzo ważnym elementem, o którym powinna pamiętać każdy chory na cukrzycę, są regularne kontrole okulistyczne. Dzięki nim możliwe jest wczesne wykrycie rozwijającej się retinopatii cukrzycowej i szybkie wdrożenie leczenia.
Jak powstaje retinopatia cukrzycowa?
Małe naczynia krwionośne, zaopatrujące siatkówkę (wewnętrzna część oka, odpowiedzialna za widzenie), na skutek zbyt wysokiego poziomu glukozy w przepływającej przez nie krwi, ulegają uszkodzeniu. W związku z tym siatkówka nie otrzymuje wystarczającej ilości tlenu i substancji odżywczych. Ściana naczyń krwionośnych staje się bardzo osłabiona i zaczyna tracić szczelność, a to powoduje wynaczynienie się krwi do siatkówki i potęguje jej uszkodzenie. W niedotlenionej siatkówce zaczynają powstawać nowe, nieprawidłowe naczynia krwionośne, które stopniowo rozrastają się w całym oku, zaburzając widzenie. Stan taki może prowadzić dodatkowo do rozwoju jaskry, czyli zwiększenia ciśnienia w gałce ocznej.
Ze względu na stopień zaawansowania zmian retinopatię cukrzycową dzieli się na: nieproliferacyjną (NPDR), przedproliferacyjną (PPDR) oraz proliferacyjną (PDR).
Częstość występowania retinopatii, zarówno u osób z cukrzycą typu 1, jak i 2, jest związana z czasem trwania cukrzycy i wiekiem chorego. Cechy retinopatii pojawiają się u co piątego chorego w ciągu 3-5 lat od rozpoznania cukrzycy typu 1 i w ciągu 11-13 lat od rozpoznania cukrzycy typu 2. Po 20 latach od rozpoznania cukrzycy cechy retinopatii występują u około 98% chorych z cukrzycą typu 1 i u 60% z cukrzycą typu 2.
Diagnozowanie retinopatii cukrzycowej
Aby zdiagnozować retinopatię cukrzycową, niezbędne jest badanie okulistyczne. Najpierw podaje się krople do oczu, aby rozszerzyć źrenicę, i łatwiej zobaczyć dno oka. Okulista sprawdza, czy w tylnym odcinku oka, w siatkówce, nie doszło do rozwoju retinopatii cukrzycowej. W przypadku jej podejrzenia wykonywane są bardziej szczegółowe badania:
Angiografia fluoresceinowa – pozwala na szczegółową ocenę nasilenia zmian w siatkówce, umożliwia wykrycie nieprawidłowości niewidocznych w badaniu dna oka.
Cyfrowe obrazowanie siatkówki (OCT – optyczna koherentna tomografia, HRT – laserowa tomografia siatkówki) – w tym badaniu fotografuje się oczy specjalną kamerą. I na zdjęciach dna oka identyfikuje się objawy retinopatii cukrzycowej.
Regularne badania okulistyczne z oceną stanu siatkówki pozwalają zmniejszyć ryzyko ciężkich powikłań retinopatii cukrzycowej, prowadzących do utraty wzroku.
Wszystkie osoby z cukrzycą powinny badać oczy co najmniej raz w roku. Jeśli w badaniu okulistycznym zostaną zaobserwowane cechy retinopatii cukrzycowej, częstość kontroli okulistycznych zwiększa się. Na podstawie stopnia nasilenia retinopatii i ryzyka obniżenia ostrości wzroku okulista decyduje o częstości kontroli stanu oczu i ewentualnym rozpoczęciu leczenia. W przypadku nasilonej retinopatii konieczne mogą być kontrole co 2-3 miesiące.
Kobiety ciężarne z cukrzycą są szczególnie narażone na progresję retinopatii cukrzycowej. Zaleca się, by badanie okulistyczne przeprowadzić u nich w pierwszym trymestrze ciąży, a następnie co 3 miesiące.
Leczenie retinopatii cukrzycowej
Łagodna retinopatia cukrzycowa z reguły nie wymaga leczenia. Jeśli poziom cukru we krwi oraz ciśnienie tętnicze krwi będą utrzymywane we właściwych granicach, retinopatia nie powinna postępować.
Leczenie bardziej zaawansowanych stopni retinopatii cukrzycowej obejmuje:
- Farmakoterapię: możemy tutaj stosować preparaty przeciwdziałające tworzeniu się nowych, nieprawidłowych naczyń krwionośnych w oczach, tak zwane anty-VEGF – pegaptanib sodu, ranibizumab, bewacyzumab, a także glikortykosteroidy podawane miejscowo, kwas acetylosalicylowy.
- Fotokoagulację – jest to zabieg laserowy, podczas którego dochodzi do uszczelnienia lub zniszczenia przeciekających lub nieprawidłowo rosnących naczyń krwionośnych w siatkówce.
- Witrektomię – czasem krew z uszkodzonych naczyń krwionośnych przedostaje się do środkowej, przezroczystej części oka, zwanej ciałem szklistym. W takim wypadku konieczne jest usunięcie zmienionego ciała szklistego. Nieprawidłowo rosnące naczynia krwionośne mogą również zacząć wrastać w ciało szkliste i pociągać za sobą siatkówkę – dochodzi wtedy do trakcyjnego odwarstwienia siatkówki. W takich wypadkach również usuwa się ciało szkliste.
W krajach wysoko rozwiniętych cukrzyca jest jedną z najczęstszych przyczyn utraty wzroku u osób dorosłych. Nawet jeśli nie dojdzie do całkowitej ślepoty, to pogorszenie widzenia w przebiegu retinopatii cukrzycowej istotnie pogarsza jakość życia chorych na cukrzycę. Szczególnie istotne są więc wysiłki nakierowane na możliwie jak największe ograniczenie rozwoju powikłań źle kontrolowanej cukrzycy, w tym retinopatii cukrzycowej.
Cukrzyca – podstawowe informacje
Wyróżnia się dwa podstawowe typy cukrzycy:
- Cukrzyca typu 1 – występuje wtedy, gdy organizm produkuje zbyt mało insuliny lub nie produkuje jej w ogóle. Sytuacja taka ma miejsce, gdy komórki trzustki produkujące insulinę ulegną zniszczeniu.
- Cukrzyca typu 2 – komórki organizmu nie reagują na insulinę, a organizm produkuje za mało insuliny w stosunku do potrzeb. U osób starszych, otyłych, nieuprawiających regularnych ćwiczeń fizycznych, rozwija się z czasem insulinooporność – komórki organizmu przestają być wrażliwe na insulinę i nie wpuszczają do swego wnętrza glukozy. Mimo iż w odpowiedzi na taki stan trzustka produkuje coraz większe ilości insuliny, zwykle w pewnym momencie choroby nawet taka zwiększona ilość nie wystarcza, aby przełamać insulinooporność.
- W Polsce na cukrzycę choruje około 9% populacji między 20. a 79. rokiem życia. W 90–95% przypadków jest to cukrzyca typu 2. Najwyższą zapadalność na cukrzycę typu 1 obserwuje się między 10. a 14. rokiem życia.
Jak ustrzec się powikłań cukrzycy
Przeczytaj o diecie na cukrzycę.
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover





