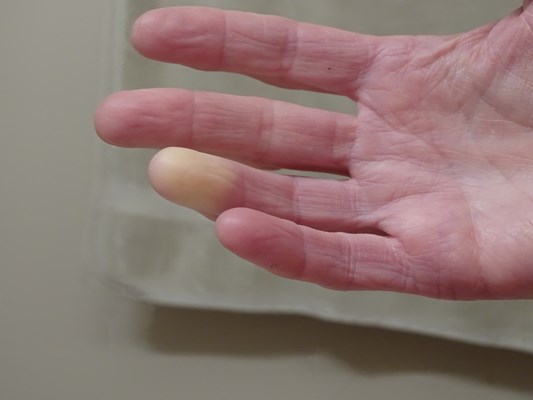
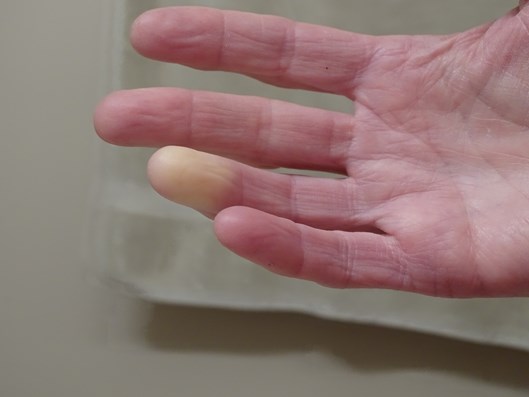
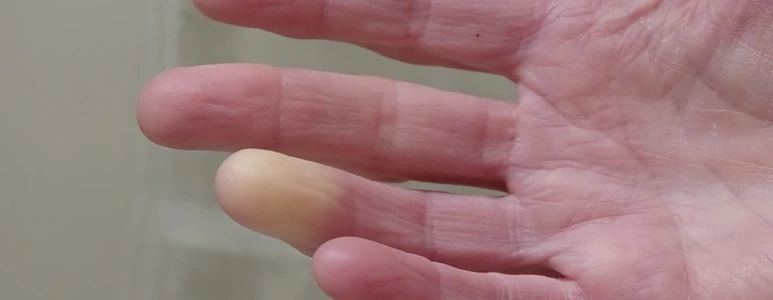
Przyczyna zespołu Raynauda
Bezpośrednią przyczyną blednięcia skóry jest skurcz drobnych naczyń krwionośnych. Odpowiedź na pytanie o mechanizm wyzwalający ten skurcz wciąż pozostaje otwarte. Udało się ustalić wiele czynników, związanych z występowaniem objawu Raynauda, jak choćby wzmożona aktywność współczulnego układu nerwowego, ale lista ciągle nie jest pełna.
Z badań statystycznych wynika, że objaw Raynauda występuje u 3–4% populacji, ale w rejonach o chłodnym klimacie częstość jego występowania może wzrosnąć nawet do 30%. Objaw Raynauda może występować samodzielnie (idiopatycznie), i wtedy nazywa się go chorobą Raynauda. Może też, i dzieje się tak dość często, towarzyszyć innym schorzeniom. Mamy wtedy do czynienia z zespołem Raynauda.
Objawy zespołu Raynauda
Wiele osób chorujących na chorobę albo zespół Raynauda zauważa pierwsze objawy w młodości, przed ukończeniem 30. roku życia. Prawdopodobieństwo wystąpienia objawu Raynauda jest większe u kobiet, niż u mężczyzn. Proporcje wahają się od 4:1 do 9:1. Ryzyko zachorowania rośnie, jeśli w rodzinie stwierdzono wcześniej przypadki choroby albo zespołu Raynauda. Bywa, że objaw Raynauda występuje po podaniu leków, na przykład β-blokerów, alkaloidów sporyszu, bleomycyny, klonidyny, bromokryptyny. W przypadku zespołu objaw Raynauda może poprzedzać wystąpienie skojarzonego z nim schorzenia nawet o 20 lat.
Najczęściej objaw Raynauda pojawia się w obwodowych częściach kończyn (paluch i palce), ale można go również zaobserwować na płatkach uszu albo czubku nosa. Dotyka też naczyń wieńcowych serca i naczyń zaopatrujących w krew mózg. W tym ostatnim przypadku mogą występować migrenowe bóle głowy.
Objaw Raynauda bardzo często pojawia się w reakcji na zimno, choć może też towarzyszyć intensywnym emocjom: stresowi, gniewowi. Nierzadko zdarza się, że mimo dokładnych badań, nie udaje się znaleźć żadnej konkretnej przyczyny wywołującej skurcz naczyń.
Objaw Raynauda - kryteria
Aktualnie obowiązujące standardy medyczne określają, że objaw Raynauda stwierdza się, jeśli spełnione są następujące kryteria:
- występowanie zblednięcia i następnie zasinienia palców,
- niewystępowanie u pacjenta choroby obwodowych naczyń krwionośnych,
- brak cech martwicy skóry palców,
- prawidłowa struktura kapilar w obrębie wału paznokciowego,
- brak w surowicy przeciwciał przeciwjądrowych (miano < 100),
- prawidłowy odczyn opadania krwinek czerwonych (OB).
Badania stwierdzające zespół Raynauda
Diagnostyka choroby lub zespołu Raynauda obejmuje:
- wywiad (ważne jest ustalenie występowania choroby u najbliższych krewnych),
- kapilaroskopię – badanie przebiegu naczyń kapilarnych w miejscach, w których występuje objaw Raynauda,
- próbę prowokacyjną, która ma na celu wywołanie objawu Raynauda, najczęściej wykonuje się ją ochładzając badane miejsca,
- badania laboratoryjne krwi.
Przebieg choroby lub zespołu Raynauda może być względnie łagodny, i wtedy objawy ograniczają się do wyraźnie zaznaczonego zblednięcia, a następnie zasinienia i zaczerwienienia skóry, któremu czasami towarzyszy ból i skurcze. Konsekwencje choroby Raynauda mogą być jednak znacznie poważniejsze, jeśli jej przebieg jest ostry, a chory zwleka z rozpoczęciem leczenia. Istnieje wtedy duże ryzyko wystąpienia trwałych zmian martwiczych okolic dotkniętych chorobą.
Leczenie zespołu Raynauda
Obecnie dąży się do rozwiązania problemu nieinwazyjnymi metodami farmakologicznymi, stosując leki zwiększające objętość oraz przepływ krwi przez drobne naczynia krwionośne. Zaleca się również zmianę trybu życia, a czasami także zawodu albo przynajmniej stanowiska pracy. Chorych z objawem Raynauda obowiązuje zakaz używania narzędzi wibrujących oraz zalecenie unikania kontaktu z niektórymi środkami chemicznymi (np. chlorkiem winylu). Należy unikać: ekspozycji na zimno, palenia tytoniu, spożywania napojów zawierających kofeinę, stosowania leków antykoncepcyjnych, leków powodujących skurcz naczyń krwionośnych (klonidyna, efedryna, antagoniści receptora serotoninowego) oraz amfetaminy lub kokainy.
Leczenie chirurgiczne zespołu Raynauda
Istnieją dwie grupy chorych, u których rozważa się leczenie chirurgiczne: osoby z zaawansowaną chorobą Raynauda, w której leczenie operacyjne jest tylko leczeniem wspomagającym, oraz chorzy z zespołem Raynauda, u których leczenie operacyjne jest leczeniem przyczynowym.
Sympatektomia to zabieg chirurgiczny, którego istotą jest zablokowanie przewodzenia nerwów współczulnych. Można to osiągnąć na kilka sposobów: przez założenie na nerw metalowych klipsów, przez przecięcie nerwu albo przez podanie w okolice nerwu środka farmakologicznego, który zablokuje przewodzenie impulsów nerwowych. Zabieg operacyjny można wykonać na dwa sposoby: metodą klasyczną, otwierając klatkę piersiową, albo metodą wideotorakotomii, wprowadzając instrumenty do klatki piersiowej przez niewielkie nacięcia. Ta metoda przypomina zabieg laparoskopowy, wykonywany w obrębie jamy brzusznej. Po zabiegu pacjent pozostaje w szpitalu przez kilka dni.
Niestety, skuteczność zabiegu jest ograniczona. U wielu pacjentów objaw Raynauda pojawia się ponownie po kilku latach od operacji. Trzeba się także liczyć z możliwością wystąpienia powikłań pooperacyjnych.
Zespół Raynauda - z czym można pomylić?
Objaw Raynauda obserwuje się niezbyt często, stąd częste pomyłki i niewłaściwe rozpoznania, zwłaszcza że podobne objawy mogą towarzyszyć innym chorobom układowym. Chory, który zgłasza się ze skargami sugerującymi taką patologię, powinien zostać skierowany do ośrodka zajmującego się leczeniem chorób naczyniowych. W specjalistycznych ośrodkach, dysponujących większym doświadczeniem i zapleczem diagnostycznym, rozpoznanie może zostać potwierdzone. Ponieważ rzeczywista przyczyna tej patologii nie jest do końca jasna, leczenie ma zazwyczaj charakter objawowy. Potrzeba leczenia operacyjnego jest na szczęście rzadka, dotyczy tylko ciężkich postaci choroby, przebiegających z głębokimi zmianami niedokrwiennymi, grożącymi amputacją palców.
Zazwyczaj objaw występuje z umiarkowanym nasileniem, czasem wraz z wiekiem zanika. Unikanie czynników wyzwalających atak choroby (np. nagła zmiana temperatury otoczenia, obsługa urządzeń wibracyjnych) oraz regularne przyjmowanie zleconych leków pozwala zmniejszać nasilenie choroby i minimalizować ryzyko powikłań.
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover