W skrócie:
|
Kto choruje na zespół jelita drażliwego?
Szacuje się, że na zespół jelita drażliwego (IBS, ang. irritable bowel syndrome) jest jednym z najczęstszych zaburzeń czynnościowych jelit. Według ostatnich danych (Oka P., Lancet Gastroenterol Hepatol 2020) ta choroba dotyka pomiędzy 1 na 11 a 1 na 26 osób, w zależności od kryteriów diagnostycznych (obecnie stosuje się Kryteria Rzymskie IV).
Na zespół jelita drażliwego choruje ok. 3,8 proc. ludzi na całym świecie biorąc pod uwagę obecnie stosowane kryteria diagnostyczne, u dzieci występowanie szacuje się na 8,8 proc. Częstość występowania różni się między kontynentami i państwami – od 1 do 25 proc.
Większość przypadków rozpoznaje się u osób do 50. roku życia. Zespół jelita drażliwego ponad dwukrotnie częściej stwierdzany jest u kobiet, co jednak nie musi wynikać z ich większej zachorowalności, ale częstszego zgłaszania się po poradę lekarską.
Uważa się, że ogólnie – mimo dokuczliwych objawów – wiele przypadków pozostaje niezdiagnozowanych, gdyż chorzy często nie szukają pomocy medycznej.
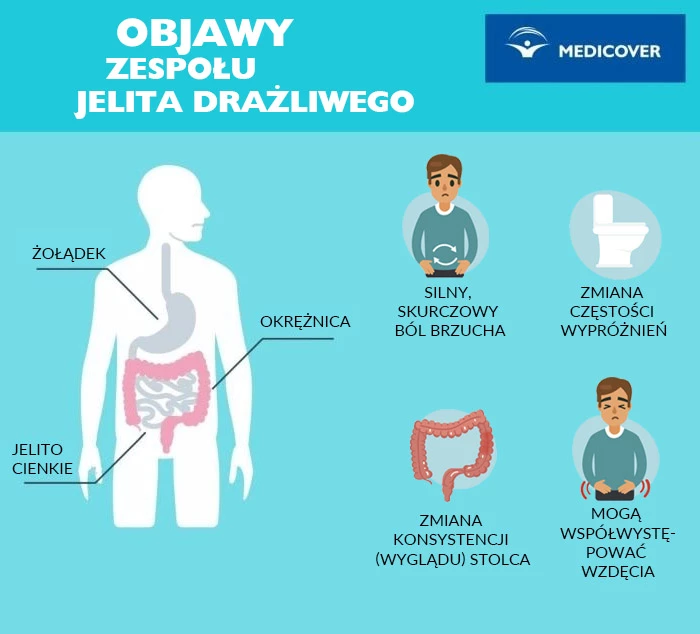
Zespół jelita drażliwego objawy
Do objawów zespołu jelita drażliwego należą:
- silny, skurczowy ból brzucha – objaw konieczny do rozpoznania zespołu jelita drażliwego (najczęściej w lewym podbrzuszu),
- zmiana częstości wypróżnień,
- zmiana konsystencji (wyglądu) stolca,
- mogą współwystępować wzdęcia.
Ze względu na rodzaj dominujących objawów wyróżnia się cztery postacie zespołu jelita drażliwego:
- zespół jelita drażliwego z dominującą biegunką,
- zespół jelita drażliwego z dominującym zaparciem,
- zespół jelita drażliwego ze zmiennym rytmem wypróżnień - gdy częstość biegunek i zaparć jest zbliżona,
- postać nieklasyfikowana zespołu jelita drażliwego – nie można zaklasyfikować do żadnego z powyższych trzech typów.
W przebiegu zespołu jelita drażliwego bóle i biegunka raczej nie występują w nocy.
Mogą pojawiać się również inne objawy, choć nie mają one znaczenia w rozpoznaniu IBS:
- wymioty,
- wzdęcia,
- odbijanie,
- wczesne uczucie pełności po posiłku,
- pieczenie w nadbrzuszu,
- uczucie zalegania pokarmu w żołądku,
- obecność śluzu w stolcu,
- ból głowy, ból pleców
- uczucie zmęczenia i niepokoju, dyskomfort psychiczny,
- senność,
- nocne oddawanie moczu, częstomocz, parcie na mocz,
- u kobiet również zaburzenia miesiączkowania, ból odczuwany w trakcie stosunku seksualnego.
Zespół jelita drażliwego z przewagą biegunki
IBS z przewagą biegunki charakteryzuje się dominującym oddawaniem luźnego lub wodnistego stolca. Może pojawiać się nagłe silne parcie na stolec.
Zespół jelita drażliwego z przewagą zaparć
W przypadku IBS z przewagą zaparcia przeważa stolec twardy lub grudkowaty. Może być oddawany z trudem i wiązać się z uczuciem niepełnego wypróżnienia.
Przyczyny zespołu jelita drażliwego
Przyczynę zespołu jelita drażliwego upatruje się jako zaburzenie regulacji osi mózg-jelito. Oś mózg-jelito oznacza dwukierunkowe przekazywanie informacji między ośrodkowym układem nerwowym a jelitem dotyczących m.in. czynności układu odpornościowego czy układu nerwowego.
Przyczyny zespołu jelita drażliwego nie są jednak wystarczająco wyjaśnione i nie został wskazany decydujący czynnik wyzwalający objawy. Wiadomo jednak, że przyczyną nie są zmiany organiczne. Wyróżnia się grupę czynników mogących przynajmniej w części odpowiadać za stan chorobowy.
Przyczyny IBS
Do głównych przyczyn IBS zalicza się:
- uwarunkowania genetyczne – ryzyko wystąpienia dolegliwości jest większe, jeśli choroba wystąpiła u członków rodziny;
- ilościowe i jakościowe zaburzenia mikrobioty jelitowej (dysbioza) – u osób z IBS występuje wyższe ryzyko pojawienia się zespołu rozrostu bakteryjnego (SIBO, ang. small intestinal bacterial overgrowth), czyli zespołu objawów klinicznych związanego z obecnością zwiększonej liczby bakterii w jelicie cienkim; najczęstszym objawem SIBO są wzdęcia;
- aktywacja układu odpornościowego błony śluzowej jelita i zmiany w przepuszczalności jelitowej, wynikająca m.in. z dysbiozy, czynników dietetycznych, stresu;
- przebycie infekcji żołądkowo-jelitowych, wywoływanych przez bakterie, pierwotniaki, pasożyty i wirusy, skutkujących zaburzeniami czucia trzewnego – tzw. poinfekcyjny zespół jelita drażliwego (post infectious irritable bowel syndrome, PI-IBS) może występować nawet u 8-31 proc. pacjentów po ostrym infekcyjnym epizodzie zapalenia żołądkowo-jelitowego;
- przewlekły lub przemijający stan zapalny – pozapalny zespół jelita drażliwego (post-inflammatory irritable bowel syndrome);
- nadwrażliwość trzewna i zaburzenia motoryki przewodu pokarmowego – zaburzona reaktywność okrężnicy na różne bodźce, np. stres czy posiłek, nadwrażliwość trzewna może być skutkiem zaburzenia na etapie powstawania, przekazywania i analizy bodźców czuciowych oraz odpowiedzi na te bodźce;
- czynniki psychologiczne, których rola jest coraz bardziej dostrzegalna – czynnikiem wyzwalającym bywa silny przewlekły stres, traumatyczne doświadczenia oraz zaburzenia psychiczne, jak depresja czy zaburzenia depresyjno-lękowe;
- czynniki dietetyczne – zwłaszcza łatwo fermentujące krótkołańcuchowe węglowodany (fermentujące oligosacharydy, disacharydy, monosacharydy i poliole, FODMAP) – mogą oną wpływać na nasilanie objawów zespołu jelita drażliwego.
Szacuje się, że nawet u 1,3 osób z zespołem jelita drażliwego z dominująca biegunką mogą współwystępować zaburzenia wchłaniania kwasów żółciowych.
Dowiedz się więcej:
- Zespół jelita drażliwego | Sposoby na zespół jelita drażliwego
- Zespół jelita drażliwego. Jelito grube i dyskomfort
- Diagnostyka bólów brzucha | Szpital Medicover
Rozpoznanie zespołu jelita drażliwego
Rozpoznanie zespołu jelita drażliwego ustala lekarz na podstawie:
- wnikliwego wywiadu,
- oceny objawów – zespół jelita drażliwego rozpoznaje się na podstawie objawów, nie istnieją obecnie testy diagnostyczne potwierdzające rozpoznanie,
- diagnostyki mającej na celu wykluczenie innych chorób, dających podobny obraz kliniczny.
Lekarz powinien zwrócić szczególną uwagę na nieprawidłowości w badaniu fizykalnym oraz na informacje o rodzinnym występowaniu nowotworów i chorób zapalnych jelita grubego – tzw. objawy alarmowe.
Czynniki ryzyka i objawy alarmowe (tzw. red flags), które mogą wskazywać na inną przyczyną objawów:
- wiek >50 lat,
- obecność krwi w stolcu,
- występowanie nieswoistych chorób zapalnych jelit, raka jelita grubego, celiakii w rodzinie,
- niezamierzona utrata masy ciała,
- pobyt w rejonach endemicznego występowania chorób zakaźnych lub pasożytniczych,
- krótki czas trwania objawów,
- anemia,
- wodobrzusze,
- zwiększona liczba białych krwinek,
- stan podgorączkowy i gorączka.
Według Kryteriów Rzymskich IV z 2016 roku zespół jelita drażliwego diagnozowany jest, gdy nawracający ból w obrębie jamy brzusznej trwa przynajmniej jeden dzień w tygodniu w ciągu ostatnich 3 miesięcy i towarzyszą mu co najmniej dwie cechy spośród poniższych:
- jest zależny od wypróżnienia,
- wiąże się ze zmianą częstości wypróżnień,
- nastąpiła zmiana konsystencji stolca.
Choroby podobne do zespołu jelita drażliwego
Istnieją choroby, w których przebiegu występują podobne objawy, jak w zespole jelita drażliwego.
Choroby podobne do IBS w postaci z przewagą biegunki
- biegunka infekcyjna,
- nieswoiste zapalne choroby jelit (w tym choroba Leśniowskiego-Crohna i wrzodziejące zapalenie jelita grubego),
- alergie i nietolerancje pokarmowe,
- celiakia,
- nowotwory jelit,
- nadczynność tarczycy,
- choroba Whipple’a,
- amyloidoza,
- niedobory immunologiczne.
Choroby podobne do IBS w postaci z przewagą zaparcia
- nowotwory (w tym rak trzustki),
- kamica żółciowa,
- choroba wrzodowa,
- zapalenie wyrostka robaczkowego,
- porfiria,
- choroby układu moczowo-płciowego,
- endometrioza jelitowa,
- przepuklina,
- kiła.
- Przeczytaj także: Endobelly (brzuch przy endometriozie) – przyczyny, objawy i sposoby łagodzenia bólu
Badania stosowane w diagnostyce różnicującej
- podstawowe badania laboratoryjne z krwi: morfologia, OB, białko C-reaktywne (CRP), i inne parametry biochemiczne,
- badanie kału na obecność kalprotektyny,
- badanie serologiczne w kierunku celiakii (przeciwciała przeciwko transglutaminazie tkankowej IgA i IgA całkowite) – szczególnie w postaci z dominująca biegunką lub mieszanej (wynik dodatni testu serologicznego u osób dorosłych potwierdza się gastroskopią, zanim rozpozna się celiakię),
- wodorowe testy oddechowe w kierunku SIBO – szczególnie w przypadku ZJD z dominującą biegunką i wzdęciami,
- badanie endoskopowe (kolonoskopia) w uzasadnionych przypadkach, np. u osób po 45. roku życia lub z rakiem jelita grubego w rodzinie,
Czasami konieczne są również inne badania, takie jak:
- badanie parazytologiczne i posiew kału, np. w przypadku ZJD z dominującą biegunką,
- badanie tyreotropiny (TSH) w uzasadnionych przypadkach.
- USG jamy brzusznej,
- badanie ginekologiczne u kobiet,
- gastroskopia (np. przy podwyższonym stężeniu transglutaminazy tkankowej IgA),
- pasaż jelita cienkiego.
Nie zaleca się rutynowego wykonywania testów w kierunki alergii lub nietolerancji pokarmowych u osób z podejrzeniem zespołu jelita drażliwych, z wyjątkiem osób, u których występują objawy wskazujące na alergię pokarmową (ACG Clinical Guideline 2020).
Leczenie zespołu jelita drażliwego
Podstawą leczenia zespołu jelita drażliwego jest nawiązanie dobrej relacji między lekarzem a pacjentem. Leki odgrywają rolę wspomagającą. Leczenie zespołu jelita drażliwego polega przede wszystkim na łagodzeniu jego objawów, ponieważ często trudne jest znalezienie czynnika wywołującego i tym samym leczenie przyczynowe.
Postępowanie lecznicze obejmuje zarówno przyjmowanie środków farmakologicznych jak i – konieczną do uzyskania zadowalających efektów terapeutycznych – zmianę diety oraz stylu życia.
Leki stosowane przy zespole jelita drażliwego
Leki stosowane są zwykle w zależności od objawu dominującego:
- ból i/lub wzdęcia: ryfaksymina alfa, leki rozkurczowe, przeciwdepresyjne trójpierścieniowe leki przeciwdepresyjne (TLPD) lub selektywne inhibitory zwrotnego wychwytu serotoniny (SSRI),
- biegunka: ryfaksamina alfa, loperam
- zaparcie: preparaty glikolu polietylenowego (makrogole),
Leki rozkurczowe, które mogą być stosowane w leczeniu IBS to hioscyna, drotaweryna. Leki przeciwdepresyjne są stosowane, żeby podwyższyć próg czucia trzewnego i łagodzić objawy zespołu jelita drażliwego: trójpierścieniowe leki przeciwdepresyjne (TLPD) lub selektywne inhibitory zwrotnego wychwytu serotoniny (SSRI).
Aktywność fizyczna w zespole jelita drażliwego
Umiarkowana, regularna aktywność fizyczna przynosi poprawę u wielu pacjentów, działając pobudzająco na perystaltykę jelit (co jest korzystne dla osób cierpiących na zaparcia) oraz oddziałując korzystnie na stan psychiczny (np. joga).
Konsultacja psychologiczna
Wiele pacjentów może uzyskać korzyść również z konsultacji psychologicznej (w tym psychoterapii) i stosowania metod lepszego radzenia sobie ze stresem (NICE 2017, Polskie Towarzystwo Gastroenterologii 2018).
Probiotyki w zespole jelita drażliwego
Polskie Towarzystwo Gastroenterologii sugeruje, by w łagodzeniu objawów ogółem, czy też wzdęć i biegunki, wykorzystywać preparaty zawierające konkretne szczepy probiotyczne lub mieszanki szczepów o potwierdzonej skuteczności w badaniach klinicznych z udziałem osób z zespołem jelita drażliwego. Są pewne probiotyki, które prawdopodobnie mogą mieć korzystny wpływ na łagodzenie objawów zespołu jelita drażliwego, m.in. Bifidobacterium bifidum MIMBb75, Bufudobacterium infantis 35624, Bifidobacterium lactis, Lactobacillus plantarum 299v, czy też pewne preparaty złożone. Wskazanie, wybór i dawkowanie preparatu probiotycznego należy ustalić z lekarzem.
W opublikowanych amerykańskich rekomendacjach (ACG Clinical Guideline 2020) nie zaleca się stosowania probiotyków w leczeniu ogólnych objawów zespołu jelita drażliwego u osób dorosłych. Wskazuje się na konieczność dalszych badań nad skutecznością stosowania probiotyków w leczeniu zespołu jelita drażliwego.
Dieta na zespół jelita drażliwego
W przypadku zespołu jelita drażliwego dieta jest niezmiernie istotna. Postępowanie dietetyczne jest integralną częścią leczenia IBS.
Dieta z ograniczeniem FODMAP
W leczeniu zespołu jelita drażliwego wykorzystuje się dietę z ograniczeniem łatwo fermentujących krótkołańcuchowych węglowodanów (fermentujących oligosacharydów, disacharydów, monosacharydów i polioli, FODMAP). Według rekomendacji Polskiego Towarzystwa Gastroenterologii (2018), zaleca się jej stosowanie przez określony czas (6 tygodni) w celu złagodzenia objawów zespołu jelita drażliwego.
Warto jednak pamiętać, że dieta z ograniczeniem FODMAP składa się z trzech etapów:
- eliminacja produktów z wysoką lub umiarkowaną zawartością jakichkolwiek FODMAP (tj. nadmiar fruktozy, laktoza, galaktooligosacharydy, fruktany, mannitol, sorbitol) – do 6 tygodni;
- ponowne, stopniowe wprowadzanie pojedynczych grup FODMAP, by sprawdzić indywidualną tolerancję i dowiedzieć się, które FODMAP powodują/nasilają objawy (ten etap trwa kilka tygodni, jeden produkt jest testowany zwykle przez 3 dni ze stopniowym zwiększaniem porcji produktu);
- indywidualizacja diety (ang. adapted diet, „modified-FODMAP diet”, FODMAP personalisation) – polega na eliminacji tylko tych produktów i FODMAP, które są słabo tolerowane i tylko w ilości wyzwalającej objawy (co zostało określone w trakcie drugiego etapu).
Jest to schemat najczęściej stosowanej diety z ograniczeniem FODMAP (ang. strict low-FODMAP diet), ale u niektórych osób lub w pewnych populacjach (np. u dzieci) może być stosowana uproszczona wersja, która polega na ograniczeniu często spożywanych pokarmów o wysokiej zawartości FODMAP i podejrzewanych jako czynniki nasilające objawy zespołu jelita drażliwego.
Nie jest to prosta dieta, dlatego powinna być prowadzona pod opieką dietetyka.

Obecnie nie zaleca się stosowania diety bezglutenowej, jak również diety opartej na stężeniu przeciwciał przeciwko poszczególnym pokarmom (np. testy w kierunku przeciwciał w klasie IgG).
NIETOLERANCJA POKARMOWA IgG
Test na 108 alergenów
Dieta bogata w błonnik rozpuszczalny
W zespole jelita drażliwego stosuje się także dietę bogatą w błonnik rozpuszczalny (który jest słabo fermentowany w jelitach), zwłaszcza w przypadku postaci z dominującym zaparciem. Zwykle zaleca się spożycie ok. 25 g/dobę produktów bogatych w błonnik rozpuszczalny, rozłożonych na kilka porcji w ciągu dnia (np. 2-4 łyżki otrąb pszennych). Przy czym warto pamiętać, że na efekt takiej modyfikacji trzeba poczekać przynajmniej 2-3 tygodnie. Nie zaleca się zwiększania zawartości błonnika nierozpuszczalnego (zwłaszcza otrąb pszennych), ponieważ może to zaostrzać niektóre objawy, tj. ból brzucha i wzdęcia. Przy zwiększaniu ilości błonnika w diecie należy pamiętać o wypijaniu odpowiedniej ilości płynów.
Przykłady źródeł błonnika rozpuszczalnego: babka płasznik, lancetowata, jajowata, otręby owsiane, owies, siemię lniane (np. dodatek 2 łyżek stołowych dziennie przez 3 miesiące u osób z zespołem jelita drażliwego z dominującym zaparciem, British Dietetic Association 2016).
Przykłady źródeł błonnika nierozpuszczalnego: otręby pszenne (mogą nasilać dolegliwości), pełne ziarna zbóż (np. gruboziarniste kasze), orzechy, nasiona.
Olejek z mięty pieprzowej w zespole jelita drażliwego
Wspomagająco w zespole jelita drażliwego można stosować wybrane preparaty olejku z mięty pieprzowej. Wskazanie, wybór preparatu i dawkowanie powinno być ustalone z lekarzem. Olejek z mięty pieprzowej może łagodzić objawy zespoły jelita drażliwego poprzez m.in. relaksację mięśni gładkich, działanie przeciwzapalne i wpływ na czucie trzewne. W większości przeprowadzonych dotąd badań klinicznych był dobrze tolerowany.
Dieta w postaci zaparciowej i biegunkowej zespołu jelita wrażliwego
- dietę z ograniczeniem FODMAP
- lub dietę ze zwiększoną zawartością błonnika rozpuszczalnego.
Sprawdza się, czy dana dieta powoduje łagodzenie objawów u danej osoby w określonym czasie (zwykle max. 6 tygodni). Jeżeli mimo przestrzegania diety, dolegliwości nie ustępują, szuka się innej metody leczenia, m.in. zastosowanie olejku z mięty pieprzowej, probiotyków czy farmakoterapii.
Niektórzy stosują również zalecenia dietetyczne opierające się na eliminacji używek (np. alkoholu, kawy), mniejszej objętości posiłków i identyfikacji nietolerowanych produktów (np. prowadząc dzienniczek żywieniowych i szukając możliwych przyczyn dolegliwości).
Rokowanie i powikłania zespołu jelita drażliwego
| Uważa się, że całkowite wyleczenie zespołu jelita drażliwego nie jest możliwe. |
Choroba ma charakter przewlekły i nawrotowy, jednak ze względu na łagodny przebieg nie prowadzi do wyniszczenia i nie daje istotnych powikłań. Może prowadzić do zwiększonej absencji w pracy czy też pogarszać jakość życia.
Zalecane postępowanie w zespole jelita drażliwego
Kiedy lekarz zdiagnozuje zespół jelita drażliwego, zaleca się postępowanie według jego wytycznych, ze szczególnym uwzględnieniem wprowadzenia odpowiedniego sposobu żywienia (w razie potrzeby konsultacja z dietetykiem).
Innym istotnym aspektem jest dbałość o stan psychiczny i – w razie potrzeby – konsultacja z psychologiem lub psychiatrą.
- "Leczenie dietetyczne pacjentów z zespołem jelita nadwrażliwego" Wasiluk D., Ostrowska L.; Nowa Medycyna, 3/2010, s. 89-95
- Epidemiologia dolegliwości brzusznych w polskiej populacji" Ziółkowski B. A, Pacholec A., Kudlicka M., Ehrmann A., Muszyński J.; Przegląd Gastroenterologiczny, 7/2012, s. 20–25
- Zespół jelita drażliwego – nowe spojrzenie na etiopatogenezę" Nehring P., Mrozikiewicz-Rakowska B., Krasnodębski P., Karnafel W.; Przegląd Gastroenterologiczny, 6/2011, s. 17–22
- Rola czynników psychologicznych w patogenezie chorób czynnościowych przewodu pokarmowego"
Marcinkowska-Bachlińska M., Małecka-Panas E.; Przewodnik Lekarza, 1/2007, s. 56-75 - Oka P, Parr H, Barberio B, Black CJ, Savarino EV, Ford AC. Global prevalence of irritable bowel syndrome according to Rome III or IV criteria: a systematic review and meta-analysis. Lancet Gastroenterol Hepatol. 2020 Oct;5(10):908-917.
- Holtmann, Gerald J et al. Pathophysiology of irritable bowel syndrome. The Lancet Gastroenterology & Hepatology, Volume 1, Issue 2, 133 - 146
- Pimentel M, Saad RJ, Long MD, Rao SSC. ACG Clinical Guideline: Small Intestinal Bacterial Overgrowth. Am J Gastroenterol. 2020 Feb;115(2):165-178.
- Lacy BE, Pimentel M, Brenner DM, Chey WD, Keefer LA, Long MD, Moshiree B. ACG Clinical Guideline: Management of Irritable Bowel Syndrome. Am J Gastroenterol. 2021 Jan 1;116(1):17-44.
- Morais, L.H., Schreiber, H.L. & Mazmanian, S.K. The gut microbiota–brain axis in behaviour and brain disorders. Nat Rev Microbiol19, 241–255 (2021).
- Talar-Wojnarowska R., Małecka-Panas E., Bartnik W. Zaparcie. Medycyna Praktyczne Interna, mp.pl/interna/chapter/B16.I.1.39.#73769 (dostęp: 27.04.2021 r.)
- McKenzie YA, Bowyer RK, Leach H, i wsp. (IBS Dietetic Guideline Review Group on behalf of Gastroenterology Specialist Group of the British Dietetic Association). British Dietetic Association systematic review and evidence-based practice guidelines for the dietary management of irritable bowel syndrome in adults (2016 update). J Hum Nutr Diet. 2016 Oct;29(5):549-75.
- Rutsch A, Kantsjö JB, Ronchi F. The Gut-Brain Axis: How Microbiota and Host Inflammasome Influence Brain Physiology and Pathology. Front Immunol. 2020 Dec 10;11:604179.
- National Institute for Health and Care Excellence (NICE). Irritable bowel syndrome in adults: diagnosis and management. Last updated: 04 April 2017 (dostęp: 27.04.2017 r.).
Aktualizacja mgr Agata Stróżyk dn.28.04.2021
Zespół jelita drażliwego (IBS) - najczęściej zadawane pytania (FAQ)
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover




