Od 2004 r. różyczka jest objęta "Programem eliminacji odry i różyczki" Światowej Organizacji Zdrowia (WHO). Jednym z głównych celów programu jest zapobieganie występowaniu wrodzonej różyczki u dzieci, co można osiągnąć przede wszystkim stosując szczepienia.
Co to jest różyczka
Różyczka to choroba wirusowa przenoszona drogą kropelkową. Można się nią zarazić przez bezpośredni kontakt z osobą chorą (np. kaszlącą lub kichającą) lub przez kontakt z materiałem zakaźnym (wydzieliną z nosa lub gardła, moczem, krwią).
U kobiet ciężarnych, które nie chorowały wcześniej na różyczkę, wirus może przedostać się przez łożysko i uszkodzić płód. Jego skutki są tym poważniejsze dla płodu, im wcześniej dojdzie do zakażenia.
Okres wylęgania się (inkubacji) różyczki wynosi od 14 do 21 dni (zwykle 16–18), a zakaźność dla otoczenia występuje 7 dni przed pojawieniem się wysypki i do 7 dni po jej wystąpieniu. W związku z tym osoba zainfekowana może zarażać otoczenie zanim pojawią się u niej jakiekolwiek objawy.
Zachorowania na różyczkę pojawiają się najczęściej zimą lub wczesną wiosną.
W przypadku różyczki wrodzonej u dzieci, wirus może być obecny w moczu bardzo długo, nawet do 12 miesięcy, a niekiedy do 2 lat.
Różyczka u dzieci a różyczka u dorosłych
Najczęściej na różyczkę chorują dzieci w wieku przedszkolnym i szkolnym, ale zdarzają się również zachorowania wśród dorosłych.
Różyczka u dzieci zwykle przebiega łagodnie lub bezobjawowo, natomiast różyczka u dorosłych może mieć cięższy przebieg. Wysypka występuje w 50–80% przypadków.
Jeżeli zakażeniu ulegnie kobieta w pierwszych tygodniach ciąży (do 12. tygodnia), która nie chorowała wcześniej na różyczkę ani nie była szczepiona, może dojść do poronienia lub wystąpienia licznych wad rozwojowych płodu (tzw. zespół różyczki wrodzonej). Na infekcję narażone są szczególnie te kobiety ciężarne, które mają kontakt z chorymi dziećmi.
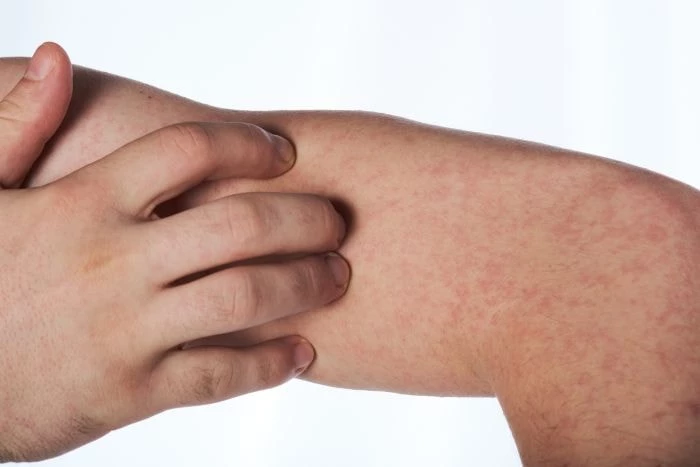
Szczepionka na różyczkę
Przed zastosowaniem szczepień zachorowania na różyczkę były powszechne. W Polsce w latach 1987–2003 szczepienia przeciwko różyczce prowadzono wyłącznie wśród 13-letnich dziewcząt. To spowodowało w 2013 r. wzrost zachorowań młodych mężczyzn, a w konsekwencji wzrost ryzyka zespołu różyczki wrodzonej.
Pod koniec 2003 r. wprowadzono powszechne szczepienie przeciw różyczce. Od 1966 r. zachorowania na różyczkę podlegają obowiązkowemu zgłoszeniu do Państwowej Inspekcji Sanitarnej, a od 1997 r. zgłaszać należy również zespół różyczki wrodzonej. Podejrzenie lub zachorowanie powinno być zgłaszane przez lekarza pierwszego kontaktu.
W ostatnich latach obserwuje się spadek zachorowań na różyczkę. Nadal jednak zdarzają się zachorowania wśród młodych dorosłych, a zwłaszcza mężczyzn.
Objawy różyczki
W 25–50% zakażenie różyczką przebiega bezobjawowo. W pozostałych przypadkach objawy kliniczne są mało specyficzne.
Na początku, przez kilka dni, infekcja może objawiać się:
- gorszym samopoczuciem,
- bólami głowy,
- bólami mięśni,
- nieżytem górnych dróg oddechowych (zaczerwienienie gardła, kaszel, katar),
- utratą łaknienia,
- stanami podgorączkowymi.
Potem pojawiają się kolejne objawy:
- Dobę przed wystąpieniem wysypki dochodzi do bolesnego powiększenia węzłów chłonnych, zwykle potylicznych, zausznych i szyjnych. Utrzymującego się średnio 5–8 dni. Jest to najbardziej charakterystyczny objaw choroby.
- Następnie na twarzy i szyi, a potem (mniej więcej po upływie doby) na całym ciele, pojawia się drobna, grudkowo-plamista lub plamista, różowa wysypka, która po 2–3 dniach znika. Wysypka zazwyczaj jest nieswędząca. Czasami dochodzi do nieznacznego łuszczenia się skóry.
- U niektórych osób wysypka nie występuje, a jedynym objawem może być utrzymujące się (nawet kilka tygodni) powiększenie węzłów chłonnych.
U dzieci starszych i dorosłych mogą pojawić się niecharakterystyczne objawy różyczki:
- wysoka gorączka,
- bóle stawów (utrzymujące się przez 3–10 dni),
- nudności,
- łagodne zapalenie spojówek.
Przyczyny różyczki
Różyczka to choroba zakaźna wywoływana przez wirus różyczki Rubavirus z rodziny Togaviridae.
Wirus wnika przez górne drogi oddechowe, a następnie przenika do okolicznych węzłów chłonnych, gdzie się namnaża.
Rozpoznanie różyczki
Lekarz rozpoznaje różyczkę najczęściej na podstawie dokładnego wywiadu oraz po zbadaniu pacjenta. Ze względu na niespecyficzne objawy kliniczne prawidłowe rozpoznanie powinno obejmować także badanie laboratoryjne.
Jest to także związane z wymaganiami Programu eliminacji różyczki WHO, w którym bierze udział również Polska. Zgodnie z zaleceniami programu każda osoba z podejrzeniem różyczki powinna być skierowana na badanie serologiczne (oznaczenie przeciwciał w klasie IgM). Zaleca się również wykonywanie diagnostyki wirusologicznej.
Badanie IgG przeciw wirusowi różyczki wykonywane jest obowiązkowo u kobiet w ciąży (do 10. tygodnia), powinno być również przeprowadzone w ramach przygotowania do ciąży.
Różyczka – przeciwciała
- Obecność przeciwciał IgG oraz brak przeciwciał IgM świadczy o odporności przeciw wirusowi różyczki (poszczepiennej lub po przebyciu choroby).
- Przy niskim stężeniu IgG należy oznaczyć przeciwciała w klasie IgM lub wykonać powtórne oznaczenie IgG (wzrost w porównaniu do pierwszego badania świadczy o infekcji).
- Przeciwciała IgM powstają w infekcji jako pierwsze i po kilku tygodniach zanikają. Natomiast przeciwciała IgG pojawiają się dopiero po pewnym czasie, ale pozostają do końca życia.
- Jeśli nie stwierdzono obecności przeciwciał IgG, istnieje ryzyko zachorowania.
- Wykrycie przeciwciał IgM lub wzrastającego w kolejnych badaniach stężenia przeciwciał w klasie IgG oznacza świeże zakażenie wirusem różyczki.
Przeczytaj artykuł o badaniach przeciwciał w kierunku różyczki.
Leczenie różyczki
Objawy towarzyszące różyczce są na tyle łagodne, że nie ma konieczności podawania jakichkolwiek leków. W razie potrzeby stosuje się leki przeciwgorączkowe.
Leczenie w przypadku zespołu różyczki wrodzonej zależy od charakteru objawów i ich ciężkości. Może to być leczenie operacyjne lub farmakologiczne, bądź długotrwała obserwacja.
Różyczka w ciąży
Różyczka stanowi poważne zagrożenie dla kobiet w ciąży, ponieważ w wyniku zachorowania, szczególnie w pierwszym trymestrze, może dojść do poronienia lub ciężkich uszkodzeń płodu.
Śmiertelność dzieci z zespołem różyczki wrodzonej sięga nawet 15%. W przypadku różyczki u noworodka stwierdza się najczęściej objawy dotyczące ośrodkowego układu nerwowego i narządów zmysłów (wady wzroku i słuchu), układu krążenia.
Do najczęstszych wad rozwojowych dziecka z zespołem różyczki wrodzonej należą:
- wady wzroku (zaćma, jaskra, uszkodzenia siatkówki, niedorozwój gałki ocznej),
- wady słuchu (niedosłuch, a nawet głuchota spowodowana uszkodzeniem nerwu słuchowego),
- wady serca i zaburzenia krążenia,
- uszkodzenia ośrodka mowy powodujące problemy z rozwojem mowy,
- upośledzenie rozwoju umysłowego,
- deformacje i ubytki kości,
- powiększenie wątroby i śledziony,
- małopłytkowość,
- zaburzenia funkcjonowania gruczołów dokrewnych (m.in. cukrzyca),
- niska masa urodzeniowa.
Rokowanie i powikłania po różyczce
Objawy różyczki nabytej ustępują zwykle samoistnie. Powikłania występują rzadko.
Typowe powikłania różyczki to:
- zapalenie spojówek,
- zapalenie stawów, zwłaszcza dłoni i nadgarstka (głównie u nastolatek i dorosłych kobiet),
Objawy utrzymują się zazwyczaj przez 5–10 dni i ustępują samoistnie bez następstw.
Niekiedy dochodzi do:
- zapalenia ucha środkowego,
- zapalenia mózgu.
W różyczce nabytej rokowanie jest dobre. Przechorowanie różyczki daje odporność na całe życie. We krwi wytwarzają się wówczas przeciwciała przeciw wirusowi różyczki.
W przypadku różyczki wrodzonej niestety całkowite wyleczenie w zasadzie nie jest możliwe.
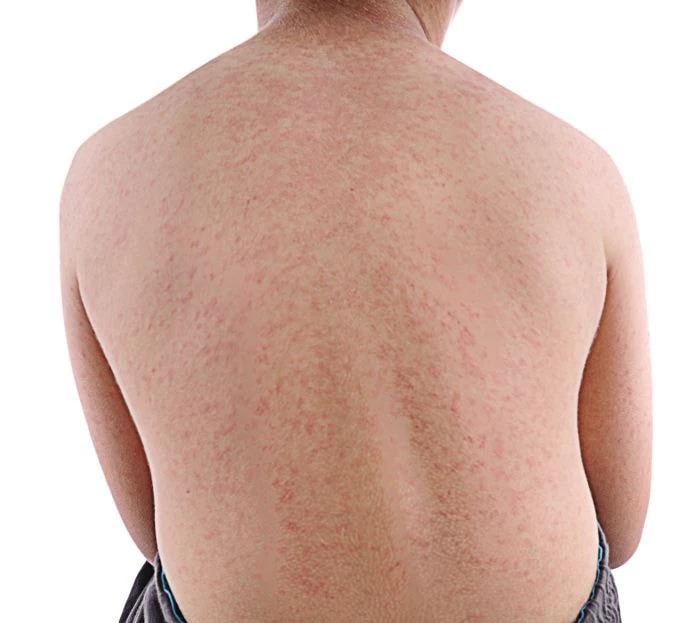
Zapobieganie zachorowaniu na różyczkę
Najskuteczniejszymi metodami zapobiegania różyczce są:
- szczepienia ochronne,
- unikanie kontaktu z osobą zakażoną.
Jak szczepić na różyczkę?
W Polsce stosowana jest szczepionka skojarzona (tzn. wieloskładnikowa) przeciw różyczce, odrze i śwince, chroniąca przed zachorowaniem na wszystkie trzy choroby zakaźne. Pierwszą dawkę podaje się w 13.–14. miesiącu życia, a drugą uzupełniającą – w 10. roku życia.
Szczepienie przeciw odrze, śwince i różyczce skutecznie chroni przed zachorowaniem na te choroby, jest bezpieczne i nie wywołuje autyzmu ani zapalnych chorób jelit.
Kobiety planujące ciążę, które nie chorowały na różyczkę i nie zostały zaszczepione lub nie pamiętają, czy miało to miejsce, powinny przed planowaną ciążą zbadać stężenie przeciwciał IgG w surowicy krwi. Jeśli przeciwciała IgG nie zostaną wykryte – co oznacza brak odporności, kobieta powinna się zaszczepić, a zajście w ciążę planować minimum miesiąc po szczepieniu.
Zalecane postępowanie w przypadku różyczki
- Jeżeli pojawią się niepokojące objawy, np. wysypka, powiększone węzły chłonne, należy zgłosić się do lekarza pierwszego kontaktu – pediatry, internisty lub lekarza rodzinnego.
- Podczas umawiania wizyty trzeba poinformować o wystąpieniu wysypki lub podejrzenia zachorowania na różyczkę.
- U niektórych pacjentów konieczne jest podanie leków przeciwgorączkowych. Wysypka ustępuje samoistnie.
- Należy unikać kontaktu z otoczeniem, zwłaszcza z osobami, które nie przechodziły choroby i z kobietami w ciąży (jeśli nie chorowały na różyczkę lub nie były szczepione).
| Kobieta, która planuje ciążę, a stężenie przeciwciał przeciw różyczce w jej krwi jest niskie, powinna pomyśleć o szczepieniu. Poziom powyżej 10–15 IU/ml uznawany jest za poziom ochronny. Po szczepieniu powinna unikać zajścia w ciążę przez miesiąc. |
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |



