Tradycyjna insulinoterapia
Zdrowy organizm radzi sobie ze zmianą glikemii, pobudzając do działania trzustkę (po posiłku zawierającym cukry) albo uwalniając zapas glukozy z wątroby (po wysiłku). Uszkodzenie trzustki i podniesienie poziomu tolerancji na insulinę sprawia, że naturalny mechanizm samoregulacji zawodzi. Tradycyjna insulinoterapia polega na podawaniu 1–2 wstrzyknięć insuliny o przedłużonym działaniu na dobę i samokontroli poziomu glukozy we krwi. Pacjent musi wtedy dostosować swoją dietę i aktywność fizyczną do ustalonego schematu leczenia, ponieważ odstępstwa prowadzą do hipo- albo hiperglikemii.
Wady tradycyjnej insulinoterapii zostały w dużym stopniu wyeliminowane w intensywnej, czynnościowej insulinoterapii, która naśladuje naturalne wydzielanie insuliny przez trzustkę. Stosujący ją pacjent wykonuje większą liczbę iniekcji (3–6 w ciągu dnia), łącząc dawkę podstawową insuliny o przedłużonym działaniu z insuliną krótkodziałającą, naśladującą naturalny wzrost stężenia hormonu po posiłku. Z intensywnej, czynnościowej insulinoterapii mogą korzystać chorzy, którzy zaakceptują zwiększoną liczbę zastrzyków, konieczność częstego oznaczania glikemii i przyjmą odpowiedzialność za samodzielne wyznaczanie dawek insuliny w zależności od wyników pomiarów. Ten schemat postępowania jest z powodzeniem stosowany u chorych z cukrzycą typu 1, a coraz częściej również typu 2. Inną, nowoczesną metodą leczenia cukrzycy typu 1 jest terapia z użyciem pompy insulinowej.
Pompy insulinowe - co to?
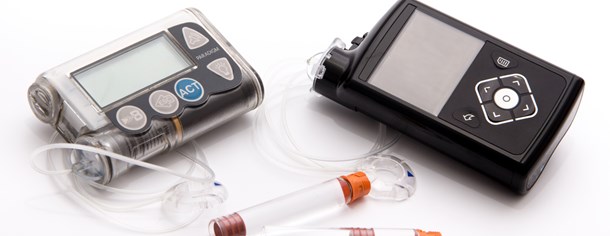
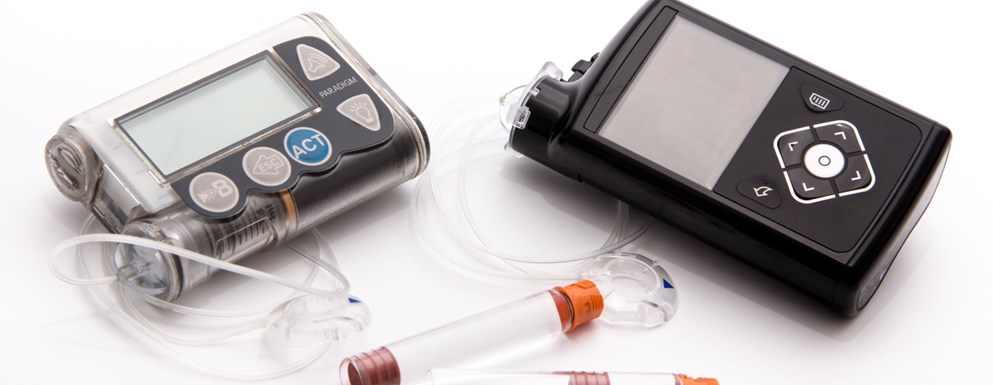
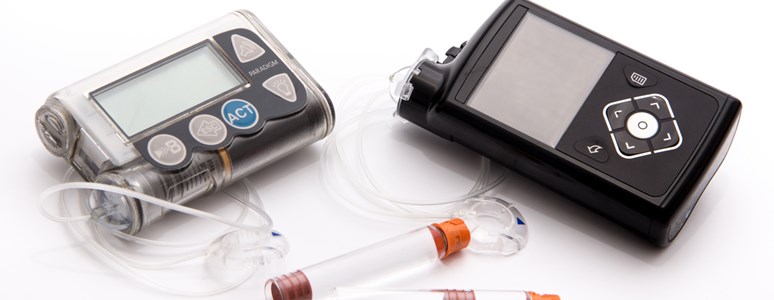
Pompy insulinowe to stosunkowo niewielkie i lekkie urządzenia, służące do ciągłego podawania insuliny. Lek umieszczony w wymiennym pojemniku jest wstrzykiwany z niewielką, regulowaną prędkością przez cienką kaniulę i wkłucie. Pacjent może dobrać prędkość iniekcji na podstawie wyników pomiarów glikemii. Oprócz wlewu ciągłego można zaprogramować podanie większych dawek insuliny (bolusów) po posiłkach.
Producenci starają się miniaturyzować pompy, wyposażać je w coraz bardziej przyjazne i łatwe w obsłudze interfejsy. Od kilku lat można zauważyć nowy trend: stosowanie glukometrów, mierzących poziom glukozy w płynie zewnątrzkomórkowym kilkaset razy w ciągu doby. Takie urządzenia są dostępne na rynku, ale nie można ich jednak uznać za doskonałe. Element pomiarowy glukometru ma ograniczoną trwałość, wynik pomiaru nie odpowiada dokładnie oznaczeniu cukru we krwi włośniczkowej (pochodzącej z drobnych, płytko umieszczonych naczyń krwionośnych), urządzenie trzeba kalibrować kilka razy w ciągu doby.
Następnym krokiem jest zapewnienie stałej transmisji danych z glukometru do pompy, która na podstawie bieżących pomiarów dobiera stosowną dawkę insuliny (jak w urządzeniu Paradigm722, Paradigm VEO firmy Medtronic).
Celem inżynierów i lekarzy pracujących nad pompami jest opracowanie sztucznej trzustki: w pełni autonomicznego urządzenia, naśladującego działanie narządu na tyle dokładnie, żeby uwolnić pacjenta od ograniczeń.
Koszty pompy insulinowej
Terapia z użyciem pompy insulinowej nie jest tania. Zakup urządzenia to wydatek rzędu kilku tysięcy złotych. Do tego trzeba doliczyć koszty materiałów eksploatacyjnych: pojemników na insulinę (w zależności od rozwiązań technicznych, zastosowanych w pompie), wkłuć i samej insuliny. Miesięczny koszt materiałów eksploatacyjnych wynosi co najmniej 300–400 zł (zakładając, że chory nie korzysta z ciągłego pomiaru glikemii, bo elementy pomiarowe do glukometrów współpracujących z pompą kosztują od 170 do 200 zł za sztukę, a ich trwałość nie przekracza 6 dni).
Od stycznia 2012 roku na refundację zestawów infuzyjnych do 300 zł miesięcznie mogą liczyć diabetycy w wieku od 18 do 26 lat i kobiety w ciąży. Dzieci przed ukończeniem 18. roku życia mogą się starać o leczenie pompą zakupioną ze środków NFZ, ale liczba urządzeń jest bardzo ograniczona.
Pompa insulinowa na próbę
Rozpoczęcie leczenia za pomocą pompy insulinowej powinna poprzedzić konsultacja z lekarzem diabetologiem, posiadającym doświadczenie w prowadzeniu tej formy terapii. Trzeba rozważyć korzyści i koszty. Pompa wymaga zmiany przyzwyczajeń i jest droga. Pacjent, który podejmie pochopną decyzję, może po kilku miesiącach dojść do wniosku, że ta forma terapii jest nie do pogodzenia z jego trybem życia. Będzie się do niej zmuszał tylko dlatego, że wydał pieniądze na drogie urządzenie i z czasem zacznie popełniać błędy, które pogorszą stan zdrowia.
Dobrym pomysłem jest wypożyczenie pompy na próbę. Jest to całkowicie bezpieczne, ponieważ żaden element urządzenia, używanego wcześniej przez innego pacjenta, nie ma kontaktu z wstrzykiwanym preparatem ani z krwią. Korzyści dla pacjenta są oczywiste: przekona się, jak organizm reaguje na nowy sposób podawania insuliny, i zdecyduje, czy efekty są warte wysiłku.
Ograniczenia i przeciwwskazania do używania pompy insulinowej
Leczenie przy użyciu pompy wymaga utrzymywania stałego wkłucia. Specjalna igła, połączona za pomocą cienkiej, elastycznej rurki z pompą, jest umieszczana w skórze na czas nie dłuższy, niż trzy doby. Potem należy ją zastąpić nową. Oznacza to, że pompa musi być stale podłączona i przenoszona w taki sposób, aby nie wyciągnąć ani nie złamać igły. Może to nastręczać pewnych trudności w przypadku uprawiania sportów, korzystania z plaż, basenów itp.
Umieszczenie igły w ciele na kilka dni oznacza konieczność szczególnego dbania o higienę miejsca wkłucia. Nawracające stany zapalne skóry, wysypki, odczyny alergiczne są przeciwwskazaniem do stosowania pompy. Podobnie, jak brak współpracy pacjenta: dzieci i niektórzy dorośli mogą mieć problem z akceptacją tej metody.
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |

 Medicover
Medicover