Przyczyną zachorowania jest ten sam wirus, który wywołuje ospę wietrzną, czyli VZV (ang. varicella zoster virus). Po przebyciu ospy wietrznej, wirus VZV pozostaje w organizmie w postaci utajonej. Wiele lat później może w sprzyjających warunkach reaktywować się jako półpasiec.
Na zachorowanie narażeni są wszyscy, którzy przebyli ospę wietrzną. Jednak najczęściej wirus atakuje osoby po 50. roku życia i z obniżoną odpornością. Półpasiec u dziecka występuje rzadziej.
Czym jest półpasiec?
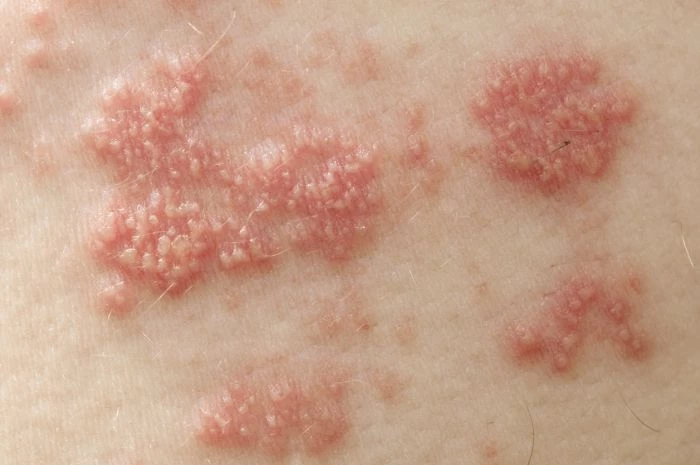
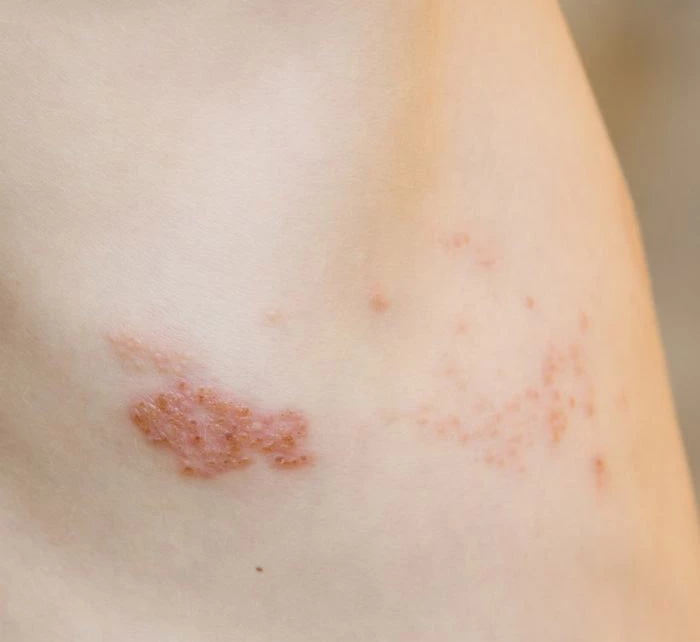
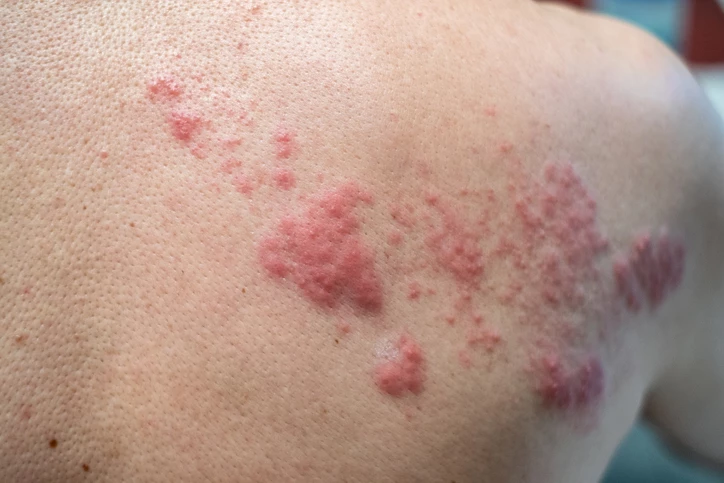
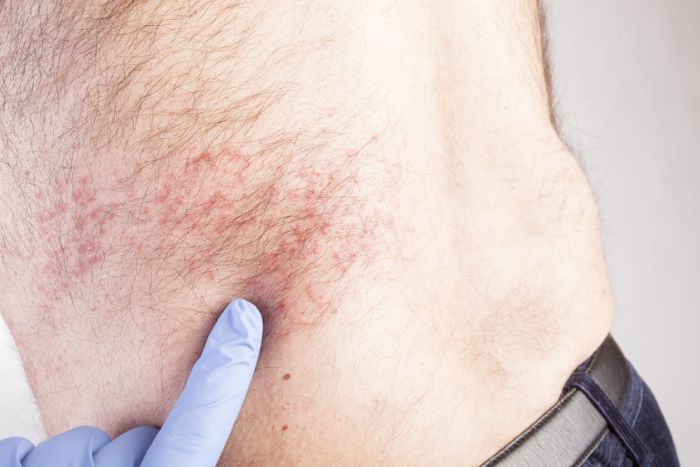
Jest to zakażenie wirusowe. Objawy półpaśca to zazwyczaj wysypka w postaci pęcherzyków umiejscowionych po jednej stronie tułowia, a rzadziej – na twarzy, ręce czy nodze. Wysypka półpaścowa najczęściej występuje między żebrami i nie przekracza linii środkowej ciała. Stąd właśnie wzięła się nazwa choroby.
Rodzaje półpaśca
Poza typowym półpaścem z wysypką po jednej stronie ciała, notuje się cięższe postacie choroby. Są to:
- Półpasiec oczny: w tym przypadku wirus atakuje oko lub jego okolice. Półpasiec oczny może powodować zapalenie spojówek czy tęczówki. Ma ciężki przebieg i może prowadzić do trwałego uszkodzenia wzroku;
- Półpasiec uszny: ból i wysypka pojawiają się w pobliżu lub we wnętrzu ucha. Półpasiec uszny może prowadzić do tzw. zespołu Ramsaya Hunta. Dochodzi w nim do utraty smaku i porażenia nerwu twarzowego, co objawia się opadniętym kącikiem ust i niedomykaniem powieki. Te objawy wymagają rehabilitacji. Półpasiec uszny może prowadzić do jednostronnej utraty słuchu;
- Półpasiec krwotoczny: ta postać choroby objawia się wylewami do skóry;
- Półpasiec zgorzelinowy: zmiany skórne rozpadają się, co prowadzi do powstawania owrzodzeń;
- Półpasiec rozsiany (uogólniony): wykwity rozsiane są na całym tułowiu. Ten rodzaj półpaśca występuje zwykle u osób z obniżoną odpornością.
Objawy półpaśca
Pierwsze (tzw. zwiastunowe) objawy, które mogą utrzymywać się też w czasie choroby, to najczęściej:
- pieczenie,
- swędzenie,
- mrowienie,
- ból - ten objaw może być intensywny. Zlokalizowany jest najczęściej po jednej stronie ciała, na małym obszarze. Czasem może być mylnie rozpoznany jako symptom choroby serca, płuc czy nerek.
Objawami zapowiadającymi wystąpienie półpaśca mogą być również:
- gorączka,
- dreszcze,
- bóle głowy,
- zmęczenie,
- nadwrażliwość na światło,
- osłabienie mięśni.
Następnie, po okresie kilku dni, u większości chorych pojawia się rumień, a potem wysypka w postaci pęcherzyków wypełnionych płynem.
Pęcherzyki występują w skupiskach, zgodnie z przebiegiem nerwów. Po około 7-10 dniach na wykwitach pojawiają się strupy. Wysypka ustępuje po 2-4 tygodniach.

Półpasiec zdjęcia
Większość przypadków chorobę rozpoznaje się na podstawie wywiadu lekarskiego i obserwacji objawów.
W przypadku wątpliwości, lekarz może pobrać próbkę skóry lub płynu z pęcherzyków w celu zbadania ich w laboratorium i potwierdzeniu obecności wirusa.
Szczepionka na półpasiec
W zapobieganiu pomagają szczepienia ochronne – szczepionka przeciwko ospie wietrznej, która zmniejsza ryzyko późniejszego wystąpienia półpaśca, jak również szczepienie przeciwko samemu półpaścowi, chroniąca przed zachorowaniem i związanymi z nim powikłaniami.
Szczepienie zapobiega półpaścowi u osób, które miały kontakt z wirusem wywołującym ospę wietrzną. Nie jest wskazane do stosowania w celu zapobiegania ospie wietrznej.
W tym roku (2023) szczepienie na półpasiec pojawiło się już w programie szczepień ochronnych.
Zgodnie z zaleceniami szczepienie jest dostępne dla osób powyżej 50. roku życia oraz osób dorosłych z obniżoną odpornością z powodu choroby i/lub leczenia.
Kto znajduje się w grupie zwiększonego ryzyka zachorowania na półpasiec?
Czynniki zwiększające ryzyko zachorowania na półpasiec, będące wskazaniem do szczepienia na półpasiec:
- wiek > 50 lat (ryzyko rozwoju półpaśca gwałtownie się zwiększa po 50. roku życia – szacuje się, że w wieku 85 lat sięga 50 proc.; osoby po 50. roku życia są również obciążone większym ryzykiem powikłań, przede wszystkim neuralgii popółpaścowej, która znacznie obniża jakość życia chorych),
- wrodzony lub nabyty niedobór odporności, w tym: leczenie immunosupresyjne, chemioterapia lub radioterapia, przewlekłe przyjmowanie glikokortykosteroidów, zakażenie HIV, przeszczepienie narządu miąższowego lub macierzystych komórek krwiotwórczych (HSCT),
- choroby przewlekłe:
- choroby nowotworowe,
- przewlekła choroba serca (niewydolność serca, choroba niedokrwienna serca),
- przewlekła choroba wątroby,
- przewlekłą obturacyjną chorobę płuc,
- astma,
- przewlekła choroba nerek,
- choroby autoimmunizacyjne (np. Hashimoto, reumatoidalne zapalenie stawów, toczeń rumieniowaty układowy, nieswoiste choroby zapalnych jelit, łuszczyca, stwardnienie rozsiane),
- cukrzyca,
- przewlekły stres, depresja.
Półpasiec – leczenie
Nasilenie, czas trwania objawów, a także ryzyko wystąpienia powikłań (np. neuralgii popółpaścowej) można znacznie zmniejszyć dzięki szybkiemu podjęciu terapii lekami przeciwwirusowymi, zawierającymi np.:
- Acyklowir.
- Famcyklowir.
- Walacyklowir.
Leczenie półpaśca polega także na terapii bólu. W tym przypadku pomocne są:
- leki przeciwbólowe,
- maści rozgrzewające.
Swędzenie złagodzą leki antyhistaminowe.
Kto leczy półpaśca?
Leczenie może być prowadzone pod kierunkiem lekarza pierwszego kontaktu lub dermatologa. Wystąpienie półpaśca ocznego wymaga konsultacji okulistycznej.
POWIĄZANE PRODUKTY
Około 1-4 proc. przypadków leczy się w warunkach szpitalnych.
Domowe leczenie półpaśca
Aby złagodzić przebieg choroby i uniknąć powikłań, ważne jest szybkie wdrożenie leczenia przeciwwirusowego. Taką terapię może przepisać tylko specjalista, dlatego leczenie półpaśca należy prowadzić pod jego kontrolą.
W warunkach domowych można złagodzić swędzenie i ból towarzyszący półpaścowi. Służą temu chłodne kąpiele i okłady.
Istotnym zaleceniem jest unikanie stresu. Dla chorego ważna jest również dieta, która powinna obfitować w produkty wzmacniające układ odpornościowy.
- Przeczytaj: Dieta na odporność >>
Czy półpasiec jest zaraźliwy?
Półpasiec jest chorobą zakaźną, choć jest mniej zaraźliwy, niż ma to miejsce w przypadku ospy wietrznej. Należy pamiętać, że w wyniku zakażenia wirusem osoby, która nie chorowała jeszcze na ospę wietrzną, rozwinie się u niej właśnie ospa wietrzna, a nie półpasiec.
Kiedy zaraża półpasiec?
Zarażenie wirusem następuje poprzez bezpośredni kontakt z płynem występującym w pęcherzykach. Chory na półpasiec zaraża od momentu pojawienia się zmian na skórze do czasu przyschnięcia wysypki. W tym czasie powinien unikać kontaktu fizycznego z nieodpornymi na ospę wietrzną.
Zarażenie półpaścem może być szczególnie niebezpieczne dla:
- osób z osłabioną odpornością,
- kobiet w ciąży,
- wcześniaków.
Półpasiec w ciąży
W przypadku pojawienia się jakiejkolwiek wysypki w ciąży, należy pilnie skontaktować się z lekarzem prowadzącym. O ile zachorowanie w ciąży na ospę wietrzną może prowadzić do wystąpienia wad wrodzonych, pojawienie się poważnych konsekwencji w wyniku półpaśca jest znacznie mniej prawdopodobne. Kobiety w ciąży mogą być leczone acyklowirem.
Półpasiec u dzieci
Na półpaśca mogą zachorować także dzieci. Choroba pojawia się zwłaszcza u najmłodszych, którzy ospę wietrzną przeszli w pierwszych dwóch latach życia oraz u tych z zaburzoną odpornością. Objawy półpaśca u dzieci są podobne do notowanych w przypadku osób dorosłych. W leczeniu u dzieci stosuje się acyklowir.
Powikłania półpaśca
Półpasiec może powodować następujące powikłania:
- Zaburzenia pigmentacyjne i trwałe blizny na skórze.
- Neuralgia popółpaścowa: tak nazywany jest przewlekły ból, który utrzymuje się w miejscu występowania wysypki już po jej ustąpieniu. W niektórych przypadkach ból ten może trwać nawet przez kilka lat i utrudniać codzienne funkcjonowanie. Ryzyko wystąpienia neuralgii popółpaścowej wzrasta z wiekiem.
- Zakażenie skóry: nadkażenie bakteryjne wykwitów.
- Powikłania neurologiczne: w zależności od umiejscowienia, półpasiec może spowodować m.in. zaburzenia słuchu lub równowagi, zapalenie opon mózgowo-rdzeniowych, porażenie nerwu twarzowego czy zapalenie mózgu.
- Pogorszenie ostrości widzenia lub jednostronna utrata wzroku: do takich konsekwencji może prowadzić półpasiec oczny.
Czy półpasiec powraca?
Większość osób zachoruje na półpaśca tylko raz. Ponowne wystąpienie półpaśca może oznaczać, że w organizmie toczy się nowotwór złośliwy lub inna choroba upośledzająca odporność.
Dowiedz się więcej:
Odra - objawy, przyczyny i leczenie odry
Limfocyty – co to jest, normy, obniżone i podwyższone limfocyty
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |