U osób z atopowym zapaleniem skóry najbardziej zewnętrzna warstwa skóry, tak zwany naskórek, nie funkcjonuje prawidłowo. Naskórek jest pierwszą barierą, oddzielającą organizm człowieka od środowiska. Nienaruszony chroni nas przed czynnikami drażniącymi, alergenami i mikrobami, aby nie wnikały do organizmu. U pacjentów chorych na atopowe zapalenie skóry komórki tworzące naskórek nie przylegają do siebie, co sprawia, że przez tę pierwszą barierę łatwo przechodzą w głąb skóry różne alergeny, które ją drażnią i wywołują reakcję zapalną. Czynnikami mogącymi stymulować rozwój atopowego zapalenia skóry są różne alergeny, jak: sierść zwierząt domowych, roztocza, pyłki, alergeny pokarmowe, jak: orzechy, ryby, skorupiaki, mleko, jaja, narażenie na mechaniczne drażnienie skóry (np. ubrania z szorstkiej wełny), substancje chemiczne, na przykład detergenty, konserwanty, dym tytoniowy. Zaostrzeniom sprzyjają również czynniki stresowe.
Atopowe zapalenia skóry (AZS) w zależności od wieku
Wiek | Wygląd i lokalizacja zmian skórnych |
do 2. roku życia | Czerwone, łuszczące się i pokryte strupem plamy, grudki, pęcherzyki, nadżerki – na policzkach, czole, owłosionej skórze głowy, tylnych powierzchniach ramion i przednich powierzchniach nóg. „Lakierowane policzki”. Cienkie, matowe, łamliwe włosy. Obszar pieluszkowy jest zwykle niezmieniony. |
3.-12. rok życia | Sucha skóra, czerwone plamy, grudki, strupy, zadrapania. Zajęte są doły łokciowe i podkolanowe, kark, grzbiety dłoni i stóp, wokół oczu i ust, tułów. |
>12. roku życia i dorośli | Wokół oczu i ust, na grzbietach dłoni, w górnej części ciała, na biodrach skóra staje się szorstka, zgrubiała i ciemna, mogą nawet powstać blizny z powtarzającego się drapania. Występują lśniące, przypominające polakierowane, paznokcie. |
Objawy atopowego zapalenia skóry (AZS)
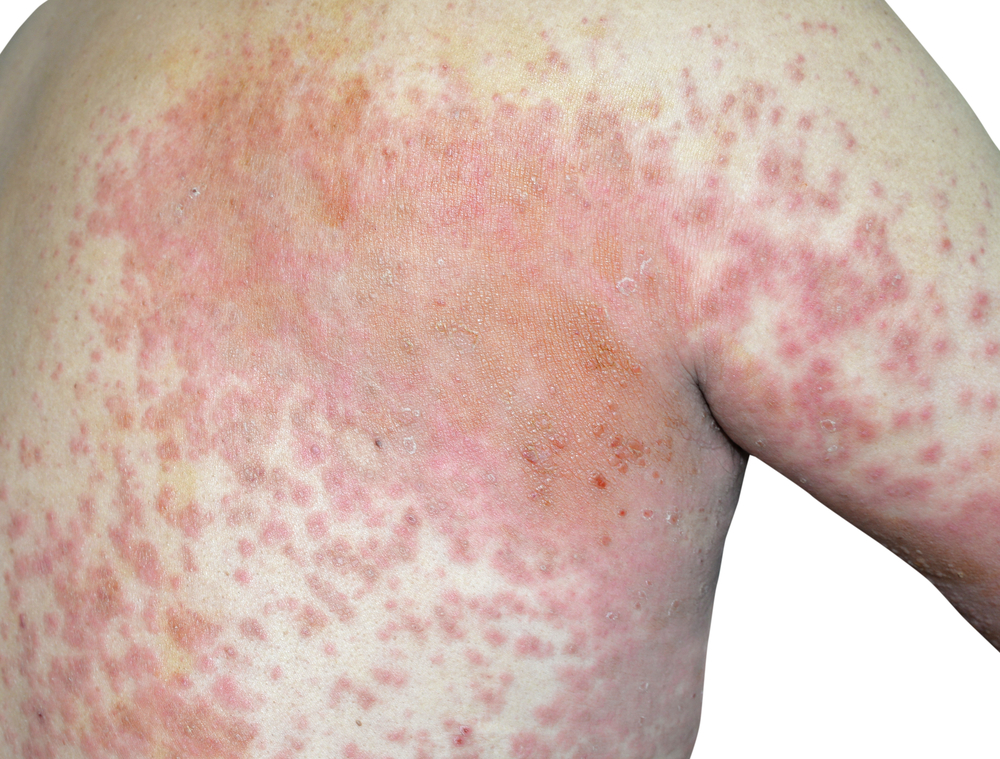
U większości osób z AZS pierwsze objawy choroby pojawiają się poniżej 5. roku życia. Na skórze widoczne są czerwone plamki i małe grudki. Częste jest łuszczenie się skóry i świąd, który nasila się w nocy. Drapanie się powoduje nadkażenie zmian skórnych, co może następnie zwiększać świąd. Ponadto u osób z atopowym zapaleniem skóry mogą występować: sucha, łuszcząca się skóra, zatkane mieszki włosowe powodujące rozwój małych grudek, zwiększone pobruzdowanie dłoni, dodatkowy fałd skórny pod okiem, ciemna skóra dookoła oczu.
U różnych osób atopowe zapalenie skóry może wyglądać inaczej, objawy tej choroby mogą również zmieniać się wraz z upływem czasu. Zwykle atopowe zapalenie skóry występuje w określonych miejscach ciała, w ciężkich przypadkach może zajmować większość powierzchni skóry.
Diagnostyka atopowego zapalenia skóry (AZS)
Nie ma specyficznych testów używanych w diagnostyce atopowego zapalenia skóry. Diagnoza oparta jest na wywiadzie chorobowym i badaniu fizykalnym. Ponieważ u 70-80% chorych nasilenie zmian skórnych następuje pod wpływem określonych alergenów, wykonuje się specyficzne testy, aby ocenić, na co pacjent jest uczulony i potem wyeliminować ten alergen z otoczenia.
Rozpoznanie atopowego zapalenia skóry opiera się na stwierdzeniu przynajmniej 3 z 4 następujących tzw. kryteriów dużych, do których należą: świąd skóry, zmiany skórne o typowym dla wieku wyglądzie i umiejscowieniu, przewlekły lub nawrotowy przebieg choroby oraz atopia u chorego lub w rodzinie. Ponadto, u większości chorych możemy zaobserwować kryteria mniejsze, m.in.: wczesny początek pojawiania się zmian, dodatni wywiad atopowy osobniczy i / lub rodzinny, podwyższone stężenie immunoglobuliny E (IgE), dodatnie punktowe testy skórne z alergenami, suchość skóry.
Leczenie atopowego zapalenia skóry (AZS)
Choroba ma przebieg przewlekły, z występującymi naprzemiennie okresami pogorszenia i poprawy kondycji skóry. Atopowego zapalenia skóry nie da się wyleczyć, ale objawy mogą być kontrolowane przez różne środki i leki. Czasem przez wiele lat nie występuje pogorszenie. Wybór właściwej metody leczenia zależy od wieku pacjenta oraz charakteru i rozległości zmian skórnych.
Oprócz leczenia miejscowego i ogólnego niezwykle istotna jest również odpowiednia pielęgnacja skóry.
Chociaż atopowe zapalenie skóry jest chorobą przewlekłą, obecnie znanych jest wiele sposobów łagodzenia dolegliwości i skracania okresów zaostrzeń. Najważniejsze jest poznanie własnej choroby, ustalenie, co pomaga, a co szkodzi, aby w możliwie największym stopniu unikać zaostrzeń, zapobiegać rozwojowi powikłań i podnieść komfort życia.
| Dermatolodzy w twoim mieście - zobacz listę dla Warszawy, Krakowa, Wrocławia lub Poznania. |
Co pomaga w atopowym zapaleniu skóry?
Nawilżanie skóry:
- emolienty – to kremy i maści nawilżające i chroniące skórę przed wysychaniem. Emolienty działają najskuteczniej, kiedy są nakładane zaraz po kąpieli. Należy je aplkikowac na skórę co najmniej 2 razy dziennie lub częściej.
- kąpiele – krótkotrwała kąpiel, jak i prysznic pomaga nawilżyć i schłodzić skórę, co chwilowo przynosi ulgę i zmniejsza uczucie świądu. Do mycia najlepsze są środki myjące niezawierające mydła. Należy unikać gorącej wody.
Kremy i maści steroidowe
Na zmiany skórne stosuje się zwykle miejscowo kremy i maści steroidowe, które mają różną siłę działania; najsłabsze są dostępne bez recepty. Takie leki są zwykle nakładane na skórę jeden do dwóch razy dziennie, jednakże powinny być one używane tylko w krótkich okresach, aby zapobiec ścieńczeniu skóry.
Takrolimus i pimekrolimus
Inne leki– takrolimus i pimekrolimus – są lekami immunosupresyjnymi, używanymi we wrażliwych miejscach, takich, jak skóra twarzy, pachwiny. Mogą być również używane u dzieci nawet już powyżej 3. miesiaca życia (pimekrolimus).
Fototerapia
Może efektywnie kontrolować objawy AZS, ale jest rekomendowana tylko u pacjentów z ciężkimi zmianami skórnymi, którzy nie odpowiadają na inne leczenie.
Leki immunosupresyjne
Leki immunosupresyjne stosowane ogólnie – w wybranych bardziej zaawansowanych postaciach choroby. Mogą jednak zwiększać ryzyko wystąpienia efektów ubocznych, w tym infekcji.
Sposoby na złagodzenie swędzenia
Kontrola świądu:
- doustne leki przeciwhistaminowe pomagają zmniejszyć świąd,
- mokre okłady pomagają nawilżyć skórę, zmniejszają świąd i podrażnienie,
- emolienty, które tworzą ochronny film na powierzchni skóry,
- psychoterapia.
Nadkażenia bakteryjne
W przypadku nadkażeń bakteryjnych konieczne jest leczenie miejscowe lub ogólne.
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |



