Co to są pneumokoki?
Pneumokoki to bakterie Streptococcus pneumoniae znane również jako dwoinki zapalenia płuc. Najczęściej osiedlają się w gardle lub nosie, nie wywołując objawów choroby o osób zdrowych (tzw. nosicielstwo dotyczy nawet 60 proc. dzieci, zwłaszcza u dzieci uczęszczających do żłobka lub przedszkola).
Nosiciele mogą stanowić źródło zakażenia dla innych osób wrażliwych na zachorowanie, a w określonych sytuacjach także sami chorują.
S. pneumoniae to jeden z najczęstszych i najbardziej niebezpiecznych patogenów bakteryjnych człowieka.
Pneumokoki występują na całym świecie. Według PZH:
"zakażenia pneumokokowe są jedną z głównych przyczyn zachorowalności i umieralności dzieci na świecie, co roku umiera ponad 1,5 mln osób z powodu zakażeń pneumokokowych, z tego ok. 1 mln z powodu zapaleń płuc. W Polsce każdego roku odnotowuje się ponad 1000 przypadków Inwazyjnej Choroby Pneumokokowej"*.
*(źródło: https://www.pzh.gov.pl/, dostęp dnia 28.07.2021 r.).
Wyróżnia się ponad 90 odmian pneumokoków, jednak tylko kilkanaście z nich odpowiada za większość, bo ponad 90 proc. wszystkich poważnych zakażeń u ludzi.
Kogo atakują pneumokoki?
Pneumokoki są najgroźniejsze dla dzieci do 5. roku życia, a w grupie największego ryzyka są dzieci poniżej 2. roku życia, jak pokazują badania przeprowadzone przez KOROUN (Krajowy Ośrodek Referencyjny ds. Diagnostyki Bakteryjnych Zakażeń Ośrodkowego Układu Nerwowego).
Pneumokoki atakują również osoby starsze po 50 roku życia.
Jak możemy się zarazić pneumokokami?
Pneumokokami można się zarazić nie tylko przez bezpośredni kontakt z chorym lub nosicielem bakterii, ale również przez wdychanie drobnych kropelek wydzieliny dróg oddechowych lub śliny, które unoszą się w powietrzu np. po kichnięciu czy kaszlnięciu, nawet podczas śmiechu czy rozmowy.
Kropelki zawierające pneumokoki mogą być rozsiewane nawet na odległość 1 metra. Jeśli więc w tym „polu rażenia” stoi drugi człowiek, na pewno je wdycha.
Kropelki opadają też na blaty, podłogę, zabawki, nadal stanowiąc zagrożenie.
To oznacza, że łatwo zarazić się pneumokokami, a ryzyko zakażenia rośnie, jeśli dziecko uczęszcza do żłobka lub przedszkola, gdzie przebywa w dużej grupie innych dzieci.
Jakie zakażenia wywołują pneumokoki?
Pneumokoki a zapalenie opon mózgowych
Zapalenie opon mózgowych, a dokładniej pneumokokowe zapalenie opon mózgowo-rdzeniowych (meningitis) może być stanem zapalnym samych opon lub mózgu, może to być również jednocześnie zapalenie opon mózgowo-rdzeniowych i mózgu, a nawet może towarzyszyć sepsie, czyli zakażeniu krwi.
To najcięższy stan jaki może wywołać zakażenie pneumokokami. Sepsa kończy się śmiercią w 18 proc. przypadków chorych na nią dzieci poniżej 2. roku życia.
Objawy pneumokokowego zapalenia opon mózgowo-rdzeniowych pojawiają się nagle i są to:
- ból głowy,
- wymioty,
- wysoka gorączka,
- sztywność karku,
- nadwrażliwość na światło i dotyk (tzw. przeczulica skóry),
- zaburzenia świadomości,
- utrata przytomności.
Dochodzi do wzrostu ciśnienia wewnątrzczaszkowego, co objawia się drgawkami czy porażeniem nerwów czaszkowych.
Pneumokoki a sepsa, czyli zakażenie krwi
Pneumokoki wnikają do krwi, tam się namnażają i następnie są rozprowadzane po całym organizmie, atakując wszystkie narządy. Organizm próbuje się bronić, powstaje uogólniona reakcja zapalna, która prowadzi do niewydolności wielonarządowej.
Objawy sepsy również pojawiają się nagle i są to:
- wysoka gorączka sięgająca nawet 40 stopni C,
- obniżona temperatura ciała – poniżej 36C,
- mogą się pojawić dreszcze lub drgawki,
- skóra staje się bladoszara,
- serce zaczyna bić szybciej,
- oddech przyspiesza, staje się płytki.
Dziecko staje się ospałe, nie zainteresowane otoczeniem, mogą wystąpić zaburzenia świadomości.
Dodatkowo przy sepsie mogą pojawić się:
- zaburzenia krzepnięcia krwi,
- spadek ciśnienia tętniczego krwi,
- zatrzymanie oddawania moczu.
Dziecko w końcu traci przytomność, a jego życie jest zagrożone.
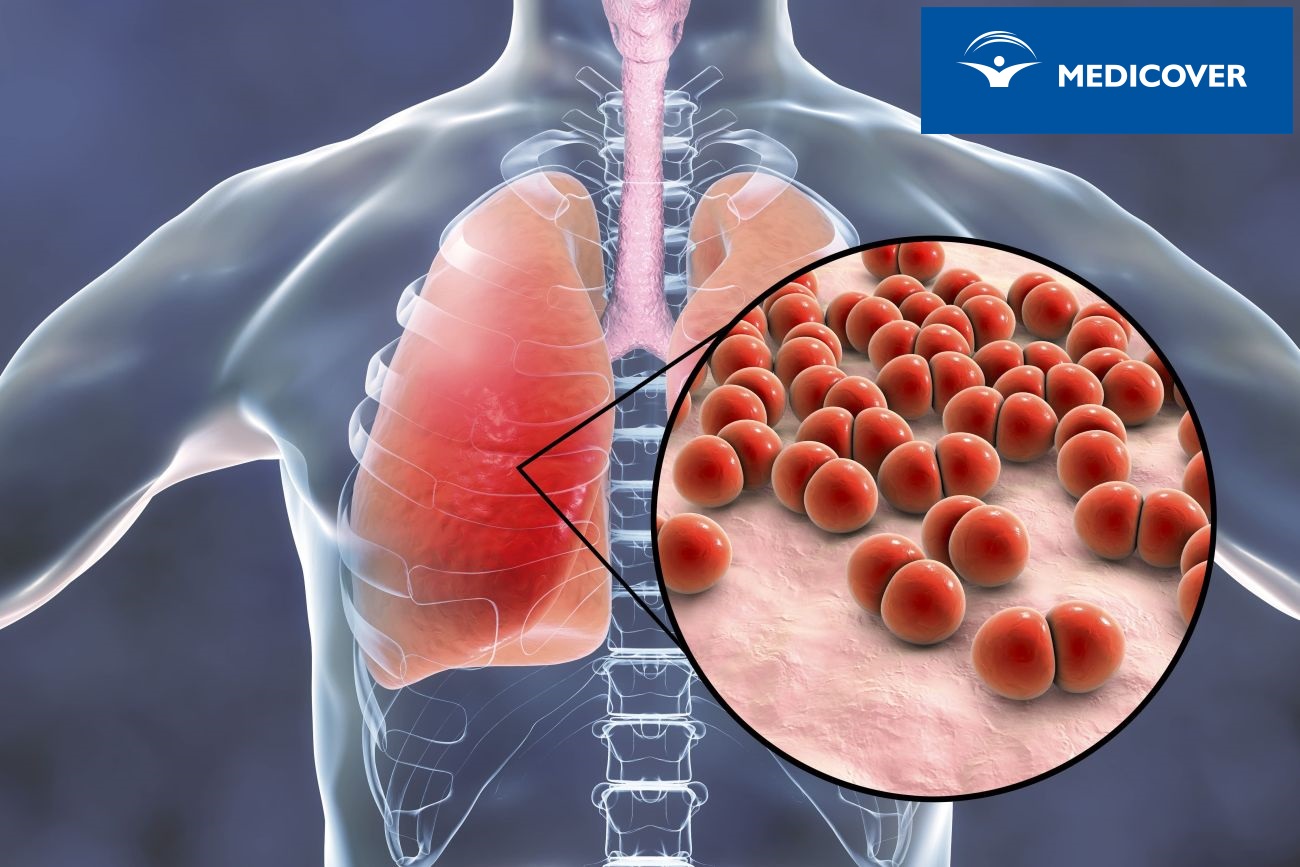
Pneumokoki a zapalenie płuc
Pneumokokowe zapalenie płuc to choroba najczęściej wywoływana przez pneumokoki, zarówno u dzieci jak i osób starszych. Jeśli zapalenie płuc nie jest prawidłowo leczone, może prowadzić do powikłań i niewydolności płuc.
Objawy pneumokokowego zapalenia płuc to:
- gorączka,
- kaszel z odksztuszaniem wydzieliny (ropnej lub rdzawej),
- ból w klatce piersiowej,
- przyspieszony oddech,
- zaburzenia oddychania,
- a nawet sinica.
Pneumokoki a zapalenie ucha środkowego i zatok obocznych nosa
Powstaniu tego zakażenia sprzyjają wcześniej przebyte infekcje dróg oddechowych. Czynnikiem ryzyka jest też przebywanie w zapylonym lub zadymionym od dymu tytoniowego środowisku.
Zapalenie ucha środkowego to najczęstsza postać choroby pneumokokowej, która ma tendencję do nawrotów.
Pneumokoki – objawy zakażenia
O zakażeniu pneumokokami może świadczyć:
- często nawracające zapalenie ucha środkowego,
- częste zapalenie zatok,
- dysfunkcje płuc i oskrzeli.
Niezależnie, jaką chorobę wywołają pneumokoki, niemal zawsze towarzyszyć jej będzie gorączka, może się pojawić też ospałość, brak apetytu i niepokój. Wyjątkiem jest sytuacja, gdy mamy do czynienia z zakażeniem bezobjawowym.
Pneumokoki - leczenie
Czy są lekarstwa na zakażenie wywołane pneumokokami? Jak leczyć zakażenie pneumokokami? Przede wszystkim jest to leczenie przyczynowe, chodzi więc o to, by wyeliminować bakterię z organizmu.
Antybiotyk na pneumokoki
Leczenie stanów wywołanych zakażeniem przez pneumokoki odbywa się w szpitalu. Jak najszybciej podaje się dożylnie antybiotyki, jeszcze zanim diagnoza zostanie potwierdzona.
Czas jest tu najważniejszy. Jeśli podany antybiotyk jest skuteczny, u chorego następuje poprawa, a wyniki badań dostępne zwykle po trzech dobach od rozpoczęcia leczenia potwierdzają, że doszło do zakażenia pneumokokami, a dobrany antybiotyk jest odpowiedni.
Kuracja jest kontynuowana tak długo jak jest to zasadne.
Jeśli badania wykażą, że pneumokoki nie są wrażliwe na zastosowany antybiotyk, a stan pacjenta się nie poprawia, antybiotyk zamienia się na inny.
Pneumokoki a operacja
Leczenie zakażenia wywołanego przez pneumokoki to również leczenie objawów. Podaje się leki obniżające ciśnienie wewnątrzczaszkowe, leki przeciwzapalne, przeciwgorączkowe, regulujące zaburzone procesy krzepnięcia krwi, a także tlen.
Jeśli dojdzie do powikłań, konieczna może okazać się operacja chirurgiczna - ewakuacja ropniaków mózgu czy ropniaka opłucnej, założenie zastawki odbarczającej komorowo-otrzewnowej itp.
Jeśli chory jest długo nieprzytomny, konieczne może być żywienie pozajelitowe, a więc dostarczanie składników odżywczych dożylnie.
Po zakażeniu pneumokokami może dojść do powikłań odległych, dlatego po przejściu inwazyjnego zakażenia pneumokokami należy być pod opieką neurologa, nefrologa, kardiologa, pulmonologa, logopedy, okulisty, a nawet psychologa.
Odpowiednie konsultacje zaleci lekarz leczący ostre zakażenie inwazyjne.
Jak się chronić przed pneumokokami?
Nieposyłanie dziecka do żłobka czy przedszkola, unikanie towarzystwa innych ludzi nie jest rozwiązaniem. Nie da się zamknąć dziecka w złotej klatce.
Dlatego jedynym sposobem, żeby je ochronić przed pneumokokami są szczepienia dzieci.

Czy szczepionka na pneumokoki jest obowiązkowa?
Szczepienie dzieci na pneumokoki jest obowiązkowe, ale od niedawna.
Szczepienia na pneumokoki są na liście szczepień obowiązkowych od 2017 roku i dotyczą dzieci urodzonych po 31 grudnia 2016 r.
Obowiązek szczepienia na pneumokoki dotyczy także dzieci urodzonych przed 31 grudnia 2016 r., które znajdują się w grupie ryzyka.
Do grupy ryzyka zaliczamy:
- wcześniaki,
- dzieci z wadami ośrodkowego układu nerwowego,
- dzieci z zaburzeniami odporności,
- chorujących przewlekle.
Dzieciom do 5. roku życia, nieobjętym obowiązkiem szczepień wynikającym z wyżej przytoczonych regulacji, szczepienie przeciwko pneumokokom jest zalecane.
Pneumokoki u dorosłych
Pneumokoki kojarzone są przede wszystkim z dziećmi i to im najbardziej zagrażają, mogą jednak atakować również dorosłych.
Zakażeni dorośli mogą po zakażeniu pneumokokami nie chorować, ale będą wówczas nosicielami tych bakterii, a więc stanowić będą zagrożenie dla innych, w tym dla własnych dzieci czy wnuków.
Szczepienia przeciwko pneumokokom zaleca się również dorosłym, którzy obarczeni są ryzykiem ciężkiego zakażenia pneumokokowego.
Do grupy ryzyka wśród osób dorosłych należą:
- osoby przewlekle chore na niedobory odporności,
- osoby z chorobami układu krążenia,
- osoby z chorobami serca,
- osoby z chorobami płuc,
- osoby z chorobami nerek,
- osoby z chorobami wątroby,
- chorzy na cukrzycę,
- osoby bez śledziony,
- osoby z wadami lub urazami czaszki lub mózgu,
- a także niesłyszący,
- cierpiący na przewlekłe choroby ucha środkowego.
Jakie są szczepionki na pneumokoki?
Mamy dwa rodzaje szczepionek na pneumokoki:
- szczepionki skoniugowane,
- szczepionki polisacharydowe.
Czym się różnią szczepionki na pneumokoki?
Szczepionki skoniugowane podaje się dzieciom poniżej 2. roku życia, od ukończenia 6. tygodnia życia.
Szczepionki skoniugowane zapobiegają inwazyjnej chorobie pneumokokowej, zapaleniu płuc oraz zapaleniu ucha środkowego wywoływanym przez typy pneumokoków uwzględnione w składzie szczepionki.
Szczepionki polisacharydowe podaje się dzieciom powyżej 2. roku życia oraz osobom z grup ryzyka, np. osobom starszym i przewlekle chorym. Chronią przed 23 najczęstszymi rodzajami pneumokoków, które odpowiadają za 80 proc. zakażeń inwazyjnych.
Szczepionki te zabezpieczają przed inwazyjną chorobą pneumokokową i zapaleniem płuc wywołanymi typami pneumokoków obecnymi w składzie szczepionki.
Jak działa szczepionka przeciw pneumokokom?
Oba rodzaje szczepionki przeciw pneumokokom pobudzają organizm do wytwarzania przeciwciał przeciwko bakteriom pneumokokowym. Przeciwciała to białka wytwarzane przez organizm w celu neutralizacji drobnoustrojów lub ich toksyn. Chronią przed zachorowaniem, ciężkim przebiegiem infekcji, powikłaniami.
Pneumokoki – czy po szczepionce występują powikłania?
Szczepienie przeciwko pneumokokom jest skuteczną i bezpieczną metodą zapobiegania zakażeniom.
Szczepionka na pneumokoki może wywołać u dzieci łagodne i przemijające odczyny poszczepienne w ciągu 3 dni od szczepienia.
Najczęstsze objawy to:
- zaczerwienie w miejscu wstrzyknięcia,
- obrzęk,
- bolesność,
Powikłania takie występują jednak w mniej niż 2 proc. przypadków.
Jeszcze rzadziej zdarzają się:
- gorączka,
- gorsze samopoczucie,
- chwilowa utrata apetytu,
- wymioty.
Źródło:
Dowiedz się więcej:
Typy szczepionek i skuteczność szczepień ochronnych wykorzystywanych w profilaktyce zakażeń Streptococcus pneumoniae
http://yadda.icm.edu.pl/baztech/element/bwmeta1.element.baztech-0a9d319a-e310-43e1-894b-383cd38cc123
Profilaktyka zakażeń pneumokokowych u ludzi w wieku podeszłym
http://www.akademiamedycyny.pl/wp-content/uploads/2016/05/201004_Geriatria_008.pdf
Nosicielstwo Streptococcus pneumoniae a rozwój choroby pneumokokowej
http://www.otorynolaryngologia-pk.pl/f/file/orl-2013-1-001-007.pdf
Prezentowanych informacji o charakterze medycznym nie należy traktować jako wytycznych postępowania medycznego w stosunku do każdego pacjenta. O postępowaniu medycznym, w tym o zakresie i częstotliwości badań diagnostycznych i/lub procedur terapeutycznych decyduje lekarz indywidualnie, zgodnie ze wskazaniami medycznymi, które ustala po zapoznaniu się ze stanem pacjenta. Lekarz podejmuje decyzję w porozumieniu z pacjentem. W przypadku chęci realizacji badań nieobjętych wskazaniami lekarskimi, pacjent ma możliwość ich odpłatnego wykonania. Należy potwierdzić przy zakupie badania szczegóły do jego przygotowania. |







